Il disturbo bipolare, precedentemente noto come psicosi maniaco-depressiva, è una condizione cronica che rappresenta una sfida significativa per la salute pubblica. Si caratterizza per estremi cambiamenti dell'umore, che possono durare settimane o mesi e manifestarsi con un'intensità ben superiore alle normali fluttuazioni emotive. Queste alterazioni si traducono in episodi distinti di umore basso (fase depressiva) e umore alto (fase maniacale o ipomaniacale), talvolta intervallati da fasi di umore misto. Comprendere la complessa interazione tra neurotrasmettitori come la serotonina, i fattori genetici e ambientali, e le manifestazioni cliniche è fondamentale per un trattamento efficace.
Le Basi Neurobiologiche del Disturbo Bipolare
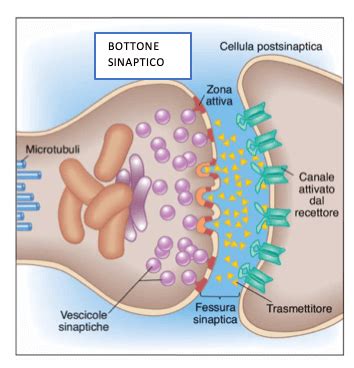
Al centro della comprensione del disturbo bipolare vi è il funzionamento dei neuroni, le cellule cerebrali responsabili della comunicazione interna. Il modo in cui questi neuroni interagiscono e trasmettono segnali è profondamente influenzato da neurotrasmettitori, sostanze chimiche che agiscono come messaggeri. Tra questi, la serotonina gioca un ruolo cruciale nella regolazione dell'umore, dell'appetito e dei cicli sonno-veglia. La sua disfunzione è frequentemente associata a disturbi dell'umore.
Anche la noradrenalina è implicata nella regolazione del tono dell'umore, modulando la capacità di provare piacere, la fatica e la libido. La dopamina, infine, è ritenuta un attore chiave nella patogenesi dei disturbi dell'umore, con un ruolo particolarmente rilevante nel disturbo bipolare. Alterazioni nei circuiti cerebrali che modulano umore, affettività, impulsi e funzioni biologiche essenziali come appetito e sonno sono strettamente legate a squilibri in questi neurotrasmettitori.
Componenti Genetiche e Ambientali
Il disturbo bipolare presenta una marcata componente genetica. Avere un parente di primo grado affetto da questa condizione aumenta significativamente il rischio di svilupparla. Studi scientifici hanno identificato diversi geni candidati, tra cui BDNF, COMT, e geni che codificano per i recettori D2 della dopamina e del GABA. Le ricerche più recenti, attraverso studi di associazione genome-wide (GWAS), hanno confermato che un numero considerevole di geni contribuisce alla suscettibilità alla malattia.
Tuttavia, la predisposizione genetica non è l'unico fattore determinante. I fattori di rischio ambientali giocano un ruolo essenziale nello scatenare sia gli episodi maniacali/ipomaniacali che le manifestazioni depressive. Tra questi, l'esposizione a traumi, specialmente durante l'infanzia, è stata associata all'insorgenza del disturbo bipolare. Un ambiente stabile e positivo può contribuire a ridurre il rischio, anche in presenza di una predisposizione genetica.
Manifestazioni Cliniche: Dai Sintomi alla Diagnosi
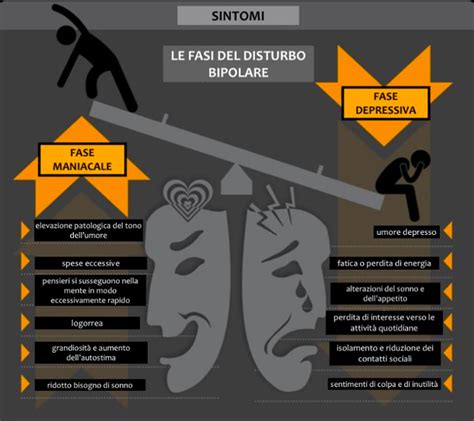
Il disturbo bipolare si manifesta attraverso un'alternanza di episodi depressivi e maniacali (o ipomaniacali).
Episodi Depressivi
La fase depressiva del disturbo bipolare presenta i sintomi classici della depressione maggiore. A livello emotivo, si possono sperimentare sentimenti di disperazione, colpa, impotenza e angoscia. Cognitivamente, emergono difficoltà di concentrazione, mantenimento dell'attenzione e capacità decisionale. I sintomi fisici includono perdita di appetito e peso, disturbi del sonno (insonnia o ipersonnia), grande stanchezza, costipazione e calo della libido. Comportamentalmente, si riscontrano difficoltà nell'iniziare o completare attività quotidiane, pianto frequente o incapacità di piangere, e tendenza all'isolamento sociale.
Episodi Maniacali e Ipomaniacali
La fase maniacale è caratterizzata da un umore persistentemente elevato, euforia, aumento dell'energia, ottimismo eccessivo o, in molti casi, da marcata irritabilità e impulsività. La persona si sente "su di giri", con idee grandiose e la sensazione di poter fare qualsiasi cosa. Possono manifestarsi disinibizione, comportamenti socialmente inappropriati, irascibilità, rabbia e intolleranza. Le funzioni cognitive sono alterate, con un flusso rapido di idee, difficoltà a mantenere il filo del discorso e, in casi gravi, deliri o allucinazioni. L'energia è elevata, il bisogno di sonno ridotto, e l'interesse sessuale aumentato.
Gli episodi ipomaniacali sono simili a quelli maniacali ma meno intensi e gravi. Provocano euforia e aumento della produttività senza compromettere significativamente la capacità di gestire la vita quotidiana o il contatto con la realtà.
Episodi Misti
Negli episodi misti, i sintomi maniacali e depressivi si avvicendano rapidamente, anche nell'arco della stessa giornata. Una persona può sperimentare un'intensa eccitazione, ma contemporaneamente sentirsi depressa.
Sintomi Psicologici
In episodi particolarmente gravi, possono emergere sintomi psicotici. Durante la mania, questi si manifestano come idee grandiose (sentirsi incaricati di missioni speciali, possedere poteri unici). Nella depressione, possono tradursi in sentimenti eccessivi di colpa o di non esistere. Le allucinazioni (uditive, olfattive, visive) possono anch'esse manifestarsi. L'impulsività e l'ideazione paranoide possono differire dal disturbo borderline, essendo tendenzialmente più intense e prolungate nel disturbo bipolare.
Tipologie di Disturbo Bipolare
La classificazione del disturbo bipolare include diverse tipologie:
- Disturbo Bipolare di Tipo I: Caratterizzato da almeno un episodio maniacale di durata superiore a una settimana. La maggior parte dei pazienti manifesta anche episodi depressivi. Senza trattamento, gli episodi maniacali possono durare 3-6 mesi, mentre quelli depressivi 6-12 mesi.
- Disturbo Bipolare di Tipo II: Definito da episodi depressivi gravi e periodi di mania lieve, denominati episodi ipomaniacali.
- Disturbo Bipolare a Ciclo Rapido: Si verifica quando una persona sperimenta quattro o più episodi di alterazione dell'umore nell'arco di un anno. Circa il 10% dei pazienti con disturbo bipolare I o II ne è affetto.
- Disturbo Ciclotimico (Ciclotimia): Presenta periodi di sintomi ipomaniacali e depressivi di breve durata, con un decorso fluttuante e generalmente meno grave rispetto al disturbo bipolare completo. I sintomi devono persistere per almeno due anni, con la maggior parte dei giorni interessati dalle alterazioni dell'umore.
Non è possibile stabilire in modo univoco quale tipo sia più grave, poiché la gravità e l'eterogeneità dei disturbi sono ampiamente variabili.
Diagnosi e Sfide
La diagnosi del disturbo bipolare non è sempre immediata. Il suo decorso può essere subdolo e l'esordio non sempre riconosciuto dal paziente. La diagnosi si basa su un'anamnesi accurata e valutazioni cliniche approfondite. La ricerca indica che il grado di accordo diagnostico tra diversi valutatori si attesta intorno al 60-65%, evidenziando la complessità del campo della salute mentale.
Trattamento Multimodale
Il trattamento del disturbo bipolare è un processo complesso che mira a stabilizzare l'umore, ridurre la frequenza e la gravità degli episodi e prevenire le ricadute. La riuscita del trattamento dipende in larga misura dalla disponibilità del paziente ad accettare le cure, un aspetto non scontato dato che chi ne soffre potrebbe non essere pienamente consapevole della propria condizione.
Terapia Farmacologica
Il trattamento farmacologico si avvale principalmente di stabilizzatori dell'umore, farmaci efficaci nel trattare sia le fasi depressive che quelle maniacali e nel prevenire le ricadute.
- Litio: Utilizzato da decenni, è considerato uno dei trattamenti più indicati a lungo termine per la mania acuta e per la prevenzione. Richiede un attento monitoraggio dei livelli ematici per evitare tossicità.
- Anticonvulsivanti: Farmaci come il valproato di sodio, la carbamazepina e la lamotrigina sono efficaci nel trattamento della mania e nella prevenzione, agendo potenzialmente prevenendo la sensibilizzazione cerebrale allo stress. Il valproato di sodio è sconsigliato in gravidanza.
- Antipsicotici: Sia quelli convenzionali (es. aloperidolo) che quelli atipici (es. olanzapina, quetiapina, risperidone, clozapina, asenapina) possiedono proprietà antimaniacali. Gli antipsicotici atipici sono spesso preferiti per il loro miglior profilo di sicurezza e tollerabilità, e possono essere utili per sintomi gravi o resistenti al trattamento, anche in presenza di componente psicotica.
- Antidepressivi: Utilizzati nelle fasi depressive, ma prescritti con cautela e spesso in associazione con uno stabilizzatore dell'umore per ridurre il rischio di viraggio verso la mania. Gli inibitori selettivi della ricaptazione della serotonina (SSRI) sono attualmente ampiamente impiegati per la loro efficacia e minore incidenza di effetti collaterali rispetto ai triciclici. Gli inibitori delle monoaminossidasi (IMAO) sono meno utilizzati a causa delle interazioni con farmaci e alimenti.
- Benzodiazepine: Farmaci come il clonazepam possono essere impiegati per trattare l'ansia, l'agitazione e l'insonnia associate alle fasi maniacali o ipomaniacali, ma non costituiscono un trattamento primario per la mania.
È fondamentale consultare il medico prima di assumere qualsiasi medicinale.
Psicoterapia
Accanto alla terapia farmacologica, la psicoterapia gioca un ruolo essenziale.
- Terapia Cognitivo-Comportamentale (CBT): L'approccio più utile, specialmente se il disturbo bipolare è associato a disturbi di personalità. La CBT aiuta i pazienti a riconoscere il disturbo, a sviluppare strategie di coping e a gestire i fattori scatenanti.
- Terapia Interpersonale e dei Ritmi Sociali: Si concentra sul miglioramento delle relazioni interpersonali e sulla regolarizzazione dei ritmi sociali e circadiani, aspetti cruciali per la stabilità dell'umore.
- Terapia Focale sulla Famiglia: Coinvolge i familiari nel processo terapeutico, migliorando la comprensione della malattia e le dinamiche familiari, fornendo supporto emotivo e pratico.
- Psicoeducazione: Fondamentale per aiutare i pazienti e i loro cari ad acquisire una conoscenza approfondita della malattia, dei suoi sintomi, trattamenti e strategie di gestione.
Disturbo bipolare - Dr Valerio Di Liberto, Dr Fabio Savoretti e il Dr Giancarlo Vinci
Stile di Vita e Prevenzione
Accorgimenti comportamentali e uno stile di vita sano sono pilastri fondamentali per la gestione del disturbo bipolare e la prevenzione delle ricadute:
- Sottoporsi alle cure previste: È cruciale non saltare alcuna seduta di psicoterapia o somministrazione farmacologica.
- Evitare alcol e sostanze stupefacenti: Queste sostanze possono influenzare negativamente i circuiti cerebrali e scatenare o peggiorare gli episodi.
- Attività Fisica Regolare: L'esercizio fisico contribuisce al benessere psicologico e alla stabilizzazione dell'umore.
- Sonno Adeguato: Dormire il giusto numero di ore e mantenere un ritmo sonno-veglia regolare è essenziale. Evitare di "fare tardi" alla sera aiuta a preservare l'equilibrio circadiano.
- Dieta Equilibrata e Idratazione: Mantenere un'alimentazione sana e bere abbondante acqua, specialmente durante l'attività fisica, contribuisce all'equilibrio dei sali e dei fluidi corporei, aspetto rilevante se si assume litio.

Supporto ai Familiari
Aiutare un familiare affetto da disturbo bipolare richiede pazienza, comprensione e informazione. È fondamentale acquisire una conoscenza adeguata della malattia, distinguere la persona dal disturbo e riconoscere che i cambiamenti d'umore sono legati a un alterato funzionamento del sistema nervoso. Il supporto professionale per i familiari può essere altrettanto importante quanto quello per il paziente.
Il disturbo bipolare è una condizione complessa, ma con un trattamento adeguato e un supporto continuativo, è possibile gestirlo efficacemente, migliorando significativamente la qualità della vita di chi ne soffre.
tags: #serotonina #di #eccitamento #maniacale
