La definizione di "normale" è un concetto sfuggente e altamente soggettivo, come evidenziato dalla celebre affermazione di Thomas Szasz: "Chiedi a sei diversi psichiatri cosa significa 'normale' e avrai sei risposte totalmente differenti. E se lo chiedi a me, io direi che la normalità è o un triangolo con quattro lati o un cerchio quadrato". Questa fluidità nella definizione di normalità diventa particolarmente evidente quando si analizzano i criteri diagnostici del Manuale Diagnostico e Statistico dei Disturbi Mentali, quinta edizione (DSM-5), specialmente per quanto riguarda gli interessi e i comportamenti che si discostano dalla norma percepita.
Il DSM-5, pubblicato nel 2013 dall'American Psychiatric Association, rappresenta un tentativo di categorizzare e definire i disturbi mentali. Tuttavia, il suo sistema diagnostico, basato sulla presenza o assenza di un disturbo, è stato oggetto di critiche significative, soprattutto da parte di approcci più moderni alla psicopatologia e alla salute mentale, come la fenomenologia e l'antipsichiatria. Queste critiche sollevano interrogativi fondamentali sulla validità e sull'utilità di etichettare determinati interessi o comportamenti come "anormali", soprattutto quando questi non causano una sofferenza significativa per l'individuo o per la collettività.
La sofferenza psicologica è una realtà innegabile e la sua informazione e comprensione sono cruciali. Ignorarla significa, in ultima analisi, danneggiare se stessi. È quindi fondamentale informarsi e promuovere l'informazione su questi temi complessi.
Disturbi del Neurosviluppo: Un Panorama Complesso
Il DSM-5 include diverse categorie diagnostiche che descrivono condizioni con esordio nello sviluppo, caratterizzate da deficit nel funzionamento intellettivo e adattivo. Questi deficit possono manifestarsi in ambiti concettuali, sociali e pratici.
Disabilità Intellettiva
La disabilità intellettiva è definita da deficit del funzionamento sia intellettivo che adattivo negli ambiti concettuale, sociale e pratico. Il Criterio B specifica che tali deficit portano a un mancato raggiungimento degli standard di sviluppo e socioculturali di autonomia e responsabilità sociale.
Esistono specifici criteri diagnostici per situazioni in cui la valutazione è complessa:
- Diagnosi riservata agli individui di età inferiore ai 5 anni: Questa categoria è applicata quando la gravità clinica non può essere valutata in modo attendibile durante la prima infanzia. Si applica a individui incapaci di sottoporsi a valutazioni sistematiche del funzionamento intellettivo, compresi bambini troppo piccoli per partecipare a test standardizzati.
- Diagnosi riservata agli individui di età superiore ai 5 anni: In questo caso, la valutazione del grado di disabilità intellettiva è resa difficile o impossibile da compromissioni sensoriali o fisiche associate (come cecità o sordità prelinguistica, disabilità locomotoria) o dalla presenza di gravi problemi comportamentali o disturbi mentali concomitanti. Questa categoria è utilizzata solo in circostanze eccezionali e richiede una rivalutazione periodica.
Disturbi della Comunicazione
I disturbi della comunicazione includono una serie di condizioni che influenzano la capacità di elaborare e utilizzare il linguaggio.
Disturbo della Comunicazione Sociale (Pragmatica):
- Criterio A: Difficoltà persistenti nell'acquisizione e nell'uso di diverse modalità di linguaggio (parlato, scritto, gestuale, o altro tipo) dovute a deficit della comprensione o della produzione. Questi includono:
- Lessico ridotto (conoscenza e uso delle parole).
- Limitata strutturazione delle frasi (capacità di costruire frasi secondo regole sintattiche e morfologiche).
- Compromissione delle capacità discorsive (capacità di usare parole e connettere frasi per spiegare, descrivere o sostenere una conversazione).
- Criterio B: Le capacità linguistiche sono significativamente inferiori a quelle attese per l'età, con conseguenti limitazioni funzionali nella comunicazione efficace, nella partecipazione sociale, nei risultati scolastici o nelle prestazioni professionali.
- Criterio C: L'esordio dei sintomi avviene nel periodo precoce dello sviluppo.
- Criterio D: Le difficoltà non sono attribuibili a compromissione dell'udito o altra disfunzione sensoriale, disfunzioni motorie o altre condizioni mediche/neurologiche, e non sono meglio spiegate da disabilità intellettiva o ritardo globale dello sviluppo.
- Criterio A: Difficoltà persistenti nell'acquisizione e nell'uso di diverse modalità di linguaggio (parlato, scritto, gestuale, o altro tipo) dovute a deficit della comprensione o della produzione. Questi includono:
Disturbo Fonetico-Fonologico:
- Criterio A: Persistente difficoltà nella produzione di suoni dell'eloquio che interferisce con l'intelligibilità o impedisce la comunicazione verbale.
- Criterio B: L'alterazione causa limitazioni nella comunicazione efficace, interferendo con la partecipazione sociale, il rendimento scolastico o le prestazioni professionali.
- Criterio C: L'esordio dei sintomi avviene nel periodo precoce dello sviluppo.
- Criterio D: Le difficoltà non sono attribuibili a condizioni congenite o acquisite (es. paralisi cerebrale, palatoschisi, sordità, ipoacusia, danno cerebrale) o ad altre condizioni mediche/neurologiche.
Disturbo dei Suoni dell'Eloquio: (Questo criterio sembra essere una riformulazione o un'aggiunta, ma i dettagli forniti si sovrappongono parzialmente ai precedenti. Si assume che si riferisca a difficoltà specifiche nella produzione dei suoni.)
Disturbo della Fluenza con Esordio nell'Infanzia (Balbuzie):
- Criterio A: Alterazioni della normale fluenza e cadenza dell'eloquio, inappropriate per l'età e le abilità linguistiche, persistenti nel tempo e caratterizzate da uno o più dei seguenti elementi:
- Ripetizioni di suoni e sillabe.
- Prolungamenti di suoni consonantici e vocalici.
- Interruzioni di parole.
- Blocchi udibili o silenti (pause nel discorso).
- Circonlocuzioni (sostituzioni di parole per evitare parole problematiche).
- Parole pronunciate con eccessiva tensione fisica.
- Ripetizioni di intere parole monosillabiche.
- Criterio B: L'alterazione causa ansia nel parlare o limitazioni nell'efficacia della comunicazione, nella partecipazione sociale o nel rendimento scolastico/lavorativo.
- Criterio D: L'alterazione non è attribuibile a deficit motorio dell'eloquio, deficit sensoriali, disfluenza associata a danno neurologico o altra condizione medica, e non è meglio spiegata da un altro disturbo mentale.
- Criterio A: Alterazioni della normale fluenza e cadenza dell'eloquio, inappropriate per l'età e le abilità linguistiche, persistenti nel tempo e caratterizzate da uno o più dei seguenti elementi:
Disturbo della Comunicazione Sociale (Pragmatica) - Ulteriori Dettagli:
- Criterio A: Deficit persistenti nell'uso sociale della comunicazione verbale e non verbale, manifestati da tutti i seguenti elementi:
- Deficit nell'uso della comunicazione per scopi sociali (es. salutarsi, scambiare informazioni) in modo appropriato al contesto.
- Compromissione della capacità di modificare la comunicazione in base al contesto o alle esigenze dell'ascoltatore (es. parlare diversamente in aula o al parco, con un bambino o un adulto; evitare linguaggio troppo formale).
- Difficoltà nel capire ciò che non viene detto esplicitamente (fare inferenze) e i significati non letterali o ambigui del linguaggio (idiomi, umorismo, metafore).
- Criterio B: I deficit causano limitazioni funzionali nell'efficacia della comunicazione, nella partecipazione sociale, nelle relazioni sociali, nel rendimento scolastico o nelle prestazioni professionali.
- Criterio C: L'esordio dei sintomi avviene nel periodo precoce dello sviluppo (ma i deficit possono non manifestarsi pienamente fino a quando le esigenze sociali non eccedono le capacità).
- Criterio D: I sintomi non sono attribuibili a un'altra condizione medica o neurologica, o a basse capacità negli ambiti della struttura della parola e della grammatica, e non sono meglio spiegati da disturbo dello spettro dell'autismo, disabilità intellettiva, ritardo globale dello sviluppo o altro disturbo mentale.
- Criterio A: Deficit persistenti nell'uso sociale della comunicazione verbale e non verbale, manifestati da tutti i seguenti elementi:
Disturbo dello Spettro dell'Autismo (ASD)
Il disturbo dello spettro dell'autismo è una condizione complessa caratterizzata da deficit persistenti nella comunicazione sociale e nell'interazione sociale in molteplici contesti, accompagnati da pattern di comportamento, interessi o attività ristretti e ripetitivi.
Criterio A (Deficit della Comunicazione Sociale e Interazione Sociale): Manifestato da tutti i seguenti fattori presenti attualmente o nel passato:
- Deficit della reciprocità socio-emotiva: da un approccio sociale anomalo e fallimento della normale reciprocità conversazionale, a una ridotta condivisione di interessi, emozioni e sentimenti, fino all'incapacità di iniziare o rispondere a interazioni sociali.
- Deficit dei comportamenti comunicativi non verbali utilizzati per l'interazione sociale: da una comunicazione verbale e non verbale scarsamente integrata, ad anomalie del contatto visivo e del linguaggio del corpo, a un deficit della comprensione e uso dei gesti, fino a una totale mancanza di espressività facciale o comunicazione non verbale.
- Deficit dello sviluppo, gestione e comprensione delle relazioni: dalle difficoltà di adattare il comportamento a diversi contesti sociali, alle difficoltà nel condividere il gioco di immaginazione o fare amicizia, all'assenza di interesse verso i coetanei.
Criterio B (Pattern Ristretti, Ripetitivi di Comportamenti, Interessi o Attività): Manifestato da almeno due dei seguenti fattori presenti attualmente o nel passato:
- Movimenti, uso degli oggetti o eloquio stereotipati o ripetitivi (es. stereotipie motorie, ecolalia, frasi idiosincratiche).
- Insistenza nella "sameness" (immodificabilità), aderenza alla routine priva di flessibilità o rituali di comportamento verbale o non verbale (es. estremo disagio davanti a piccoli cambiamenti, difficoltà nelle transizioni, schemi di pensiero rigidi, necessità di percorrere la stessa strada o mangiare lo stesso cibo ogni giorno).
- Interessi molto limitati, fissi, anomali per intensità e profondità (es. forte attaccamento o preoccupazione per oggetti insoliti, interessi eccessivamente circoscritti o perseverativi).
- Iper- o iporeattività agli stimoli sensoriali o interessi insoliti verso aspetti sensoriali dell'ambiente (es. indifferenza apparente al dolore/temperatura, risposte avverse a suoni o texture specifiche, eccessivo annusare o toccare oggetti, fascino visivo per le luci o oggetti rotanti).
Criterio E: Queste alterazioni non sono meglio spiegate da disabilità intellettiva o ritardo globale dello sviluppo.
Il DSM-5 segna un importante cambiamento nella concettualizzazione dell'autismo, passando da un approccio categoriale a uno dimensionale, che vede i sintomi come espressione di un continuum di gravità. Le sottocategorie diagnostiche del DSM-IV sono state eliminate, unificandole sotto la denominazione "disturbi dello spettro autistico". Le abilità verbali e i disturbi associati non sono più criteri diagnostici primari, ad eccezione dell'ecolalia, inserita negli interessi ristretti e comportamenti stereotipati.
Le cause dell'autismo sono ancora oggetto di ricerca, ma l'ipotesi più accreditata è quella multifattoriale, che vede l'interazione tra fattori genetici multipli e fattori ambientali portare a un alterato sviluppo e funzionamento del sistema nervoso. Studi su familiari e gemelli suggeriscono una predisposizione genetica, mentre fattori ambientali prenatali (esposizione a farmaci come l'acido valproico, infezioni virali come la rosolia) e perinatali giocano un ruolo. Si osservano alterazioni nella crescita cerebrale (accrescimento precoce seguito da rallentamento), anomalie nella connettività cerebrale e deficit in aree cognitive come la teoria della mente, la coerenza centrale e le funzioni esecutive. La teoria dei neuroni specchio offre un'ulteriore prospettiva sulla comprensione delle interazioni sociali e dell'empatia.
DISTURBI DELLO SPETTRO DELL’AUTISMO – Video Mappa Facile e Completa per TFA, Concorsi e Abilitazione
Disturbo da Deficit di Attenzione/Iperattività (ADHD)
L'ADHD è un disturbo del neurosviluppo caratterizzato da un pattern persistente di disattenzione e/o iperattività-impulsività che interferisce con il funzionamento o lo sviluppo.
Criterio A (Disattenzione): Sono richiesti 6 o più sintomi persistenti per almeno 6 mesi, con un'intensità incompatibile con il livello di sviluppo e con impatto negativo sulle attività sociali e scolastiche/lavorative. Per adolescenti e adulti (17 anni e oltre) sono richiesti almeno 5 sintomi.
- Spesso non presta attenzione ai particolari o commette errori di distrazione.
- Ha spesso difficoltà a mantenere l'attenzione sui compiti o sulle attività di gioco.
- Spesso non sembra ascoltare quando gli si parla direttamente.
- Spesso non segue le istruzioni e non porta a termine i compiti.
- Ha spesso difficoltà a organizzarsi nei compiti e nelle attività.
- Spesso evita, prova avversione o è riluttante a impegnarsi in compiti che richiedono uno sforzo mentale protratto.
- Perde spesso gli oggetti necessari per i compiti o le attività.
- Spesso è facilmente distratto da stimoli esterni.
- È spesso sbadato nelle attività quotidiane.
Criterio A (Iperattività/Impulsività): Sono richiesti 6 o più sintomi persistenti per almeno 6 mesi, con un'intensità incompatibile con il livello di sviluppo e con impatto negativo sulle attività sociali e scolastiche/lavorative. Per adolescenti e adulti (17 anni e oltre) sono richiesti almeno 5 sintomi.
- Spesso agita e batte le mani e i piedi o si dimena sulla sedia.
- Spesso lascia il proprio posto in situazioni in cui si dovrebbe rimanere seduti.
- Spesso scorrazza e salta in situazioni in cui farlo risulta inappropriato (negli adolescenti e adulti può essere limitato a sentirsi irrequieti).
- È spesso incapace di giocare o svolgere attività ricreative tranquillamente.
- È spesso "sotto pressione" agendo come se fosse "azionato da un motore".
- Spesso parla troppo.
- Spesso "spara" una risposta prima che la domanda sia stata completata.
- Ha spesso difficoltà nell'aspettare il proprio turno.
- Spesso interrompe gli altri o è invadente nei loro confronti.
Criterio B: Diversi sintomi di disattenzione o iperattività-impulsività erano presenti prima dei 12 anni.
Criterio C: Diversi sintomi si presentano in due o più contesti (es. a casa, a scuola, al lavoro, con amici o parenti).
Criterio D: Vi è una chiara evidenza che i sintomi interferiscono con, o riducono, la qualità del funzionamento sociale, scolastico, lavorativo.
Criterio E: I sintomi non si presentano esclusivamente durante il decorso della schizofrenia o di un altro disturbo psicotico e non sono meglio spiegati da un altro disturbo mentale.
Disturbo da Impegno Sociale Disinibito (DSED)
Il Disturbo da Impegno Sociale Disinibito (DSED) è un disturbo dell’infanzia caratterizzato da comportamenti socialmente inappropriati, in cui i bambini manifestano un’eccessiva familiarità e fiducia con estranei. Questo disturbo rientra nella categoria dei disturbi correlati a traumi e stress.
- Criterio A: Un comportamento attivamente disinibito verso adulti sconosciuti, che si manifesta con l’incapacità di discriminare tra persone conosciute e persone estranee. I bambini con questo disturbo tendono ad avvicinarsi a estranei senza esitazioni e ad interagire con loro in modi che appaiono del tutto inappropriati per l’età e per il tipo di rapporto.
- Criterio B: Ridotta o assente reticenza nell’avvicinarsi e interagire con adulti sconosciuti. Il bambino mostra un atteggiamento di eccessiva familiarità verso le persone che non conosce, come se non vi fosse alcuna distinzione tra conoscenti e sconosciuti. Questo comportamento può includere:
- Comportamento eccessivamente verbale o fisico che non è coerente con i confini culturali e sociali.
- Ridotta o assente tendenza a controllare il ritorno al caregiver dopo essersi avventurato in ambienti sconosciuti.
- Prontezza ad andare via con adulti sconosciuti senza esitazione.
- Criterio C: Il comportamento di disinibizione sociale deve essere persistente (almeno 12 mesi) e verificarsi in diversi contesti.
- Criterio D: Il bambino deve aver sperimentato uno schema di caregiving estremamente insufficiente o negligente, come:
- Trascuratezza sociale grave (bisogni emotivi e affettivi non soddisfatti).
- Cambiamenti ripetuti di caregiver primari.
- Vita in ambienti inusuali che limitano l’opportunità di formare attaccamenti selettivi (es. istituzioni).
- Criterio E: L’assenza di disabilità intellettive o di un disturbo generalizzato dello sviluppo.
L'età di insorgenza del DSED si colloca generalmente tra i 9 mesi e i 5 anni, un periodo cruciale per lo sviluppo delle prime relazioni di attaccamento. Le esperienze di caregiving insufficiente in questa fase sono un fattore scatenante primario. La diagnosi non viene generalmente fatta prima dei 9 mesi di età. La diagnosi differenziale è fondamentale per distinguere il DSED da altri disturbi come il Disturbo Reattivo dell'Attaccamento (RAD), il Disturbo dello Spettro Autistico (ASD), il Disturbo da Deficit di Attenzione/Iperattività (ADHD) e il disturbo bipolare pediatrico.

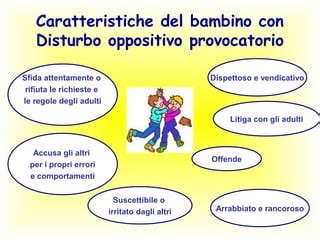
Disturbo Oppositivo-Provocatorio (DOP)
Il disturbo oppositivo-provocatorio (DOP) è classificato nei "Disturbi da comportamento dirompente, del controllo degli impulsi e della condotta". Si caratterizza per uno schema di comportamento ricorrente o persistente di umore collerico/irritabile, comportamento polemico/provocatorio o vendicativo, diretto contro figure di autorità.
- Criteri Diagnostici secondo il DSM-5: Almeno quattro sintomi di una delle seguenti categorie, manifestati durante l'interazione con almeno un individuo diverso da un fratello, per almeno 6 mesi:
- Umore Collerico/Irritabile: Spesso va in collera, è permaloso o facilmente irritabile, e mostra risentimento.
- Comportamento Polemico/Provocatorio: Discute frequentemente con figure autoritarie, sfida attivamente o si rifiuta di rispettare le richieste, irrita deliberatamente gli altri, accusa gli altri dei propri errori.
- Vendicatività: È stato dispettoso o vendicativo almeno due volte negli ultimi sei mesi.
Questi comportamenti devono essere più frequenti di quanto tipico per l'età e il livello di sviluppo e causare un impatto significativo sul funzionamento sociale, scolastico o familiare. I sintomi non devono essere meglio spiegati da altri disturbi psichiatrici.
La prevalenza del DOP varia tra l'1% e l'11% (media 3,3%). Si manifesta tipicamente nella prima infanzia o durante la scuola primaria. Nei bambini in età prescolare e scolare è più frequente nei maschi, ma la differenza tende a ridursi con l'età. Se non trattati, i sintomi possono evolvere in disturbi più gravi come il disturbo della condotta o, in età adulta, in disturbi di personalità.
È fondamentale distinguere il DOP dal disturbo della condotta (DC), che implica una violazione sistematica dei diritti altrui con comportamenti aggressivi, vandalismo, risse, furti. I comportamenti oppositivi nel DOP sono generalmente meno gravi, ma le difficoltà nella regolazione emotiva sono centrali. Fino al 60% delle persone con DOP può sviluppare successivamente un disturbo della condotta.
Il DOP è spesso in comorbilità con l'ADHD. Bambini con ADHD e DOP manifestano comportamenti di mancata adesione alle regole in maniera generalizzata. Anche il disturbo dello spettro autistico può essere diagnosticato in comorbilità con il DOP.
Le cause del DOP sono multifattoriali, includendo fattori genetici (componente ereditaria, disturbi nei genitori), neurobiologici (alterazioni nelle aree cerebrali che regolano emozioni e impulsività, squilibri neurotrasmettitoriali) e ambientali (attaccamento insicuro, conflitti familiari, stili educativi incoerenti o rigidi, stress cronico).
La Critica al DSM-5 e la Definizione di "Anormale"
La pubblicazione del DSM-5 ha scatenato numerose polemiche, con attacchi anti-psichiatrici e campagne come "Boycott DSM-5". Le critiche si concentrano sulla legittimità di emettere diagnosi psichiatriche e sul potere di una élite di psichiatri di definire la malattia mentale.
Un punto cruciale di dibattito riguarda l'abbassamento delle soglie diagnostiche, che porta a una "iper-medicalizzazione" della vita ordinaria. Allen Frances, psichiatra che aveva presieduto alla revisione del DSM-IV, ha avvertito che milioni di individui con normali reazioni di lutto, ghiottoneria, distraibilità, preoccupazioni, o capricci infantili rischiavano di essere falsamente etichettati come malati psichiatrici. Questo fenomeno potrebbe portare a uno spreco di risorse, a danno di coloro che necessitano realmente di cure.
Il confine tra normalità e patologia è spesso labile. Estendere le categorie diagnostiche alle fisiologiche variazioni della normalità può comportare un aumento delle prescrizioni farmacologiche. Ad esempio, un bambino irrequieto potrebbe essere trattato con metilfenidato se diagnosticato con ADHD, anche senza una reale necessità clinica.
La pressione commerciale delle industrie farmaceutiche è un'altra area di preoccupazione. Studi hanno evidenziato come i compensi ricevuti da alcuni membri dei gruppi di lavoro per la stesura del DSM-5-TR da parte di aziende farmaceutiche possano, consciamente o inconsciamente, influenzare le decisioni sui criteri diagnostici, favorendo un'inclusione ipertrofica di casi nelle varie categorie nosologiche. L'American Psychiatric Association (APA) non rende pubblici i resoconti degli incontri o le motivazioni dietro le modifiche, rendendo difficile accertare una relazione diretta tra finanziamenti e specifiche scelte diagnostiche.
Questa espansione dei disordini, soprattutto negli Stati Uniti, ha portato a un aumento esponenziale dei costi sanitari. Mentre nel 1880 la psichiatria americana distingueva solo sette categorie fondamentali di patologie mentali, il numero di disordini è cresciuto esponenzialmente nel corso delle edizioni del DSM, raggiungendo centinaia di categorie. L'aumento delle diagnosi di autismo, ad esempio, è stato di venti volte negli ultimi 50 anni.
La critica al DSM-5 non nega la necessità o la legittimità delle diagnosi psichiatriche, ma solleva interrogativi sulla qualità e sull'accuratezza delle diagnosi emesse e sul potenziale impatto delle pressioni esterne sui criteri diagnostici. È fondamentale che la definizione di "interessi fuori dalla norma" sia basata su criteri clinici rigorosi e non su interpretazioni estensive o influenzate da fattori esterni, garantendo che la salute mentale sia trattata con la serietà e la precisione che merita.
tags: #interessi #fuori #dalla #norma #dsm #5
