Il panorama diagnostico in psicologia e psichiatria ha subito trasformazioni significative negli ultimi quarant'anni, con l'obiettivo di fornire una comprensione più profonda della sofferenza umana e di migliorare l'efficacia delle terapie. La revisione del Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM) e della Classificazione Internazionale delle Malattie (ICD) ha segnato un passaggio verso una psichiatria più descrittiva, volta a migliorare l'affidabilità e la validità dei concetti psicopatologici. Questo cambiamento, avviato con il DSM-III nel 1980, ha facilitato la ricerca e creato una terminologia comune tra professionisti di diverse discipline e orientamenti teorici.
Tuttavia, l'enfasi posta su una tassonomia categoriale e neo-kraepeliniana, sebbene abbia migliorato la comunicazione tra specialisti, ha comportato un costo significativo per la pratica clinica. La perdita di un approccio più inferenziale, contestuale e dimensionale, come quello bio-psico-sociale promosso da Adolph Meyer e basato su presupposti psicoanalitici, ha reso i manuali diagnostici meno utili per la formulazione dei casi e la pianificazione del trattamento. Con il passare delle edizioni del DSM, si è assistito a una progressiva credenza che le categorie discrete di disturbi fossero sufficienti, eclissando conoscenze cliniche precedenti e influenzando la formazione degli studenti che spesso apprendono il DSM come una "Bibbia" del campo della salute mentale.
Questo spostamento verso una visione categoriale dei disturbi mentali ha avuto ripercussioni anche sulla percezione del pubblico generale, incoraggiato a pensare ai problemi psicologici come a specifiche entità di malattia. In realtà, la storia della diagnosi psichiatrica presenta una traiettoria più complessa e sfumata. Prima dell'avvento della psicoanalisi freudiana, la diagnosi era prevalentemente descrittiva e categoriale, distinguendo tra "nevrotico" e "psicotico". Una persona ancorata alla realtà condivisa era considerata "nevrotica", indipendentemente dalla gravità della sua sofferenza. La "nevrosi" includeva una vasta gamma di condizioni, dalle isterie alle fobie, fino a stati depressivi o maniacali non psicotici. La linea di demarcazione tra psicosi e nevrosi era chiara: anche in presenza di distorsioni della realtà tipiche della mania o della depressione, il paziente era considerato psicotico, pur mantenendo la capacità di recupero osservata da Kraepelin.
Il mondo comodamente categoriale iniziò a evolversi con le conseguenze non volute della raccomandazione di Freud che la psicoanalisi, sviluppata per i disturbi nevrotici, dovesse essere adattata per trattare la psicosi. L'esperienza della psicoanalisi personale, raccomandata per i praticanti, portò alcuni professionisti a sperimentare la perdita temporanea del senso di realtà, vivendo le esperienze infantili in modo vivido nella relazione analitica. Questo fenomeno, definito "nevrosi di transfert", indicava come anche individui altamente funzionanti potessero perdere la qualità "come se" della relazione terapeutica.
Contemporaneamente, analisti che lavoravano con bambini, come Melanie Klein, osservarono processi psicologici nei loro pazienti simili a quelli osservati negli adulti affetti da psicosi. Autori successivi come Fairbairn, Winnicott e Ogden iniziarono a considerare la "posizione schizo-paranoide" non come una patologia esclusiva, ma come una condizione umana normale e ricorrente. Inoltre, professionisti che lavoravano con pazienti francamente psicotici, tra cui Carl Jung, scoprirono che anche gli schizofrenici possedevano aree di notevole capacità e potevano recuperare un funzionamento orientato alla realtà se trattati con comprensione. Questi analisti iniziarono a inquadrare la psicosi come uno stato della mente le cui caratteristiche potevano essere ritrovate anche negli individui più "normali".
Questi sviluppi portarono la comunità della salute mentale a dialogare su una condizione "tra" nevrosi e psicosi, infine inquadrata come "instabilità stabile" o "borderline". La psicologia di alcuni individui, generalmente pazienti difficili, sembrava trovarsi al confine tra psicosi e nevrosi. Michael Eigen, nel 1986, scrisse a proposito di un "nucleo psicotico" in ognuno di noi, un'opinione diffusa che trova eco in molte tradizioni religiose e di saggezza, suggerendo che la convinzione che gli esseri umani non siano qualitativamente diversi tra loro, e che ogni individuo possieda un potenziale sia per la follia che per la salute mentale, sia un articolo di fede morale.
Nel corso del XX secolo, si apprese che sindromi di sintomi in un soggetto con tendenza alla psicosi potevano avere un significato diverso rispetto agli stessi sintomi osservati in qualcuno con una psicologia più nevrotica. Un uomo con disturbo ossessivo-compulsivo che si presenta spontaneamente in terapia, consapevole del proprio comportamento irrazionale e collaborativo, è molto diverso da un paziente che si presenta malvolentieri, sollecitato da altri, convinto della giustificazione delle proprie azioni compulsive e diffidente nei confronti del terapeuta. Alla metà del XX secolo, era ampiamente riconosciuto che una grave ossessione potesse essere al limite di un delirio, e che il confine tra estrema ossessività e pensiero paranoide fosse fragile.
I terapeuti iniziarono a valutare le presentazioni sintomatologiche nel contesto della struttura di personalità globale, della forza dell'Io, dell'ambiente interpersonale attuale e della gravità dei sintomi. Molti analisti iniziarono a descrivere alcune psicopatologie in termini di uno spettro di difficoltà piuttosto che come categorie distinte di disturbi, come nel fondamentale lavoro di Zetzel (1968) "The so-called good hysteric".
L'avvento del DSM-III nel 1980 segnò un ritorno a una psichiatria descrittiva. Tuttavia, l'apparente convinzione degli autori del manuale che le pratiche cliniche a supporto della formulazione di casi più bio-psicosociali sarebbero sopravvissute si rivelò errata. La formazione basata esclusivamente sul DSM insegnò ai giovani medici a porre domande fattuali e categoriali, come "Si è sentito in questo modo per più o meno di due settimane?", senza insegnare loro come creare un'atmosfera terapeutica in cui il paziente possa sentirsi sicuro nel rivelare le proprie esperienze più intime e vergognose. La capacità di fare domande che aiutano a dare significato all'esperienza del paziente era parte della tradizione clinica che i primi revisori del DSM avevano presupposto sarebbe sopravvissuta al loro spostamento di paradigma.
Gli interessi delle case farmaceutiche, delle compagnie di assicurazione e dei governi, uniti agli interessi dei ricercatori nello studiare disturbi definiti da criteri con trattamenti brevi, hanno portato le tassonomie descrittive e categoriali a eclissare molte delle conoscenze cliniche precedenti. La trasformazione diagnostica, accolta con entusiasmo da alcuni, si è rivelata distruttiva per un trattamento efficace dal punto di vista dei terapeuti con esperienza.
La Psicopatologia del Paziente Borderline secondo Nancy McWilliams
Nel campo della psicologia clinica e della psichiatria, il termine "borderline" ha assunto nel tempo significati molteplici, riflettendo le diverse prospettive teoriche e cliniche delle varie scuole di pensiero. Nancy McWilliams, figura di spicco nella psicoanalisi contemporanea, ha offerto un contributo fondamentale alla comprensione della "psicologia borderline", distinguendo tra il concetto di Disturbo Borderline di Personalità (DBP) definito dal DSM e un più ampio concetto psicoanalitico di un livello di organizzazione borderline.

McWilliams descrive il borderline non come un disturbo specifico, ma come un'organizzazione della personalità che si colloca su uno spettro tra il funzionamento nevrotico e quello psicotico. Questa prospettiva è arricchita dalle tradizioni della psicologia dell'Io e delle relazioni oggettuali. I pazienti con un'organizzazione borderline della personalità sono caratterizzati da una debole integrazione del sé, dall'uso di difese primitive come la scissione, l'idealizzazione e la svalutazione, e da una marcata difficoltà nella regolazione delle emozioni e nel mantenimento di relazioni stabili. La diagnosi psicoanalitica, secondo McWilliams, permette di comprendere meglio il funzionamento interno del paziente e di personalizzare il trattamento in base alla gravità del disturbo, che può manifestarsi in diverse forme, inclusi il disturbo narcisistico, istrionico e antisociale.
Le difficoltà relazionali sono una caratteristica distintiva del DBP. La profonda paura dell'abbandono porta a oscillazioni estreme tra vicinanza e conflitto, con comportamenti che spesso allontanano gli altri, nonostante un intenso desiderio di connessione. L'identità e il valore personale possono dipendere quasi totalmente dalla presenza dell'altro, creando cicli tossici di dipendenza affettiva.
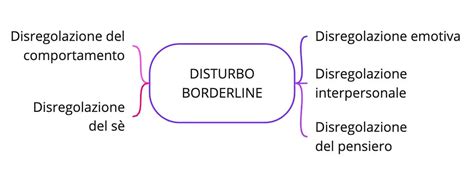
McWilliams sottolinea l'importanza di distinguere il DBP come categoria diagnostica del DSM dall'organizzazione borderline della personalità, un concetto più ampio e dimensionale. Mentre il DSM-5 classifica il DBP come un disturbo del Cluster B, caratterizzato da impulsività e instabilità emotiva, la prospettiva psicoanalitica di McWilliams inquadra il borderline come un'organizzazione che può coesistere o manifestarsi in modi diversi, influenzando la presentazione di altri disturbi di personalità.
Implicazioni Cliniche e Approcci Terapeutici
La comprensione dell'organizzazione borderline della personalità ha profonde implicazioni per la pratica clinica. Il trattamento richiede un approccio che tenga conto della fragilità del sé, delle difese primitive e dell'instabilità emotiva.
Tra gli approcci terapeutici più efficaci per il trattamento del DBP, la Terapia Dialettico-Comportamentale (DBT), sviluppata da Marsha Linehan, si distingue per la sua efficacia nel ridurre comportamenti autolesionistici, ideazione suicidaria e instabilità emotiva. La DBT integra elementi di accettazione, mindfulness e regolazione emotiva, fornendo ai pazienti strumenti concreti per gestire le emozioni intense e rompere il ciclo della disperazione.
DBT - Terapia Dialettico Comportamentale
La Terapia Basata sulla Mentalizzazione (MBT), sviluppata da Peter Fonagy e Anthony Bateman, si concentra sul rafforzamento della capacità di mentalizzazione, ovvero la capacità di riflettere sugli stati mentali propri e altrui. Questo approccio psicodinamico strutturato mira a migliorare la comprensione delle emozioni e delle intenzioni altrui, favorendo relazioni più stabili e una maggiore regolazione emotiva.
La Schema Therapy, ideata da Jeffrey Young, lavora sugli schemi maladattivi precoci formatisi nell'infanzia, spesso a seguito di esperienze traumatiche o invalidanti. Questo approccio integrato mira a modificare questi schemi disfunzionali, promuovendo un senso di sé più stabile e relazioni più sane.
La Terapia Cognitivo-Comportamentale (CBT) tradizionale può essere utile per correggere pensieri distorti e comportamenti impulsivi, ma presenta limitazioni nel trattare la complessità dei traumi infantili e delle dinamiche relazionali profonde che spesso sottendono il DBP. Per questo motivo, la CBT viene spesso integrata con approcci più specifici come la DBT o la Schema Therapy.
La Terapia Psicodinamica e la Psicoanalisi offrono un approccio profondo che si concentra sulla radice dei problemi emotivi e relazionali, lavorando sulle dinamiche inconsce e sui modelli di attaccamento. L'analisi del transfert e del controtransfert, insieme a un lavoro sul contenimento dell'angoscia, mira a sviluppare una relazione terapeutica stabile e a promuovere cambiamenti duraturi nella regolazione emotiva e nella qualità delle relazioni interpersonali.
La Terapia Sistemico-Relazionale, integrata con EMDR (Eye Movement Desensitization and Reprocessing), considera il contesto familiare e sociale come fondamentale, esplorando e ristrutturando le dinamiche relazionali disfunzionali e trattando traumi infantili.
Infine, l'Acceptance and Commitment Therapy (ACT) si basa su mindfulness, accettazione delle emozioni e impegno verso i propri valori, aiutando i pazienti a sviluppare una relazione più sana con i propri pensieri ed emozioni, senza esserne sopraffatti.
Il Contributo di Nancy McWilliams
Nancy McWilliams, con la sua vasta opera, ha reso la teoria psicoanalitica più accessibile e applicabile alla pratica clinica. I suoi libri, come "Diagnosi Psicoanalitica: Comprendere la Struttura della Personalità nel Processo Clinico" e "Psicoterapia Psicoanalitica: Guida per il Praticante", sono testi fondamentali che coniugano complessi concetti teorici con l'esperienza clinica. McWilliams critica i modelli diagnostici strettamente nosografici e la riduzione della sofferenza umana a categorie rigide, enfatizzando l'importanza di una comprensione empatica delle difficoltà e delle sofferenze dei pazienti. Il suo lavoro è particolarmente rilevante nel trattamento dei disturbi di personalità, offrendo una visione del paziente come persona complessa, piuttosto che come un insieme di sintomi. La sua opera continua a influenzare la formazione di psicoterapeuti e professionisti che cercano di comprendere meglio la psicologia della personalità e le sfide che essa pone nella pratica clinica.

tags: #trattamento #borderline #mcwilliams
