Il disturbo da sintomi somatici (DSS) rappresenta un cambiamento significativo nella comprensione e classificazione dei disturbi psichiatrici, introducendo una nuova prospettiva rispetto alle precedenti categorie diagnostiche come i disturbi somatoformi. Questo disturbo, ufficialmente inserito nella quinta edizione del Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5) nel 2013, si colloca nel capitolo dedicato ai "sintomi somatici e disturbi correlati". La sua essenza risiede nella presenza di sintomi fisici, reali o percepiti, che generano una preoccupazione eccessiva, costante e immotivata per la propria salute, portando il paziente a credere erroneamente di essere affetto da una grave malattia.
La Natura del Disturbo da Sintomi Somatici
La caratteristica distintiva del disturbo da sintomi somatici è la presenza di sintomi fisici spiacevoli che dominano la vita del paziente. Questi sintomi non sono prodotti intenzionalmente o simulati, ma sono reali nel vissuto del soggetto e possono, o meno, accompagnare una condizione medica generale. La preoccupazione per la propria salute fisica diventa spesso totalizzante, impedendo al soggetto di pensare o parlare di altro. La gravità del disturbo è definita dal numero e dall'intensità dei sintomi somatici manifestati, nonché dal livello di pensiero, sentimento e comportamento sproporzionato ed eccessivo riguardo a tali sintomi.
Diversi disturbi precedentemente distinti, come il disturbo di somatizzazione, il disturbo somatoforme indifferenziato e il disturbo da dolore somatoforme, sono ora raggruppati sotto l'unica diagnosi di disturbo da sintomi somatici. Questo cambiamento riflette un passaggio da una focalizzazione sulla "inspiegabilità medica" dei sintomi a una maggiore attenzione alla risposta psicologica ed emotiva del paziente di fronte ai propri sintomi fisici. Il DSM-5 enfatizza il grado in cui pensieri, emozioni e comportamenti legati ai sintomi somatici sono sproporzionati o eccessivi, indipendentemente dalla presenza di una condizione medica sottostante.
Sintomatologia e Manifestazioni Cliniche
I sintomi fisici associati al DSS sono molteplici e possono variare notevolmente da persona a persona e nel tempo. Possono manifestarsi come un unico sintomo, spesso un dolore localizzato, oppure come una combinazione di sintomi che si presentano in modo combinato e possono modificarsi nel corso del tempo. Tra le manifestazioni più comuni rientrano:
- Sintomi motori: debolezza, paralisi, movimenti anomali (tremori, movimenti distonici), anomalie della deambulazione, postura anormale degli arti.
- Sintomi sensoriali: alterazioni della sensibilità tattile, visiva o uditiva, sensazioni di intorpidimento o formicolio.
- Sintomi autonomici: disturbi gastrointestinali (dolore addominale, nausea, disturbi intestinali), problemi cardiorespiratori (palpitazioni, affanno), disturbi genito-urinari.
- Dolore: il dolore è uno dei sintomi più frequenti e può essere diffuso o localizzato, di intensità variabile e persistente.
- Affaticamento e astenia: sensazione di stanchezza cronica, mancanza di energia e debolezza.
- Disturbi del sonno: insonnia o ipersonnia.
- Sintomi neurologici funzionali: come episodi che assomigliano a crisi epilettiche (ma senza alterazioni elettroencefalografiche tipiche), episodi di sincope o coma apparentemente inspiegabili, disfonia o afonia, disartria, diplopia (visione doppia).
La preoccupazione per questi sintomi è spesso sproporzionata rispetto alla loro reale gravità. Le normali sensazioni corporee o un lieve fastidio fisico possono essere interpretati come segni di una grave patologia. Questa interpretazione catastrofica dei sintomi corporei amplifica ulteriormente il disagio psicologico e porta a una focalizzazione ossessiva sul proprio stato di salute.
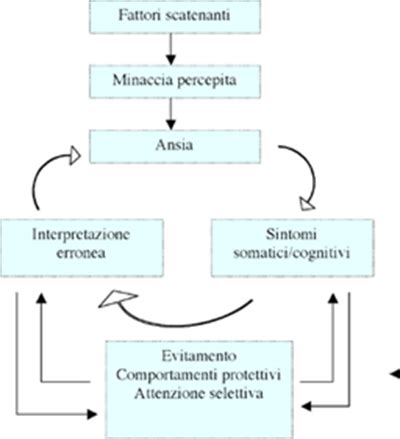
Eziologia e Fattori di Rischio
Le cause esatte del disturbo da sintomi somatici non sono ancora completamente definite, ma si ritiene che l'eziologia sia multifattoriale. Come per molti disturbi psichiatrici, una complessa interazione tra fattori di rischio genetici, ambientali e biologici contribuisce al suo sviluppo. Tra i fattori che possono predisporre all'insorgenza del DSS troviamo:
- Fattori genetici e biologici: una predisposizione genetica può aumentare la vulnerabilità, e alterazioni nei sistemi neurotrasmettitoriali potrebbero giocare un ruolo.
- Fattori ambientali: esperienze infantili avverse, traumi (fisici o psicologici), abusi, trascuratezza, o la presenza di malattie croniche in famiglia possono aumentare il rischio.
- Eventi di vita avversi: l'esordio del disturbo può manifestarsi a seguito di eventi stressanti significativi, come la morte di un familiare, la perdita del lavoro o la fine di una relazione importante.
- Fattori psicologici: una storia di ansia, depressione, difficoltà nell'elaborazione delle emozioni, tendenza alla catastrofizzazione, o un concetto di sé basato sulla "debolezza corporea" percepita possono essere correlati allo sviluppo del DSS.
- Modelli di attaccamento e funzionamento riflessivo: in particolare nei giovani, difficoltà nell'attaccamento e problemi nel funzionamento riflessivo (la capacità di comprendere sé stessi e gli altri in termini di stati mentali) sono stati associati al DSS.
- Aspettative sui sintomi: le aspettative di malattia basate su esperienze precedenti, influenzate da stati emotivi di ansia o tendenza alla catastrofizzazione, possono contribuire allo sviluppo e al mantenimento dei sintomi somatici persistenti.
È importante sottolineare che il DSS può manifestarsi anche in concomitanza con una malattia organica vera e propria. In questi casi, la reazione del paziente alla condizione medica è tipicamente eccessiva e sproporzionata rispetto alla gravità della patologia.
Diagnosi del Disturbo da Sintomi Somatici
La diagnosi del disturbo da sintomi somatici si basa sull'anamnesi del paziente, spesso integrata da informazioni fornite dai familiari, e su una valutazione clinica approfondita. Secondo i criteri del DSM-5-TR (Text Revision), i sintomi devono essere fonte di stress o destabilizzanti per la vita quotidiana per più di sei mesi e associati ad almeno uno dei seguenti elementi:
- Pensieri sproporzionati e persistenti circa la gravità dei sintomi: il paziente crede che i suoi sintomi siano molto più gravi di quanto non siano in realtà.
- Livello di ansia costantemente elevato riguardo alla propria salute o ai sintomi: una preoccupazione eccessiva e persistente per la salute.
- Tempo ed energie eccessivi spesi a causa dei sintomi o delle preoccupazioni per lo stato di salute: il paziente dedica una quantità sproporzionata di tempo e risorse mentali alla gestione dei sintomi e delle preoccupazioni.
La valutazione medica generale mira a escludere altre eziologie organiche. Tuttavia, una volta che una condizione medica è stata chiaramente esclusa o trattata, i test diagnostici ripetuti per gli stessi sintomi non sono generalmente indicati, poiché i pazienti con DSS raramente sono rassicurati da risultati negativi. È fondamentale, tuttavia, che i medici rimangano vigili e eseguano esami appropriati qualora i sintomi cambino significativamente, si sviluppino nuovi sintomi o compaiano segni obiettivi, poiché i pazienti con DSS possono, come tutti gli individui, sviluppare successivamente disturbi medici generali.
Il disturbo da sintomi somatici si distingue da altre condizioni come il disturbo da ansia di malattia (in cui i sintomi fisici sono assenti o minimi) e dalla depressione maggiore, per la predominanza, la molteplicità e la persistenza dei sintomi fisici in concomitanza con comportamenti, sentimenti e pensieri eccessivi.

Trattamento e Intervento Terapeutico
La cura per il disturbo da sintomi somatici può prevedere diverse strategie di intervento combinate, la cui scelta è definita dal livello di gravità del disturbo. Le terapie con le maggiori evidenze scientifiche sono quelle ad approccio cognitivo-comportamentale (TCC), che agiscono a diversi livelli:
- Ridurre i comportamenti di "body checking": aiutare il paziente a diminuire la tendenza a controllare continuamente il proprio corpo alla ricerca di segni di malattia.
- Sviluppare strategie di gestione emotiva: insegnare al paziente tecniche per gestire lo stress, l'ansia e le emozioni negative che possono esacerbare i sintomi fisici.
- Affrontare eventuali problematiche psicologiche più profonde: esplorare e trattare eventuali traumi, conflitti irrisolti o altre condizioni psichiatriche sottostanti che possono essere alla radice del problema.
- Promuovere una relazione medico-paziente coerente e di supporto: stabilire un rapporto di fiducia con un medico di base o uno psichiatra è cruciale. Questo aiuta a fornire rassicurazioni adeguate, a coordinare l'assistenza sanitaria e a proteggere il paziente da esami e trattamenti non necessari.
Esistono diverse terapie cognitivo-comportamentali che differiscono per strumenti e approcci teorici. L'attività psicoterapeutica e riabilitativa può essere associata a un trattamento psicofarmacologico, soprattutto in presenza di disturbi psichiatrici concomitanti come depressione o ansia. Lo psichiatra di fiducia è la figura professionale che consiglierà l'approccio terapeutico più indicato per ogni singolo paziente.
La cura del disturbo da sintomi somatici viene generalmente erogata in regime ambulatoriale. In casi più gravi, o in presenza di disturbi psichiatrici in comorbilità, può essere necessario un ricovero ospedaliero.
La psicoterapia cognitivo-comportamentale: come funziona e cosa può risolvere
Disturbo di Conversione: Un'Analisi Approfondita
All'interno della categoria dei disturbi da sintomi somatici e disturbi correlati, il disturbo di conversione (precedentemente noto come disturbo di conversione o disturbo somatoforme a sintomi neurologici funzionali) occupa una posizione specifica. È caratterizzato dalla presenza di uno o più sintomi o deficit che colpiscono il funzionamento motorio e sensoriale volontario, suggerendo la presenza di un disturbo fisico o neurologico che, tuttavia, non risulta determinato da cause fisiologiche dopo un'appropriata valutazione medica. Questi sintomi sono riconducibili a una condizione psicologica, influenzata negativamente da fattori psicologici o comportamentali clinicamente significativi.
I sintomi del disturbo di conversione possono essere molto vari e includono:
- Debolezza o paralisi: incapacità di muovere una parte del corpo.
- Movimenti anomali: tremori, distonie, movimenti involontari.
- Anomalie della deambulazione: difficoltà a camminare, instabilità.
- Sintomi sensoriali: alterazioni della sensibilità tattile, visiva, uditiva o olfattiva.
- Episodi simil-epilettici: convulsioni non epileptichesimulando attacchi epilettici.
- Sintomi vocali o di deglutizione: disfonia, afonia, disartria, difficoltà a deglutire.
- Sintomi visivi: diplopia (visione doppia), visione a tunnel.
Il DSM-5 definisce il disturbo di conversione attraverso criteri specifici che enfatizzano l'assenza di compatibilità tra il sintomo e le condizioni neurologiche o mediche note, e il fatto che il sintomo causi disagio clinicamente significativo o compromissione del funzionamento. I sintomi possono manifestarsi in forma acuta (meno di 6 mesi) o persistente (6 mesi o più), e possono essere associati a un fattore psicologico stressante o manifestarsi in sua assenza.
La prevalenza del disturbo di conversione è difficile da stabilire con precisione, ma si stima che i sintomi di conversione transitori siano comuni. Il disturbo è più frequente nelle donne e può esordire a qualsiasi età, sebbene alcuni sintomi motori mostrino un picco di insorgenza intorno ai 40 anni. La prognosi può essere migliore nei bambini rispetto ad adolescenti e adulti. Il trattamento, analogamente al DSS, si basa principalmente sulla psicoterapia, in particolare sulla terapia cognitivo-comportamentale, che aiuta il paziente a comprendere e modificare i pensieri e i comportamenti associati ai sintomi fisici.
Prevalenza e Impatto Globale
Il disturbo da sintomi somatici è più comune di quanto si pensasse in precedenza. Recenti studi (Kurlansik et al., 2016) hanno stimato che, nella popolazione generale, il 5-7% soffra di questo disturbo. Tuttavia, la prevalenza può variare significativamente a seconda del contesto studiato. In contesti di medicina generale, i tassi possono variare dal 3,5% al 45,5%, mentre in contesti di salute mentale specializzati, i tassi possono raggiungere il 40,3-77,7%. La ricerca suggerisce che circa un quarto delle persone con varie malattie fisiche soddisfa i criteri per il DSS.
La prevalenza è notevolmente più alta nelle donne rispetto agli uomini, con studi che indicano un rischio fino a due volte maggiore per il genere femminile. L'età è un altro fattore cruciale, con una maggiore incidenza negli adulti giovani e di mezza età (tra i 30 e i 50 anni). L'occupazione e l'area geografica giocano anch'esse un ruolo: professioni ad alto stress e aree con risorse sanitarie limitate o con specifiche influenze culturali possono presentare tassi di prevalenza differenti.
L'impatto del DSS sulla qualità della vita e sul funzionamento quotidiano è considerevole. I pazienti possono sperimentare un disagio significativo, un'interruzione delle attività sociali, lavorative e personali, e una riduzione generale del benessere. La loro preoccupazione per la salute può diventare l'elemento centrale della loro identità, influenzando profondamente le relazioni interpersonali e le scelte di vita.
Nuove Prospettive e Implicazioni Cliniche
La revisione della classificazione nel DSM-5 rappresenta un passo avanti nella comprensione dei disturbi che intersecano mente e corpo. L'enfasi posta sulla risposta psicologica ed emotiva del paziente ai sintomi somatici, piuttosto che sulla loro "inspiegabilità medica", permette una diagnosi più inclusiva e meno stigmatizzante. Questo cambiamento concettuale mira a superare il dualismo mente-corpo e a promuovere un approccio terapeutico più integrato e olistico.
La stretta relazione tra sintomi fisici e problematiche psichiche è nota fin dagli albori della medicina, e il disturbo da sintomi somatici ne è un esempio emblematico. Comprendere questa complessa interazione è fondamentale per offrire un trattamento efficace, che consideri la persona nella sua interezza e affronti sia le manifestazioni fisiche che le componenti psicologiche sottostanti. La ricerca continua a esplorare i fattori di rischio, i meccanismi neurobiologici e le strategie terapeutiche più efficaci per migliorare la vita delle persone affette da questo disturbo complesso.
tags: #disturbo #somatoforme #nuova #classificazione #dsm #5
