La salute mentale in Italia ha attraversato trasformazioni profonde, segnando un percorso che dalla chiusura dei manicomi, sancita dalla legge 180, giunge fino alle complesse sfide odierne. La regione Toscana, in particolare, ha rappresentato un modello organizzativo distintivo, basato su principi di multiprofessionalità e integrazione tra ospedale e territorio. Questo approccio, tuttavia, si confronta oggi con un clima culturale che rischia di riportare la psichiatria verso una funzione meramente custodiale, allontanandola dal suo mandato terapeutico originario.
Il Modello Toscano: Unità Multiprofessionale e Integrazione Territoriale
Dopo l'introduzione della legge 180, la Regione Toscana ha sviluppato i propri servizi di salute mentale adottando due principi cardine: l'unità multiprofessionale e l'unicità dell'équipe tra ospedale e territorio. A differenza di molte altre regioni italiane, la Toscana ha promosso un modello in cui psicologi, educatori, assistenti sociali, infermieri e psichiatri collaborano all'interno di un'unica struttura funzionale. Questa integrazione favorisce la condivisione delle responsabilità e la coerenza nei percorsi di cura, garantendo una presa in carico più completa e continua del paziente.
Un'altra scelta organizzativa significativa è stata la drastica riduzione del numero di posti letto nei Servizi Psichiatrici di Diagnosi e Cura (SPDC). La Toscana ha fissato un indice di 0,6 posti letto ogni 10.000 abitanti, ben al di sotto del limite nazionale di 1 posto letto ogni 10.000 abitanti. Questa scelta è stata supportata dalla forte continuità dell'équipe tra SPDC e Centri di Salute Mentale (CSM), un tratto distintivo che mira a prevenire le crisi e a garantire una gestione precoce dei disturbi. In molte altre regioni italiane, la separazione tra i gruppi di lavoro ospedalieri e territoriali ha spesso indebolito la continuità assistenziale, rendendo più difficile la prevenzione delle ricadute e l'intervento tempestivo. Il confronto con regioni come l'Emilia-Romagna, dove nei primi anni Duemila i Trattamenti Sanitari Obbligatori (TSO) costituivano circa il 25% dei ricoveri in SPDC, mentre in Toscana oscillavano tra il 4 e l'8%, evidenzia l'efficacia di questo modello integrato.
Questo approccio si fonda su un principio organizzativo fondamentale: l'interesse e il dovere devono coincidere. Un sistema funziona efficacemente quando gli operatori sono incentivati a perseguire gli obiettivi del servizio. Quando, invece, interesse e dovere si separano, gli esiti peggiorano, indipendentemente dalla buona volontà dei singoli professionisti. La Toscana ha dimostrato di saper costruire una rete coerente con lo spirito della legge 180, promuovendo un modello di cura che valorizza la collaborazione e l'integrazione.
Dagli Ospedali Psichiatrici Giudiziari alle REMS: Un Percorso Complesso
La riforma psichiatrica di Basaglia, pur rivoluzionaria, non affrontò direttamente la questione degli Ospedali Psichiatrici Giudiziari (OPG). La logica di allora prevedeva che, per ottenere la chiusura dei manicomi e favorire l'inclusione sociale, fosse necessario rassicurare la popolazione, separando la "follia" dalla "pericolosità". La permanenza delle persone considerate pericolose in strutture dedicate permetteva di percepire quelle nei percorsi territoriali come non minacciose.
Tuttavia, negli ultimi vent'anni si è assistito a un progressivo ritorno a una cultura custodiale. Questo processo è culminato nella legge 81/2014, che ha sancito la chiusura degli OPG, sostituendoli con le Residenze per l'Esecuzione delle Misure di Sicurezza (REMS). Prima dell'emanazione della legge 81, alcuni passaggi normativi avevano già aperto questa strada. Nel 2005, la cosiddetta Sentenza Raso ha ampliato il concetto di vizio di mente ai disturbi di personalità, rendendo più frequente l'accesso a esenzioni penali anche per soggetti non affetti da quadri psicotici, ma con difficoltà nella regolazione emotiva, nel controllo degli impulsi e nella gestione delle relazioni interpersonali.
Ancora più impattante è stato il trasferimento, nel 2008, della sanità penitenziaria dal Ministero della Giustizia al Ministero della Salute. Sebbene presentata come un progresso, questa scelta ha in realtà interrotto la coincidenza tra chi decide e chi paga. La chiusura degli OPG ha accentuato questo squilibrio: nelle REMS il personale è esclusivamente sanitario, mentre il ruolo delle forze dell'ordine è limitato al controllo perimetrale. Di conseguenza, la gestione della pericolosità sociale, che per definizione non è un concetto sanitario ma riguarda il rischio di reiterazione del reato, viene delegata ai servizi di salute mentale. Questi si ritrovano così a svolgere contemporaneamente il ruolo di curanti e custodi.

Questo clima culturale ha generato conseguenze dirette anche nei servizi ordinari. Le Forze dell'Ordine intervengono sempre meno negli SPDC in situazioni critiche, complicando ulteriormente la gestione delle emergenze. Un esempio emblematico è una recente delibera regionale toscana sui "percorsi speciali" del pronto soccorso, elaborata senza il coinvolgimento degli psichiatri. In questa delibera, l'agitazione psicomotoria veniva trattata come una condizione da inviare preliminarmente agli SPDC, ignorando che nel 95% dei casi essa ha cause mediche non psichiatriche (intossicazioni, scompensi metabolici, problemi cardiaci, ecc.). Il rischio concreto è un ritorno alla cultura del manicomio, non nelle strutture fisiche, ma nelle aspettative sociali e nelle funzioni attribuite alla psichiatria.
La Gestione delle Turbe Comportamentali: Una Sfida Quotidiana
La gestione delle turbe comportamentali, che includono episodi di agitazione psicomotoria (stati di iperattività motoria e verbale) o chiare manifestazioni di aggressività, rappresenta una delle principali sfide quotidiane per gli operatori della salute mentale nei servizi di emergenza. Sebbene l'aggressività non sia l'elemento predominante nei quadri di agitazione psicomotoria, aspetti quali la tensione interna, l'irrequietezza motoria, l'eccessiva responsività a stimoli interni ed esterni, o l'irritabilità, possono in alcuni casi sfociare in comportamenti violenti.
È fondamentale sottolineare che le alterazioni comportamentali non sono esclusivamente espressione di disturbi psichiatrici come schizofrenia, disturbi dell'umore o disturbi d'ansia. Esse possono manifestarsi anche nel corso di malattie del sistema nervoso centrale, in problematiche internistiche (come encefaliti, meningiti, tireotossicosi, ipoglicemia), nei reparti di terapia intensiva e chirurgica, o in quadri di abuso o astinenza da sostanze (alcool, amfetamine, cocaina).
Pertanto, la necessità di impostare rapidamente un trattamento in condizioni di urgenza o emergenza non può prescindere da un'accurata valutazione. Tale valutazione deve considerare i diversi fattori che hanno indotto il quadro di agitazione psicomotoria, le condizioni clinico-anamnestiche che possono influenzare l'efficacia, la sicurezza e la tollerabilità del trattamento, nonché lo stato di coscienza o sedazione del paziente e le modalità operative e relazionali con gli operatori del Dipartimento di Emergenza Urgenza e Accettazione (DEA).
La Criticità del Contesto Attuale: Ritorno alla Custodia e Perdita di Identità
Negli ultimi anni, si è assistito a un preoccupante deterioramento del sistema di salute mentale, in particolare per quanto riguarda la gestione dei soggetti con disturbi psichiatrici autori di reato. La legge 81 del 2014, pur con l'intento di chiudere gli OPG, ha introdotto una serie di criticità che hanno portato a una confusione di ruoli e responsabilità.
Il Coordinamento degli Psichiatri Toscani (CPT), un gruppo di professionisti che discute da anni temi legati alla salute mentale, ha espresso forte preoccupazione per il rischio di un ritorno a una psichiatria intesa come strumento di custodia anziché di cura. La legge 81, nata in un contesto storico sfavorevole caratterizzato da flussi migratori, perdita di autorevolezza delle istituzioni e incertezze globali, ha di fatto delegato ai servizi di salute mentale la gestione di problematiche che esulano dal loro mandato primario.
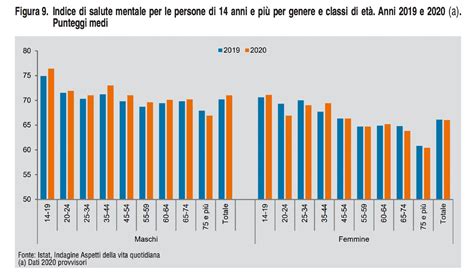
Le criticità evidenziate dal CPT includono:
- Ritorno alla confusione tra ruolo di cura e custodia: Le REMS, pur gestite dal sistema sanitario, sono luoghi di esecuzione di misure di sicurezza decise dall'autorità giudiziaria, creando un'ambiguità di fondo.
- Delega totale ai servizi di salute mentale: La gestione di autori di reato, anche non imputabili, ricade interamente sui dipartimenti di salute mentale, aggravando ulteriormente il carico di lavoro e la complessità gestionale.
- Induzione dell'equivalenza "folle uguale pericoloso": La percezione sociale e la gestione normativa tendono a equiparare il disturbo mentale alla pericolosità sociale, alimentando stigma e discriminazione.
- Induzione del pensiero che solo la cura possa risolvere la pericolosità: Questo porta a un circolo vizioso in cui la persistenza della pericolosità viene interpretata come un fallimento della cura, anziché come una questione complessa che richiede interventi multidimensionali.
- Induzione del rifiuto a intervenire delle Forze dell'Ordine: La crescente delega ai servizi sanitari ha portato a una minore presenza delle forze dell'ordine in situazioni di emergenza, complicando la gestione delle crisi.
- Effetti intollerabili sugli psichiatri: La combinazione della nuova legge con la posizione di garanzia a cui sono soggetti gli psichiatri genera un carico di responsabilità e stress insostenibile.
Proposte per un Futuro Sostenibile: Verso una Riconfigurazione del Rapporto Pena-Salute Mentale
Di fronte a questa crisi di sistema, il Coordinamento degli Psichiatri Toscani propone un punto focale per una possibile soluzione: l'abolizione o la revisione degli articoli 88 e 89 del codice penale, che riguardano la non imputabilità per vizio di mente. L'obiettivo è utilizzare il concetto di vizio di mente non più come causa di esclusione totale della responsabilità, ma come attenuante, modulando la pena verso percorsi di cura specifici e appropriati.
Questo approccio implicherebbe la definizione di percorsi differenziati:
- Misure detentive di competenza giudiziaria: Per i soggetti considerati pericolosi, con la partecipazione dei dipartimenti di salute mentale per la cura. Questi percorsi potrebbero svolgersi in articolazioni salute mentale in carcere o in REMS detentive giudiziarie, con la presenza di polizia penitenziaria per chiarire i ruoli.
- Misure alternative alla pena: Per i soggetti che aderiscono alle cure, sotto la vigilanza dell'Ufficio Esecuzione Penale Esterna (UEPE). Queste misure potrebbero svolgersi in REMS sanitarie, strutture residenziali del DSM o a domicilio.
Questa proposta si basa sul principio che, al di fuori della fase acuta di una malattia, nessuno può essere realmente curato se non desidera esserlo. Inoltre, si richiama la necessità di considerare l'evoluzione delle conoscenze mediche: nel 1930, al tempo del codice Rocco, non esistevano gli psicofarmaci, e le aspettative sulla responsabilizzazione delle persone potevano essere diverse. Oggi, è possibile pretendere una maggiore responsabilità individuale, restituendo dignità e la possibilità di confrontarsi con la realtà del reato commesso.
L'abolizione della non imputabilità per vizio di mente avrebbe anche il vantaggio di evitare abusi e discrezionalità, dato il modesto grado di convergenza diagnostica in psichiatria. Si tratterebbe di ristabilire con chiarezza chi ha il ruolo di cura e chi quello di custodia e controllo sociale, recuperando, per la sanità pubblica in generale, la responsabilità delle agenzie che attualmente si sottraggono alla gestione del disagio psichico.
Il Progetto "Gruppi Appartamento" a Figline: Un Esempio di Autonomia e Inclusione
Parallelamente alle sfide normative e organizzative, esistono progetti concreti che mirano a promuovere l'autonomia e l'inclusione sociale delle persone con disturbi psichiatrici. Il progetto "Gruppi Appartamento" a Figline, ad esempio, rappresenta un'iniziativa lodevole. Questo progetto, frutto della collaborazione tra il Servizio di Salute Mentale Adulti dell'AUSL Toscana Centro e l'Amministrazione Comunale, offre a pazienti con un buon grado di autonomia la possibilità di abitare in strutture residenziali situate nel centro cittadino.

L'obiettivo principale è favorire l'autonomia dei pazienti, consentendo loro di essere protagonisti e partecipi della propria vita con un sostegno minimo da parte degli operatori. Gli appartamenti, arredati dall'Azienda Sanitaria, possono ospitare al massimo tre persone ciascuno, promuovendo la socializzazione e la condivisione. I beneficiari vengono inoltre coinvolti in attività di volontariato, favorendo lo scambio e la creazione di sinergie nella comunità territoriale. Questo tipo di iniziativa dimostra come, anche in un contesto complesso, sia possibile costruire percorsi riabilitativi efficaci che pongano al centro la persona e il suo diritto a una vita autonoma e integrata.
tags: #stefano #castagnoli #psichiatra
