La distimia, oggi meglio conosciuta come Disturbo Depressivo Persistente (DDP), rappresenta una forma di depressione cronica che, pur manifestandosi con sintomi meno intensi rispetto alla depressione maggiore, si distingue per la sua persistenza nel tempo e per la profonda influenza sulla qualità della vita di chi ne soffre. Il termine stesso, derivante dal greco antico "dys" (difficile o anormale) e "thymia" (umore), evoca un "avvilimento dell'anima" che si protrae, diventando quasi una compagna silenziosa ma pervasiva. Comprendere la distimia, distinguerla da altri stati emotivi e patologici, e conoscere le sue implicazioni e i percorsi terapeutici è fondamentale per affrontare questa condizione che, sebbene meno eclatante della depressione maggiore, può incidere in modo significativo sul benessere individuale e sociale.
Definizione e Distinzioni Concettuali: Oltre la Semplice Tristezza
Per definire al meglio la distimia, è utile circoscriverla e distinguerla da altre condizioni emotive e psicopatologiche. Mentre l'eutimia rappresenta uno stato di tranquillità e appagamento, e l'euforia un "felicità in eccesso" talvolta sintomo di altri disturbi, la distimia si caratterizza per un tono dell'umore stabilmente depresso.
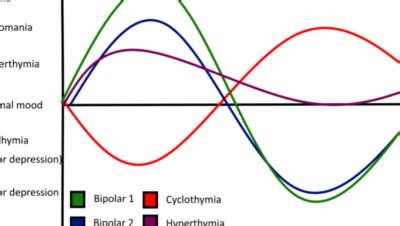
Una distinzione cruciale è quella con la ciclotimia: in quest'ultima, l'umore depresso si alterna a fasi euforiche (mania o ipomania), seppur in forma lieve, creando oscillazioni significative. Il disturbo distimico, al contrario, mantiene un tono dell'umore depresso senza queste marcate fluttuazioni. Infine, l'alessitimia, ovvero la difficoltà nel riconoscere ed esprimere le proprie emozioni, pur essendo un concetto distinto, può essere associata a vari disturbi psicofisici, inclusa la distimia, complicandone a volte il quadro clinico.
Dati Epidemiologici: Una Prevalenza Sottovalutata
La prevalenza della distimia nel corso della vita si aggira intorno al 2-6% nella popolazione generale adulta, con una maggiore incidenza tra le donne rispetto agli uomini. Questo dato, tuttavia, potrebbe sottostimare la reale diffusione del disturbo. L’esordio della distimia avviene spesso in età adolescenziale o nella prima età adulta, ma può manifestarsi anche nei bambini e negli anziani. Studi epidemiologici hanno evidenziato che la distimia tende a essere sottodiagnosticata, soprattutto perché i sintomi possono essere interpretati come tratti caratteriali o come una semplice "tristezza di fondo". Questo contribuisce a un ritardo nella richiesta di aiuto e, di conseguenza, a una maggiore cronicizzazione del disturbo. La difficoltà nel riconoscere la distimia come una vera e propria patologia porta spesso le persone a conviverci per anni, considerandola una parte intrinseca della propria personalità.
Il Disturbo Depressivo Persistente secondo il DSM-5
Per una definizione clinica precisa, il Manuale Diagnostico e Statistico dei Disturbi Mentali, quinta edizione (DSM-5), inquadra la distimia sotto la voce "Disturbo Depressivo Persistente". Secondo il DSM-5, il disturbo si caratterizza per un umore depresso cronico, che si manifesta quasi tutti i giorni per almeno due anni negli adulti (almeno un anno nei bambini e adolescenti). I sintomi, fisici e psicologici, devono essere almeno due tra:
- Alterazioni dell'appetito: Iperfagia (aumento dell'appetito) o mancanza di appetito. Nei casi gravi, un disturbo distimico può associarsi a disturbi alimentari come l’anoressia e la bulimia.
- Disturbi del sonno: Difficoltà a dormire (insonnia) o ipersonnia (eccessiva sonnolenza).
- Mancanza di energia o affaticamento: Astenia, una sensazione pervasiva di stanchezza.
- Difficoltà di concentrazione o nel prendere decisioni: Compromissione delle funzioni cognitive.
- Bassa autostima: Tendenza alla svalutazione di sé, sentimenti di autosvalutazione e inadeguatezza.
- Sentimenti di disperazione e impotenza appresa: Una visione pessimistica del futuro e una sensazione di mancanza di controllo sugli eventi.
È importante specificare nella diagnosi se la distimia si presenta con caratteristiche ansiose, se è reattiva a eventi specifici (come il parto, dando origine a una depressione post partum con tratti distimici), o se sono presenti caratteristiche psicotiche. La depressione maggiore può essere presente prima dell'innestarsi della distimia o comparire durante il suo decorso, configurando un quadro di "doppia depressione" (sebbene questo termine non sia una diagnosi ufficiale del DSM-5).

Distimia vs. Depressione Maggiore: Un Confronto Temporale e Sintomatologico
La differenza fondamentale tra Disturbo Depressivo Persistente (ex disturbo distimico) e depressione maggiore risiede nell'andamento temporale e nell'intensità dei sintomi.
Nel Disturbo Depressivo Persistente, l'umore depresso è presente per la maggior parte del giorno, quasi ogni giorno, per un periodo prolungato (almeno due anni negli adulti, un anno nei più giovani), accompagnato da almeno due sintomi aggiuntivi previsti dal DSM-5-TR. L'intensità dei sintomi è generalmente inferiore rispetto a quella della depressione maggiore.
La depressione maggiore, invece, si caratterizza per un episodio ben definito, più intenso ma non necessariamente cronico, la cui durata minima è di due settimane. Quando un episodio depressivo maggiore si protrae per due anni o più e sono presenti i criteri aggiuntivi del disturbo depressivo persistente, la diagnosi appropriata diventa quest'ultima. Chi soffre di distimia può anche sperimentare episodi di depressione maggiore, in cui i sintomi si aggravano temporaneamente.
Il disturbo affettivo stagionale, infine, non è una diagnosi a sé, ma uno specificatore applicabile alla depressione maggiore o al disturbo bipolare, quando gli episodi si presentano in modo ricorrente in particolari stagioni dell'anno.
Diagnosi Differenziale: Precisione per un Percorso Terapeutico Efficace
Distinguere la distimia (o Disturbo Depressivo Persistente) da altre forme di depressione e dai disturbi dell'umore correlati è essenziale per definire un percorso terapeutico adeguato. La diagnosi differenziale si basa principalmente su tre dimensioni: durata, intensità e andamento dei sintomi.
Rispetto al disturbo bipolare, quest'ultimo è caratterizzato dall'alternanza di episodi depressivi e fasi di umore elevato (mania o ipomania), mentre nel disturbo depressivo persistente l'umore rimane cronicamente basso, senza oscillazioni marcate. La ciclotimia, invece, comporta oscillazioni nel tono dell'umore che rimangono al di sotto della soglia della depressione maggiore e della mania.
È importante escludere anche altre condizioni come i disturbi d'ansia (in particolare il Disturbo d'Ansia Generalizzato, GAD, caratterizzato da preoccupazione eccessiva e persistente), i disturbi da uso di sostanze, i disturbi della personalità e i disturbi psicotici, che possono presentare sintomi sovrapponibili ma differiscono nel nucleo sintomatologico e nel decorso.
Per una diagnosi accurata e l'individuazione di eventuali comorbidità, il professionista della salute mentale si avvale di strumenti specifici, come interviste cliniche strutturate (ad esempio, l'SCID-5-PD) e test psicometrici validati (come il PHQ-9 per la depressione o il GAD-7 per l'ansia).
Disturbi dell'Umore - Prof. Ascanio Giuseppe Vaccaro
Le Cause della Distimia: Un Mosaico Multifattoriale
Le cause della distimia (o Disturbo Depressivo Persistente) non sono univoche; la ricerca suggerisce un modello multifattoriale, nel quale interagiscono elementi biologici, genetici e ambientali.
- Fattori Biologici: Alcune persone presentano vulnerabilità temperamentali (come un temperamento depressivo o inibito) o alterazioni nei sistemi neurobiologici coinvolti nella regolazione dell'umore, in particolare nei neurotrasmettitori come serotonina, dopamina e noradrenalina. Studi di neuroimaging funzionale hanno mostrato specifiche alterazioni cerebrali, in particolare una minore attività in aree cruciali come la corteccia prefrontale e l'ippocampo, fondamentali per la regolazione emotiva e la memoria, e un'iperattività dell'amigdala.
- Fattori Ereditari: La familiarità per i disturbi dell'umore aumenta la probabilità di sviluppare un quadro depressivo persistente. Non si eredita il disturbo in sé, ma una vulnerabilità genetica che può rendere più facile l'insorgenza in presenza di fattori predisponenti o stressanti. Studi sui gemelli mostrano una maggiore concordanza nei gemelli monozigoti rispetto ai dizigoti.
- Fattori Ambientali: Eventi avversi o traumatici (come lutti precoci, relazioni familiari problematiche, instabilità affettiva), insieme a condizioni di stress cronico, possono contribuire allo sviluppo e al mantenimento della sintomatologia nel tempo. Esperienze infantili negative e la mancanza di supporto sociale sono considerati importanti fattori di rischio.
Emerge, quindi, come la distimia sia il risultato dell'interazione tra predisposizioni interne e contesti di vita, più che l'effetto di una singola causa isolata.
Le Basi Neurobiologiche: Un Cervello in Sintonizzazione Diversa
La ricerca neurobiologica ha fatto luce su alcune delle alterazioni che caratterizzano il cervello delle persone con distimia. Oltre alla già menzionata ridotta attività nella corteccia prefrontale e nell'ippocampo e all'iperattività dell'amigdala, si osservano disfunzioni nei principali sistemi di neurotrasmissione. In particolare, livelli ridotti di serotonina, noradrenalina e dopamina, che svolgono un ruolo centrale nella modulazione dell'umore, della motivazione e dell'esperienza di piacere, sono associati a questo disturbo. Queste evidenze suggeriscono che la distimia sia associata a una compromissione dei meccanismi di controllo delle emozioni e della capacità di adattare le risposte allo stress nel tempo. È importante sottolineare che questi correlati neurobiologici non escludono l'influenza dei fattori psicologici e ambientali, ma evidenziano la complessità dell'interazione tra vulnerabilità biologiche, esperienze di vita e processi cognitivi.
Le Conseguenze della Distimia: Un Impatto a 360 Gradi
Le persone che soffrono di distimia vedono compromesse diverse aree della loro vita:
- Rischio di Comorbilità e Automedicazione: Presentano un rischio più elevato di sviluppare comportamenti di abuso di sostanze (alcol, droghe) o di dipendenza, data la frequente associazione tra disturbi depressivi di lunga durata e tentativi di automedicazione per alleviare temporaneamente i sintomi. La distimia è frequentemente associata ad altri disturbi mentali (come disturbi d'ansia, disturbi alimentari, disturbi di personalità) e fisici, una situazione nota come comorbilità, che può influenzare la prognosi e richiedere strategie di trattamento integrate.
- Difficoltà Relazionali: Il tono dell'umore persistentemente basso può tradursi in un calo del desiderio sessuale, una ridotta partecipazione emotiva e un peggioramento della qualità delle relazioni intime e sociali. Le difficoltà nel relazionarsi e la tendenza all'isolamento sociale sono comuni.
- Compromissione Lavorativa e Scolastica: La vita lavorativa e scolastica può risultare compromessa, con cali di rendimento, ridotta motivazione e difficoltà nella gestione dello stress quotidiano. Le persone con distimia possono apparire "funzionali" ma con uno sforzo notevole, spesso non percepito da chi le circonda.
- Rischio Suicidario: Nei casi più severi, il disturbo depressivo persistente è associato a un incremento del rischio di ideazione suicidaria e di comportamenti autolesionistici, sottolineando l'importanza di un intervento tempestivo e strutturato.
Distimia: Come si Cura? Un Approccio Integrato
Una diagnosi precoce permette di intervenire sui fattori che mantengono il disturbo, migliorando sensibilmente la prognosi. Il trattamento della distimia si avvale principalmente di un approccio integrato che combina:
- Psicoterapia: Diversi approcci psicoterapeutici si sono dimostrati efficaci.
- Terapia Cognitivo-Comportamentale (CBT): Mira a modificare schemi di pensiero rigidi e svalutanti, a migliorare l'autostima e a promuovere modalità di coping più funzionali. È l'intervento di elezione soprattutto per bambini e adolescenti.
- Cognitive Behavioral Analysis System of Psychotherapy (CBASP): Specificamente sviluppata per la depressione cronica, questa terapia si concentra sulle difficoltà interpersonali e sulle strategie per migliorare le relazioni sociali.
- Terapia Interpersonale (IPT): Si propone di rafforzare le competenze relazionali e di gestire i conflitti interpersonali che possono contribuire al mantenimento dei sintomi.
- Terapia Psicodinamica: Esplora i processi inconsci e le esperienze passate che influenzano il comportamento attuale.
- Terapia Dialettico-Comportamentale (DBT): Combina tecniche cognitive e comportamentali con pratiche di mindfulness.
- Terapia di Gruppo e Terapia Familiare: Offrono un ambiente di supporto e possono aiutare a migliorare le dinamiche relazionali.

- Farmacoterapia: Generalmente con antidepressivi.
- Inibitori Selettivi della Ricaptazione della Serotonina (SSRI): Sono spesso la prima linea di trattamento a causa della loro efficacia e del profilo relativamente benigno degli effetti collaterali.
- Inibitori della Ricaptazione della Serotonina e Noradrenalina (SNRI): Una buona alternativa agli SSRI, specialmente in caso di mancata risposta.
- Antidepressivi Triciclici (TCA): Meno utilizzati per via degli effetti collaterali più pronunciati, ma efficaci in alcuni casi.
- Altri antidepressivi possono essere considerati in base alle specifiche esigenze del paziente.
Sul piano prognostico, studi longitudinali hanno evidenziato un tasso di recupero significativo a dieci anni, con un tempo mediano di remissione di circa 52 mesi. Questi dati suggeriscono che, nonostante la natura cronica del disturbo, un percorso terapeutico mirato può portare a miglioramenti significativi e a una remissione stabile dei sintomi.
Strategie di Coping e Gestione Quotidiana
Affrontare la distimia nella vita di tutti i giorni richiede l'adozione di strategie pratiche che, pur non sostituendo il trattamento professionale, possono rappresentare un valido supporto:
- Stabilire una Routine Regolare: Mantenere orari costanti per il sonno, i pasti e le attività quotidiane può contribuire a ridurre l'imprevedibilità e favorire una maggiore stabilità emotiva.
- Praticare Attività Fisica Moderata: L'esercizio fisico, anche leggero, può contribuire a migliorare l'umore grazie al rilascio di endorfine.
- Coltivare Relazioni di Supporto: Mantenere i contatti con amici e familiari, anche quando si ha poca voglia di socializzare, può offrire conforto e ridurre il senso di isolamento.
- Imparare Tecniche di Rilassamento: Esercizi di respirazione, mindfulness o meditazione possono aiutare a gestire lo stress e l'ansia.
- Darsi Obiettivi Realistici: Suddividere i compiti complessi in piccoli passi e celebrare ogni piccolo traguardo può aumentare la motivazione e l'autostima.
Come Essere d'Aiuto a una Persona con Umore Distimico?
È fondamentale ricordare che la distimia non dipende dal "cattivo carattere", dalla mancanza di volontà o dalla pigrizia della persona che ne soffre. È una condizione clinica che richiede comprensione e supporto.
- Non Colpevolizzare, Non Minimizzare, Non Giudicare: Assumere un atteggiamento di comprensione e vicinanza emotiva è cruciale.
- Offrire Supporto Pratico: Aiutare la persona a mantenere una routine, a partecipare ad attività sociali o a seguire il piano terapeutico.
- Incoraggiare la Ricerca di Aiuto Professionale: Se la persona è riluttante a cercare aiuto, offrirsi di accompagnarla o di aiutarla a trovare un professionista.
- Non Sottovalutare il Rischio Suicidario: Essere attenti a eventuali segnali e incoraggiare la persona a parlare apertamente dei propri pensieri.
- Aiutare a Uscire dall'Isolamento: Incoraggiare gradualmente la ripresa delle relazioni sociali.
Un supporto adeguato e un trattamento mirato possono fare una differenza sostanziale nella vita di chi lotta contro l'ombra persistente della distimia, permettendo di recuperare un senso di benessere e di speranza verso il futuro.
tags: #distimia #equiparata #alla #maggiore
