La relazione tra le disfunzioni tiroidee, in particolare l'ipotiroidismo, e lo sviluppo di demenza senile è un'area di crescente interesse scientifico e clinico. Sebbene una volta considerate condizioni distinte, studi recenti suggeriscono un'associazione significativa, aprendo nuove prospettive sulla prevenzione e gestione del declino cognitivo in età avanzata.
Ipotiroidismo e Rischio di Demenza: Evidenze Emergenti
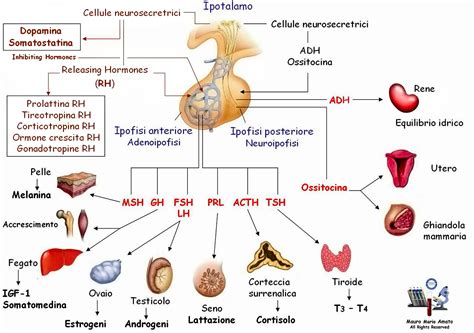
L'ipotiroidismo, o tiroide ipoattiva, si verifica quando la ghiandola tiroidea non produce una quantità sufficiente di ormoni tiroidei, portando a un rallentamento del metabolismo. Recenti ricerche pubblicate su "Neurology®" hanno messo in luce un aumento del rischio di sviluppare demenza nelle persone anziane affette da ipotiroidismo. Uno studio condotto su un vasto campione di pazienti a Taiwan ha confrontato cartelle cliniche di individui con diagnosi recente di demenza con un gruppo di controllo senza demenza. L'analisi ha rivelato che gli over-65 con ipotiroidismo presentavano una probabilità significativamente maggiore di sviluppare demenza rispetto ai loro coetanei con una funzione tiroidea normale. È importante sottolineare che questo studio osservazionale identifica un'associazione, non una causalità diretta.
Meccanismi Potenziali del Legame
Gli ormoni tiroidei svolgono un ruolo cruciale nello sviluppo e nel mantenimento della funzione cerebrale. Il T3, la forma attiva dell'ormone tiroideo, è particolarmente importante per il cervello, dove modula processi fondamentali come la neurogenesi, il metabolismo neuronale, la produzione di proteine legate all'Alzheimer (come APP e presenilina) e la risposta infiammatoria. In condizioni di ipotiroidismo, un deficit di questi ormoni potrebbe compromettere la salute neuronale, aumentando la vulnerabilità al declino cognitivo.
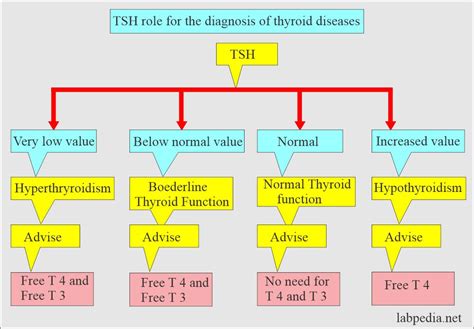
L'Importanza del Controllo TSH e i Limiti della Terapia Standard
La terapia standard per l'ipotiroidismo si basa sulla somministrazione di levotiroxina (LT4). Tuttavia, uno studio retrospettivo su oltre 1,2 milioni di pazienti ipotiroidei ha suggerito che il solo LT4 potrebbe non essere sufficiente a proteggere completamente i pazienti dai rischi cognitivi e di mortalità. Questo studio ha evidenziato che un TSH (ormone tireostimolante) normale non garantisce una completa normalizzazione del metabolismo tiroideo a livello tissutale. Circa il 40% dei pazienti trattati con LT4 presenta livelli subottimali di T3 libero, mentre il T4 libero è spesso superiore alla norma. Questi dati suggeriscono che il paradigma terapeutico attuale dell'ipotiroidismo potrebbe necessitare di una revisione, con la potenziale inclusione di LT3 nella terapia per un ruolo preventivo più ampio.
Ipertiroidismo e Demenza: Nessuna Associazione Evidente
Contrariamente all'ipotiroidismo, l'ipertiroidismo, o tiroide iperattiva, caratterizzato da un'eccessiva produzione di ormoni tiroidei e un accelerato metabolismo, non ha mostrato alcuna associazione significativa con un aumento del rischio di demenza negli studi condotti finora. Questo suggerisce che il problema cognitivo potrebbe essere legato più a una carenza che a un eccesso di ormoni tiroidei.
L'Ipotiroidismo Subclinico: Un Dibattito Aperto
Una questione dibattuta è se l'ipotiroidismo subclinico, una forma lieve di disfunzione tiroidea senza sintomi evidenti, possa contribuire al declino cognitivo. Alcune ricerche su ampi campioni di adulti, utilizzando test standardizzati per la diagnosi di declino cognitivo, non hanno trovato associazioni significative tra disfunzioni tiroidee subcliniche e la funzione cognitiva globale, la memoria o le funzioni esecutive. In alcuni casi, i soggetti con ipotiroidismo subclinico hanno addirittura mostrato prestazioni cognitive migliori rispetto a coloro con una funzione tiroidea normale. Tuttavia, la ricerca in questo ambito è in continua evoluzione.
Tiroidectomia Totale: Implicazioni e Gestione Post-Chirurgica
La tiroidectomia totale, l'asportazione chirurgica completa della ghiandola tiroidea, viene spesso eseguita per trattare patologie come il carcinoma tiroideo o gozzi multinodulari estesi. Questo intervento comporta la necessità di una terapia sostitutiva a vita con ormoni tiroidei.
Gestione Ormonale Dopo Tiroidectomia
Dopo la tiroidectomia totale, è indispensabile l'assunzione quotidiana di compresse o formulazioni liquide contenenti l'ormone tiroideo (T4), poiché l'organismo non è più in grado di produrlo autonomamente. La gestione di questa terapia richiede un attento monitoraggio e, in alcuni casi, può essere necessario un aggiustamento del dosaggio per garantire livelli ottimali di ormoni tiroidei.
Complicanze Chirurgiche e Gestione delle Paratiroidi
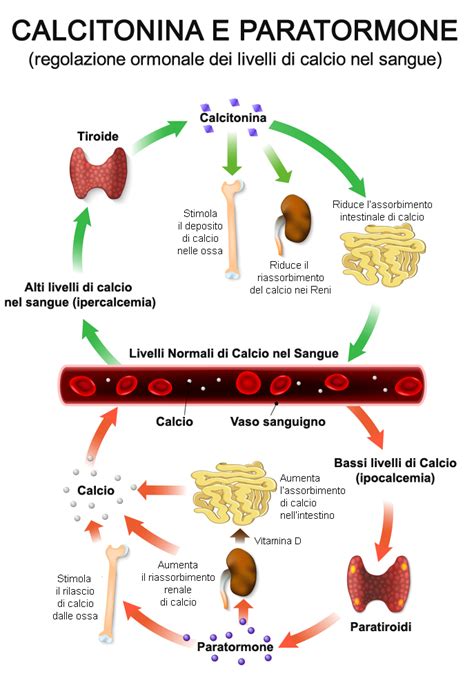
Durante la tiroidectomia totale, esiste il rischio di danneggiare o rimuovere accidentalmente le ghiandole paratiroidi. Queste quattro piccole ghiandole endocrine, situate sulla superficie posteriore della tiroide, sono essenziali per la regolazione del calcio nel sangue attraverso la produzione dell'ormone paratiroideo (PTH). La loro rimozione o danno può portare all'ipoparatiroidismo, una condizione caratterizzata da un brusco calo della calcemia e dalla comparsa di sintomi come formicolii, alterazioni della sensibilità, contratture muscolari e, nei casi più gravi, spasmi. L'ipoparatiroidismo è generalmente gestito con l'assunzione regolare di calcio e vitamina D, accompagnata da controlli periodici dei livelli di calcio nel sangue.
Paratiroidi - Anatomia e Funzioni
Terapia con Iodio Radioattivo
In molti casi di carcinoma tiroideo, dopo la tiroidectomia totale, è necessaria una terapia con iodio radioattivo (terapia ablativa o radiometabolica). Questo trattamento mira a eliminare eventuali residui di tessuto tiroideo, sia normale che tumorale, che potrebbero essere rimasti dopo l'intervento. Lo iodio-131 emette radiazioni con un raggio d'azione limitato, concentrandosi specificamente sul tessuto tiroideo.
Preparazione alla Terapia con Iodio Radioattivo
Prima di sottoporsi alla terapia con iodio radioattivo, è fondamentale seguire una dieta povera di iodio per circa tre-quattro settimane. Lo iodio si trova in molti alimenti di origine marina, nel sale da tavola iodato, nelle uova e in alcuni prodotti industriali. L'eccesso di iodio nell'organismo può "diluire" l'efficacia del trattamento. Anche alcuni farmaci e mezzi di contrasto radiologici contenenti iodio devono essere evitati nel periodo precedente la terapia. La sospensione della terapia con tiroxina (L-T4) è necessaria 30-40 giorni prima del trattamento, e può essere temporaneamente sostituita con L-T3.
Ricovero e Gestione Post-Trattamento
La legislazione europea richiede il ricovero in un reparto di Medicina Nucleare per la terapia con iodio radioattivo, a causa dell'eliminazione di radiazioni attraverso le urine, le feci, la saliva e la sudorazione nei primi giorni dopo l'assunzione della dose. Il ricovero in regime di isolamento dura solitamente 2-4 giorni e ha lo scopo di limitare i contatti interpersonali. Durante questo periodo, vengono raccomandati diuretici, lassativi e caramelle al limone per favorire l'eliminazione dello iodio. Dopo pochi giorni dal trattamento, viene eseguita una scintigrafia "total-body" per valutare la captazione dello iodio e l'estensione di eventuali tessuti residui.
Effetti Collaterali dello Iodio Radioattivo
Gli effetti collaterali dello iodio radioattivo sono generalmente rari, lievi e transitori. Possono includere infiammazione delle ghiandole salivari, alterazione del gusto e secchezza delle fauci. La stanchezza è un altro effetto comune, che richiede riposo. L'allergia al radioiodio è estremamente rara. Il rischio di indurre una nuova neoplasia futura è considerato assente con le dosi standard utilizzate. La terapia con radioiodio non compromette la fertilità, ma si consiglia un periodo di attesa prima del concepimento.
Demenza Reversibile: Un Potenziale da Non Sottovalutare
La demenza reversibile è una condizione di deterioramento cognitivo patologico causato da una causa specifica che, se trattata tempestivamente, può portare a un recupero completo. L'iperparatiroidismo primitivo, caratterizzato da un'eccessiva produzione di ormone paratiroideo, è stato identificato come una causa potenziale di demenza reversibile.
Caso Clinico di Demenza Reversibile da Iperparatiroidismo
Un caso clinico descrive una donna di 77 anni con un deterioramento cognitivo di grado moderato-severo, depressione e sintomi muscolari. Gli esami di laboratorio hanno rivelato ipercalcemia e ipofosfatemia, con un elevato livello di PTH. Dopo la diagnosi di iperparatiroidismo primitivo, è stata sottoposta a tiroidectomia totale e paratiroidectomia subtotale. A seguito dell'intervento chirurgico, la paziente ha mostrato un graduale recupero fisico e mentale, con una regressione completa dei sintomi cognitivi e muscolari. Questo caso sottolinea l'importanza di sospettare una demenza reversibile di fronte a un deterioramento cognitivo, soprattutto se le caratteristiche cliniche si discostano da quelle tipiche della malattia di Alzheimer.
L'Impatto della Terapia Ormonale Tiroidea sulla Malattia di Alzheimer
La terapia ormonale impiegata per le disfunzioni tiroidee è stata oggetto di studio nell'ambito della malattia di Alzheimer (AD). Un recente studio ha esaminato l'associazione tra patologie tiroidee, terapia ormonale e sviluppo di AD. I risultati suggeriscono una differenza significativa nella velocità di progressione dell'AD tra i pazienti sottoposti a terapia ormonale e coloro che non la assumevano. Coloro che assumevano terapia ormonale sembravano sviluppare la malattia più rapidamente, con fattori come l'età avanzata e la presenza dell'allele APOE che sembravano contribuire ulteriormente a questa progressione.
Chirurgia Tiroidea: Evoluzione e Tecniche Microchirurgiche
La chirurgia della tiroide ha subito significative modifiche nel corso degli anni, con un'evoluzione delle tecniche diagnostiche e terapeutiche. L'avvento della microchirurgia ha unito la visione ingrandita, la tecnica delicata e l'uso di strumentario sofisticato, fondamentali per una precisa saldatura e chiusura emostatica dei numerosi vasi sanguigni durante l'intervento di asportazione della tiroide.
La Sfida della Radicalità e del Rispetto Anatomico
La chirurgia tiroidea moderna mira a una radicalità sempre maggiore per garantire una guarigione priva di esiti, soprattutto in presenza di carcinomi. Questo comporta la necessità di avvicinare gli strumenti chirurgici a strutture delicate come il nervo laringeo inferiore (essenziale per la voce) e le ghiandole paratiroidi. La tecnica microchirurgica, sviluppatasi a partire dagli anni '50-'60, è stata inizialmente dedicata alle microanastomosi vascolari su vasi di diametro inferiore ai 2 millimetri.
Ingrandimento Ottico e Precisione Chirurgica
L'uso di sistemi di ingrandimento ottico, come le loopes, è considerato fondamentale per una maggiore precisione chirurgica, una migliore attenzione, una maggiore capacità di concentrazione e, di conseguenza, una maggiore radicalità ma anche un maggiore rispetto per i tessuti sani. Questo può ridurre il margine di errore. Tuttavia, è importante notare che l'uso di ingrandimenti richiede una formazione specifica e una mentalità microchirurgica acquisita, per evitare errori che potrebbero creare difficoltà nei risultati e pericolo per i pazienti. L'ingrandimento ideale per l'identificazione del nervo laringeo inferiore e la linfoadenectomia centrale o latero-cervicale può variare da 2.5x a 4.5x.
Le tecniche videoassistite (come la MIVAT) sono riservate a una percentuale di interventi tra il 20% e il 30%, mentre altre tecniche, definite "Mini Invasive Thiroidectomy" (MIT), utilizzano l'ingrandimento ottico e minilaparoscopia.
La complessità della "Tiroidectomia Totale" vera risiede nel bilanciare la radicalità oncologica con il rispetto delle strutture anatomiche vitali circostanti.
tags: #demenza #senile #tiroidectomia #totale
