Il termine "demenza" in generale indica una condizione caratterizzata da deficit della sfera cognitiva, che comprendono attenzione, memoria, linguaggio, orientamento, ragionamento, critica, personalità e comportamento. Queste alterazioni devono essere multiple, sufficientemente gravi da ridurre l'autonomia del paziente nello svolgimento delle attività quotidiane, presenti stabilmente e non solo in momenti particolari come durante una malattia o un forte stress, e riguardanti funzioni che in precedenza erano del tutto nella norma.
Negli ultimi decenni, al concetto di demenza si è affiancato quello di "deterioramento cognitivo lieve" (Mild Cognitive Impairment, MCI). L'MCI rappresenta in oltre il 50% dei casi una fase di pre-demenza: tali pazienti presentano inizialmente deficit cognitivi lievi, singoli (ad esempio, solo compromissione della memoria) o multipli, che non limitano la loro indipendenza funzionale, ma possono poi progredire a demenza vera e propria.
Una delle più recenti stime di prevalenza della demenza nel mondo riferisce di circa 50 milioni di soggetti affetti, un valore destinato a raggiungere i 130 milioni entro i prossimi trent'anni. Fino al 60% di questi pazienti hanno una Malattia di Alzheimer (MA), che è la forma di demenza più frequente in assoluto. Attualmente in Italia si stima che siano 600.000 i malati di Alzheimer, corrispondenti a circa il 20% della popolazione ultrasessantenne, ed in una percentuale simile di casi è presente una condizione di MCI. Altre forme neurodegenerative, quali la malattia a corpi di Lewy o le demenze fronto-temporali, rappresentano invece nel loro insieme meno del 20% delle demenze.
Cause e Fattori di Rischio della Demenza
Uno dei principali fattori di rischio per lo sviluppo di una demenza è l'età anziana. Per la MA, in particolare, l'incidenza aumenta in maniera esponenziale con l’avanzare dell’età, passando da quattro nuove diagnosi all'anno ogni 1000 persone tra i 60 ed i 64 anni, a 105 casi all'anno ogni 1000 persone negli ultranovantenni. Ulteriori fattori di rischio sono patologie come il diabete, l’ipercolesterolemia, l’ipertensione e l’obesità, ed anche uno stile di vita poco salutare, comprendente una scarsa attività fisica e mentale, un'alimentazione poco equilibrata, l'abuso di alcool o altre sostanze.
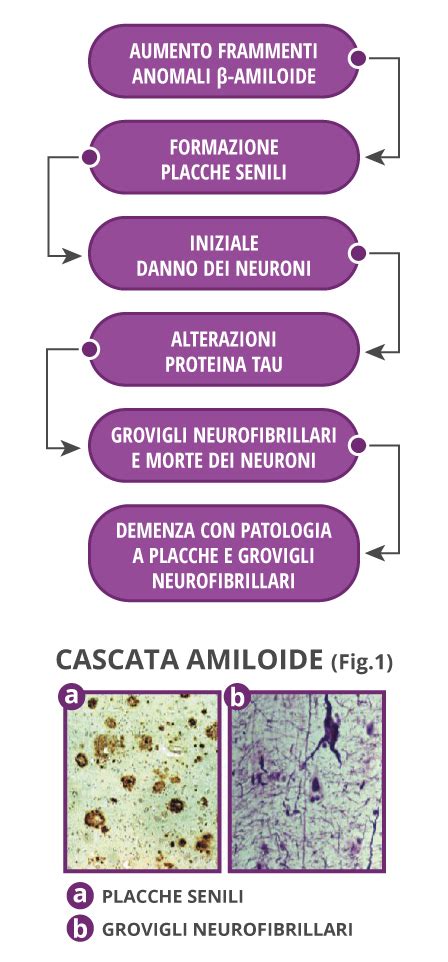
L'ipotesi dominante sulle cause della MA è quella della cosiddetta "cascata amiloidea", cioè di una serie di eventi che hanno come effetto finale la morte dei neuroni cerebrali (neurodegenerazione), innescati dall'accumulo nel cervello della proteina amiloide. Altre forme di demenza neurodegenerativa, per esempio, sono sostenute da un meccanismo analogo, ma legato a proteine diverse: l'alfa-sinucleina per la malattia a corpi di Lewy, la proteina Tau o la TDP-43 per le demenze fronto-temporali. In tutte queste patologie la degenerazione neuronale porta ad una riduzione delle dimensioni del cervello in toto o in alcune aree specifiche.
Per quanto riguarda la demenza vascolare, invece, la disfunzione e la morte neuronale sono legate alla riduzione dell'apporto di ossigeno e nutrienti e alle reazioni infiammatorie che conseguono al restringimento o all'occlusione (meno frequente alla lacerazione) dei piccoli o grandi vasi che irrorano il tessuto cerebrale. I micro-infarti, molto spesso, sono troppo limitati per causare sintomi nel momento in cui avvengono, come invece accade nell'ictus. Le alterazioni vascolari sono la seconda causa di demenza negli anziani. A seconda della posizione delle lesioni, il soggetto può mantenere più a lungo la consapevolezza della propria confusione mentale.
Manifestazioni Cliniche della Demenza
L'esordio classico della MA consiste nella comparsa insidiosa e progressiva di deficit della capacità di formare nuovi ricordi (memoria di fissazione o anterograda), a fronte di una relativamente conservata capacità di rievocare memorie più o meno remote. Successivamente, nel giro di qualche anno, tendono a comparire difficoltà di orientamento temporale (ad esempio, nel riferire la data del giorno) e spaziale, di comprensione e recupero dei vocaboli, di riconoscimento di persone note e di utilizzo degli oggetti, mentre il deficit mnesico diviene progressivamente più severo.
In fase avanzata il paziente può non riuscire a distinguere il giorno dalla notte, a riconoscere il domicilio, i propri familiari o anche se stesso allo specchio, ad esprimersi verbalmente in maniera corretta, e a svolgere gesti più o meno complessi. Tutto ciò impatta naturalmente sulla sua capacità di occuparsi della casa, vestirsi e curare l'igiene personale, cucinare, utilizzare il denaro, uscire di casa e spostarsi da solo, assumere correttamente i farmaci, comunicare con gli altri, e così via. Inoltre, anche il movimento e la deambulazione divengono sempre più difficoltosi e incerti.
Un altro aspetto clinico molto rilevante, nelle demenze, oltre a quello dei deficit cognitivi e motori, è rappresentato dalle manifestazioni neuropsichiatriche. In fase iniziale sono presenti molto frequentemente depressione, in gran parte reattiva alla diagnosi e alle difficoltà e limitazioni derivanti dalla malattia, e apatia.
Altre forme di demenza neurodegenerativa, come la malattia a corpi di Lewy, presentano sintomi d'esordio non necessariamente legati alla sfera della memoria. In genere, compaiono deficit visuospaziali ed esecutivi, allucinazioni visive e disturbi del movimento a tipo malattia di Parkinson: rallentamento nel cammino, rigidità muscolare.
Nella demenza frontale comportamentale è soprattutto la personalità a modificarsi, in particolare in senso apatico o francamente disinibito, fatuo, infantile e poco empatico. Spesso si associa anche un cambiamento delle abitudini alimentari, con tendenza all'iperfagia, al consumo eccessivo di dolci e, talvolta, anche di alcolici.
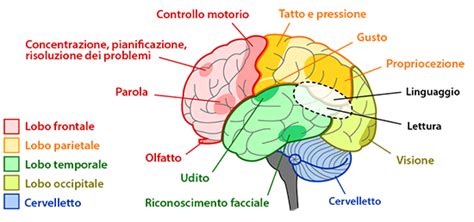
In un'altra forma di demenza frontale e nella demenza del lobo temporale, invece, ad essere coinvolto per primo è il linguaggio. Nella prima forma il paziente diviene progressivamente mutacico, ha un eloquio spontaneo molto ridotto e compie errori grammaticali e fonemici (scambia lettere o sillabe all'interno delle parole). Nella seconda forma il linguaggio è fluente, ma caratterizzato da anomie, sostituzioni di vocaboli con altri vicini per significato (ad esempio, "fratello" per "sorella") e utilizzo di parole generiche.
Per quanto concerne la demenza vascolare, ci possono essere deficit di memoria, ma sono soprattutto le funzioni cosiddette "esecutive" ad essere compromesse, con difficoltà di programmazione delle attività, concretezza di pensiero, scarsa capacità di critica e giudizio, difficoltà ad inibire alcuni comportamenti. Particolarmente frequenti e precoci sono l'apatia, la labilità emotiva, le turbe della deambulazione e l'incontinenza.
La sintomatologia psichica e comportamentale associata alla demenza viene definita con l’acronimo BPSD (Behavioral and Psychological Symptoms of Dementia). In generale, inoltre, i pazienti reagiscono alla perdita dell’autosufficienza e della memoria sviluppando irritabilità, irascibilità (che può portare ad atteggiamenti aggressivi), agitazione ed una forte labilità emotiva. Il 10% dei pazienti con demenza può manifestare sintomi psicotici, allucinazioni, delirio, paranoia.
I disturbi motori subentrano soprattutto tardivamente, quando per il soggetto diventa impossibile camminare, alimentarsi in autonomia (una delle conseguenze della demenza senile è la denutrizione dovuta all’impoverimento della dieta e al rifiuto del cibo) e compiere le normali azioni quotidiane.
Diagnosi e Valutazione
Il neurologo rappresenta lo specialista di riferimento per la diagnosi di demenza. Essa si basa innanzitutto sulla presenza dei deficit cognitivi appena descritti, che possono essere oggettivati e quantificati con prove neuropsicologiche specifiche (test di memoria, di linguaggio, visuo-spaziali, di denominazione, ecc.) e scale comportamentali.
La TAC o la Risonanza Magnetica (RM) dell'encefalo permettono di evidenziare atrofia (inizialmente a livello temporale mesiale/ippocampale, nella MA amnesica, poi diffusa) o esiti vascolari, mentre esami cosiddetti "funzionali", come la PET con glucosio marcato con tracciante radioattivo (FDG-PET), rilevano le aree cerebrali meno attive. La PET tac per amiloide è un esame di medicina nucleare che permette di valutare la presenza di placche amiloidi a livello dell’encefalo dei pazienti con sospetta demenza di Alzheimer. La ricerca ha permesso di considerare la PET cerebrale per amiloide molto utile in una fase ancora prodromica, caratterizzata da un deficit neurocognitivo che si mantiene lieve. In tale contesto, la FDG-PET cerebrale può ancora risultare suggestiva per un normale metabolismo del glucosio, mentre la PET tac per amiloide riesce a rilevare un deposito patologico di beta amiloide.
La diagnosi differenziale è cruciale per distinguere la demenza da altre condizioni che possono presentare sintomi simili. Mentre la demenza colpisce prevalentemente la memoria, il delirium disturba molto di più l’attenzione. La depressione, nell’anziano, può confondersi con la demenza senile. Occorre anche distinguere la fisiologica compromissione della memoria legata all’età, che porta gli anziani ad avere bisogno di più tempo per richiamare un’informazione alla mente, dal deterioramento cognitivo vero e proprio. La schizofrenia, una patologia psichiatrica ad insorgenza precoce, che porta ad un deterioramento delle facoltà mentali, presenta analogie con le demenze, tanto da essere definita in passato "dementia praecox".
Un test cognitivo particolarmente indicato alla diagnosi di Alzheimer è il Mini-Mental Test, anche noto come Mini-Mental State Examination o Test di Folstein. Questo questionario, composto da 30 domande, permette di analizzare le capacità di calcolo, memoria, ragionamento, linguaggio, attenzione, ecc.
La diagnosi di una forma degenerativa di demenza si pone assemblando molti dati diversi, componendo una specie di puzzle. Tra le varie caselle da considerare ci sono l'anamnesi (colloquio con il paziente ed i parenti per valutare la tipologia dei disturbi, la loro evoluzione nel tempo, la loro influenza sulle attività di vita quotidiana), la visita medica, gli esami di laboratorio e, soprattutto, l'esecuzione di test neuropsicologici specifici.
La Demenza di Alzheimer, informazioni di base e possibilità di prevenzione
Tipi Specifici di Demenza
La demenza senile è una sindrome neurodegenerativa caratterizzata da un deterioramento cognitivo cronico, globale e generalmente irreversibile. Colpisce funzioni fondamentali come memoria, attenzione, linguaggio e capacità critica. La demenza è una sindrome composta da sintomi cognitivi, comportamentali e funzionali, di cui non si conoscono ancora sempre le cause.
Malattia di Alzheimer (MA): È il tipo più frequente di demenza senile, rappresentando circa il 54% di tutte le demenze con una prevalenza nella popolazione ultra sessantacinquenne del 4,4%. Il primo sintomo è spesso un deficit di memoria che riguarda la posizione di oggetti di uso quotidiano. I sintomi riguardanti la memoria peggiorano nel tempo e si affiancano ad alterazioni comportamentali e motorie, portando alla completa dipendenza dai caregiver. La MA è caratterizzata dalla degenerazione del tessuto cerebrale.
Demenza Vascolare: Generata da lesioni su base ischemica del parenchima cerebrale, la malattia di base sarà quella a carico delle arterie e del sistema circolatorio. L'esame neuroradiologico di una patologia specifica alla base del deterioramento cognitivo cambia completamente l'iter terapeutico.
Demenza Frontotemporale (DFT): Con questa espressione si indicano diverse forme di deterioramento cognitivo che si manifestano con una compromissione più o meno marcata del linguaggio e del comportamento. Rappresenta fino al 10% dei casi di demenza, esordisce tipicamente in età più giovane (55-65 anni) e colpisce in eguale misura uomini e donne. È associata ad atrofia cerebrale.
Demenza a Corpi di Lewy (DCL) e Demenza Associata al Parkinson: Oggi inquadrate come Lewy Body Diseases (LBD), si manifestano con parkinsonismo (disturbi simili a quelli causati dal Parkinson), deterioramento cognitivo e allucinazioni visive. La LBD è la terza demenza per frequenza, esordisce tipicamente ad un’età superiore ai 60 anni ed è caratterizzata da inclusioni neuronali di alfa-sinucleina. Comporta sintomi quali deficit della memoria più riferibili a problemi di attenzione che non ad aspetti analoghi all’Alzheimer. L'ereditarietà è uno dei fattori di rischio, ma la DCL non è ereditaria.
Degenerazione Corticobasale (CBS) e Paralisi Sopranucleare Progressiva (PSP): Si tratta di sindromi rare che associano deficit cognitivi a disturbi motori quali la rigidità asimmetrica, la bradicinesia (lentezza nei movimenti), i tremori e il deficit visuo-spaziale. L'esordio della CBS avviene fra i 60 e i 70 anni, con segni ambigui che inizialmente tendono ad essere monolaterali. La PSP è caratterizzata da anomalie dell'andatura e dei movimenti oculari, instabilità posturale e disturbi comportamentali.
Malattia di Creutzfeldt-Jakob: Più nota come "morbo della mucca pazza", questa patologia è causata da un prione infettivo.
Demenza Pugilistica: Forma di demenza provocata da ripetuti traumi cranici.
Demenza dovuta ad abuso di alcol: L'etanolo ha un effetto diretto di neurotossicità.
In tutte queste patologie, la degenerazione neuronale porta ad una riduzione delle dimensioni del cervello in toto o in alcune aree specifiche.
Aspettativa di Vita e Gestione della Malattia
La demenza senile è una malattia progressiva che evolve con velocità variabile. Per questa ragione è difficile stimare la sopravvivenza dei pazienti, anche se è accertato che riduca l’aspettativa di vita. In uno stadio relativamente avanzato, le dimenticanze sono sempre più significative, tanto da impedire al paziente di ricordare il nome dei familiari. Aumenta il disorientamento topografico, spaziale e temporale. Il malato tende a trascurare sempre di più il proprio aspetto, l’alimentazione, l’igiene personale ed è soggetto a violenti sbalzi d’umore.
Una delle possibili complicazioni, in uno stadio avanzato, è rappresentata dalle fratture, che possono verificarsi anche per traumi lievi, a causa dell'indebolimento della struttura ossea e del disorientamento spazio-temporale del paziente. Si stima che il 20% degli anziani che cadono muoia a causa delle sequele di questi episodi traumatici entro sei mesi e che il 60% di essi perda l’autonomia residua.
La demenza grave subentra nell’ultimo stadio della malattia, quando la persona è completamente immobile e dipendente e necessita di assistenza continua e totale. Le complicazioni associate alla permanenza a letto in uno stato di immobilità sono frequenti, come le lesioni da decubito (ulcerazioni della pelle) e i disturbi della circolazione venosa degli arti inferiori, con alto rischio di embolie polmonari.
Quando il carico dell’assistenza diventa insostenibile per la famiglia, la persona con demenza viene ospedalizzata in una struttura specializzata. Questa è la fase di gestione del fine vita, un tema doloroso che tuttavia deve essere affrontato per conservare la dignità della persona fino alla morte.
I pazienti che ricevono una diagnosi di Alzheimer o di demenza senile hanno davanti a sé dai 7 ai 10 anni di vita, ma la statistica non è valida per tutti.
Trattamenti e Prevenzione
Al momento vi è disponibilità di trattamento farmacologico per i pazienti affetti da MA, malattia a corpi di Lewy e demenza vascolare, anche se nessuna delle terapie in uso permette di arrestare completamente i processi di danno cerebrale e impedire la progressione dei sintomi.
Gli anticolinesterasici (donepezil, rivastigmina, galantamina) e la memantina agiscono potenziando la trasmissione degli impulsi a livello delle sinapsi cerebrali, e sono indicati nelle prime due patologie. Nelle forme vascolari, l'introduzione di vasodilatatori e di farmaci che prevengono le recidive vascolari può essere utile.
In presenza di disturbi dell'umore e del comportamento, è possibile intervenire con antidepressivi. Infine, anche il controllo dei fattori di rischio vascolare, l’adozione di uno stile di vita attivo e sano (compresa la dieta mediterranea), e gli esercizi di stimolazione cognitiva possono essere di grande beneficio, soprattutto nelle prime fasi di malattia. Promuovere la riduzione del rischio di sviluppare demenza attraverso questi interventi non farmacologici è fondamentale, nell’attesa di trattamenti risolutivi.
Non sono ancora chiaramente note, ad oggi, le modalità con cui la demenza insorge ed evolve. Pertanto, non è possibile indicare comportamenti che permettano di evitare la malattia con certezza assoluta. Il più importante fattore di rischio per la demenza senile è l’età. Altri fattori di rischio sono rappresentati dalle malattie cardiovascolari, da una alimentazione non variegata e da stili di vita scorretti. La presenza di fattori di rischio cardiovascolari, come il diabete o la pressione arteriosa alta, può contribuire all’insorgenza di demenza senile.
Una dieta sana ed equilibrata, come la dieta mediterranea, sembra proteggere dall’insorgenza della demenza senile. Mantenere una buona salute cerebrale attraverso attività stimolanti, sia fisiche che mentali, e un coinvolgimento sociale attivo può contribuire a rallentare il declino cognitivo.
Per quanto riguarda la gestione dei disturbi del sonno, è utile intervenire sui fattori che potrebbero migliorarlo (ridurre la temperatura della camera, arieggiare il locale prima di coricarsi) e offrire una tazza di latte tiepido la sera. Se, malgrado questi comportamenti, permangono le alterazioni del sonno, il medico può valutare la prescrizione di farmaci.

La Demenza negli Animali Domestici
Segni di declino cognitivo legati all’età sono stati osservati anche nei cani e nei gatti (demenza felina). I sintomi includono perdita di orientamento, riduzione della socializzazione e alterazioni del sonno. Anche i nostri amici a quattro zampe possono quindi manifestare disturbi simili a quelli della demenza umana, rendendo necessaria attenzione e cure specifiche.
Centri di Riferimento e Percorsi Diagnostici
In diverse regioni italiane esistono Centri o Ambulatori per i Disturbi Cognitivi e le Demenze (CDCD) che si occupano della valutazione, della diagnosi e del trattamento di queste patologie. Questi centri operano in stretta collaborazione con neurologi, geriatri e psichiatri, avvalendosi anche del supporto di psicologi per la valutazione neuropsicologica.
Il percorso diagnostico si avvale di valutazioni neuropsicologiche, indagini neuroradiologiche (TC e RM cerebrale) per escludere altre patologie, e analisi di biomarcatori biologici. Presso questi centri sono disponibili varie opzioni terapeutiche, incluse terapie farmacologiche (inibitori della colinesterasi, memantina, e più recentemente anticorpi monoclonali per la MA) e terapie non farmacologiche come la riabilitazione cognitiva, i colloqui psicologici di supporto e l'esercizio fisico.
Per accedere a questi servizi, solitamente è necessaria un'impegnativa del medico di medicina generale e il contatto con il CUP (Centro Unico di Prenotazione) per fissare un appuntamento. Le prestazioni sono accessibili sia attraverso convenzione con il Servizio Sanitario Nazionale (ticket) sia privatamente.
La diagnosi precoce è fondamentale, poiché permette terapie più efficaci e personalizzate per monitorare e gestire i sintomi della malattia, migliorando la qualità di vita del paziente e dei suoi familiari.
tags: #con #la #tac #si #vede #la
