La demenza senile è una condizione complessa che va oltre il mero deterioramento cognitivo, spesso accompagnandosi a disturbi del comportamento e a problematiche legate al sonno. Comprendere questi disagi è fondamentale non solo per migliorare la qualità della vita dei pazienti, ma anche per supportare efficacemente i loro caregiver. Le manifestazioni della demenza possono variare ampiamente, ma i disturbi del sonno rappresentano una delle sfide più significative e pervasiva.

L'Impatto della Demenza sul Sonno
Il riposo notturno è un pilastro fondamentale per il benessere di ogni individuo, ma la sua importanza si amplifica in presenza di una condizione neurodegenerativa come la demenza. Durante il sonno, non solo il corpo e la mente si rigenerano, ma si rielaborano anche le esperienze quotidiane e passate, un processo cruciale per il consolidamento della memoria. Purtroppo, la demenza può compromettere significativamente la qualità del sonno, innescando un circolo vizioso che aggrava i sintomi della malattia e influisce negativamente sulla vita dei familiari.
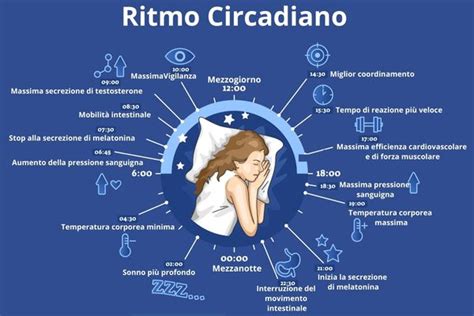
Le persone con demenza spesso sperimentano un sovvertimento globale del ritmo sonno-veglia. Questo può manifestarsi con un ritardo nell'orologio biologico interno, portando a agitazione serale (il cosiddetto "sundowning" o sindrome del tramonto), crescente difficoltà ad addormentarsi e, in alcuni casi, sfociando in stati confusionali con peggioramento delle performance cognitive, allucinazioni, deliri e persino delirium.
Le testimonianze raccolte evidenziano la gravità di questi disturbi. Ad esempio, una caregiver racconta di come il marito di un'amica, al calar della sera in inverno, corra a mettersi il pigiama, quasi anticipando un bisogno di riposo che però non si traduce in un sonno ristoratore. Un altro caso riporta risvegli notturni seguiti da incidenti domestici, come nel caso di una madre che si è fatta male sbattendo contro un mobile in bagno. Questi episodi, anche se taciuti in famiglia, hanno un impatto emotivo profondo sui pazienti, generando sentimenti di colpa e preoccupazione per i propri cari.
Il sonno nella malattia di Alzheimer - Dott. Claudio Liguori
Cause dei Disturbi del Sonno nella Demenza
I fattori che contribuiscono alla scarsa qualità del sonno nelle persone con demenza sono molteplici e interconnessi. Possono essere suddivisi in diverse categorie:
- Fattori Emotivi: Preoccupazione, pensieri intrusivi e stress possono ostacolare il rilassamento necessario per addormentarsi e mantenere il sonno. Le persone con demenza possono vivere amplificate reazioni emotive, rendendo più difficile la gestione dell'ansia e della frustrazione.
- Fattori Ambientali: Condizioni climatiche come caldo o freddo eccessivi possono disturbare il sonno. Anche cambiamenti nell'illuminazione, come il passaggio da una buona luce a una scarsa durante la sera, possono accentuare la confusione e l'irrequietezza, come nel fenomeno del "sundowning".
- Fattori Fisici: Dolore, prurito, la sindrome delle gambe senza riposo (RLS) e altri malesseri fisici possono rendere difficile trovare una posizione comoda e mantenere un sonno ininterrotto. Anche problemi come il malessere generale o l'acufene possono contribuire all'insonnia.
- Fattori Sensoriali: Allucinazioni, o un abbigliamento da notte inadeguato, possono creare disagio e ansia, interferendo con il riposo.
- Fattori Collegati al Sonno: Risvegli frequenti, incubi, e disturbi respiratori durante il sonno come l'apnea ostruttiva del sonno (OSAS) sono comuni. L'OSAS, in particolare, è associata a una riduzione della qualità del sonno non-REM e a un aumentato rischio di accumulo di proteine beta-amiloide, correlate all'insorgenza dell'Alzheimer. Anche il disturbo del comportamento del sonno REM (RBD) è un fattore predittivo per diverse malattie neurodegenerative.
- Fattori Legati allo Stile di Vita: Andare a dormire o svegliarsi troppo presto, dormire troppo durante il giorno (spesso per noia, inattività o a causa della privazione del sonno notturno) o troppo poco durante la notte, possono alterare il ritmo circadiano.
Inoltre, è importante considerare che alcune patologie cerebrali che causano demenza possono portare allo sviluppo di un sonno disturbato, e viceversa, i disturbi del sonno possono contribuire al declino cognitivo. L'insonnia, ad esempio, è stata identificata come un fattore di rischio per la demenza, accelerando la formazione di proteine beta-amiloide.
L'Epilessia nell'Anziano e il suo Rapporto con il Sonno
L'epilessia, spesso erroneamente considerata una patologia esclusiva dell'infanzia, registra oggi il suo picco massimo di incidenza proprio dopo i 75 anni. Nell'anziano, l'epilessia è frequentemente legata a cambiamenti o danni cerebrali acquisiti nel tempo, come esiti di ictus, traumi cranici, patologie vascolari o neurodegenerative. La diagnosi può essere più tardiva e le manifestazioni più sfumate, come brevi momenti di confusione, perdita di contatto con l'ambiente o comportamenti insoliti.
Esiste una stretta relazione tra epilessia e sonno. I disturbi del sonno e della veglia sono diagnosticati con una frequenza da due a tre volte superiore nei pazienti con epilessia rispetto alla popolazione generale. L'ipersonnia è particolarmente comune, ma si osservano anche insonnia, sindrome delle gambe senza riposo, bruxismo e respirazione disturbata durante il sonno. La scarsa qualità del sonno è associata a un minore controllo delle crisi epilettiche, e il trattamento dell'apnea del sonno può ridurre la frequenza delle crisi in molti pazienti.
È interessante notare che il sonno gioca un ruolo significativo nello stato della malattia epilettica: circa il 10-15% delle crisi è legato al sonno, e oltre il 90% delle morti improvvise e inaspettate nell'epilessia si verifica durante il sonno. La localizzazione delle crisi epilettiche è inoltre associata ai ritmi circadiani: le crisi del lobo frontale sono più probabili durante il sonno o al mattino presto, mentre quelle temporali mesiali tendono a verificarsi al mattino o nel tardo pomeriggio. Le crisi occipitali, invece, sono rare durante il sonno.
Le persone con epilessie genetiche generalizzate, in particolare con epilessia mioclonica giovanile, sono a maggior rischio di scarso controllo delle crisi durante periodi di privazione del sonno. Questi individui, specialmente se adolescenti, possono presentare alterazioni delle funzioni esecutive frontali, aumentando il rischio di mantenere abitudini di sonno malsane.
Le scariche epilettiformi interictali, sia generalizzate che focali, durante il sonno sono più probabili durante le fasi NREM 3, NREM 1 o NREM 2, e raramente si verificano durante il sonno REM.
Strategie per Migliorare la Qualità del Sonno
Migliorare la qualità del sonno nelle persone con demenza è un obiettivo raggiungibile attraverso l'adozione di strategie mirate e la creazione di un ambiente favorevole al riposo. Le indicazioni, spesso basate sull'esperienza diretta di chi convive con queste difficoltà, si rivelano preziose.
Routine e Abitudini:
- Mantenere una routine quotidiana costante: La regolarità negli orari di sonno, pasti e attività è fondamentale. Questo aiuta a stabilizzare il ritmo circadiano e a ridurre lo stress.
- Routine rilassante prima di dormire: Creare un rituale serale calmante può preparare la mente e il corpo al riposo. Questo può includere leggere un libro, ascoltare musica rilassante, fare un bagno caldo o praticare tecniche di rilassamento.
- Evitare stimolanti serali: Limitare o evitare caffeina e nicotina nelle ore precedenti il sonno.
- Gestire l'assunzione di liquidi: Non bere troppi liquidi dopo una certa ora la sera per ridurre la necessità di alzarsi per andare in bagno durante la notte.
- Limitare l'uso di dispositivi elettronici: Evitare computer, tablet e televisione la sera, poiché la luce blu emessa da questi dispositivi può interferire con la produzione di melatonina.
- Attività fisica e stimolazione mentale: Mantenersi fisicamente attivi durante il giorno e stimolati mentalmente può favorire un sonno più profondo e riposante. Tuttavia, è importante evitare attività troppo intense nelle ore serali.
- Fare pisolini con moderazione: Brevi riposi durante il giorno possono essere utili, ma pisolini troppo lunghi o troppo tardivi possono interferire con il sonno notturno.
Ambiente di Sonno:
- Regolare la temperatura della camera da letto: Mantenere una temperatura confortevole, generalmente più fresca, può favorire il sonno.
- Creare un ambiente buio e silenzioso: Utilizzare tende oscuranti e, se necessario, tappi per le orecchie per minimizzare le interruzioni.
- Assicurare comfort: Un materasso e un cuscino confortevoli, oltre a un abbigliamento da notte adeguato, contribuiscono a un riposo migliore.
Supporto e Tecnologie:
- Tenere un diario del sonno: Monitorare i pattern di sonno può aiutare a identificare problemi specifici e a valutare l'efficacia delle strategie adottate.
- Utilizzare la tecnologia: App di rilassamento, meditazione o suoni della natura possono offrire un supporto aggiuntivo per conciliare il sonno.
- Mantenere i contatti sociali: Parlare con amici o familiari prima di dormire può offrire conforto e ridurre i sentimenti di solitudine.
- Tecniche di rilassamento e Mindfulness: Pratiche come la meditazione mindfulness, lo yoga o esercizi di respirazione possono aiutare a calmare la mente e favorire l'addormentamento.
- Aromaterapia e rimedi naturali: Tisane rilassanti (come camomilla o melissa) o l'uso di oli essenziali (come la lavanda) possono contribuire a creare un'atmosfera di calma.
- Auto-massaggio o massaggio: Tecniche di massaggio possono favorire il rilassamento muscolare e mentale.
Gestione Medica e Farmacologica:
- Consultare il medico sui farmaci: È fondamentale discutere con il proprio medico o farmacista eventuali effetti collaterali dei farmaci che potrebbero causare problemi di sonno. Alcuni farmaci, come gli antidepressivi, possono avere l'insonnia come effetto collaterale.
- Evitare farmaci per dormire: L'uso di farmaci ipnotici in persone con deficit cognitivi può aumentare lo stato di confusione durante il giorno e creare dipendenza. È preferibile esplorare alternative non farmacologiche.
- Affrontare i disturbi sottostanti: Se i disturbi del sonno sono legati a condizioni mediche specifiche (come OSAS o RLS), è essenziale trattare la patologia di base.
La Gestione del Caregiver
La gestione di una persona con demenza e disturbi del sonno è estremamente impegnativa anche per chi assiste. È fondamentale ricordare che anche il caregiver ha bisogno di riposo. Quando una persona con demenza si sveglia durante la notte, è importante mantenere la calma, evitare di creare agitazione e cercare di capire la causa del risveglio (ad esempio, se la stanza è troppo calda o fredda). Ricordare gentilmente che è notte e che è ora di dormire può essere utile.
È cruciale che i caregiver non si sentano giudicati se la persona assistita dorme molte ore durante il giorno, poiché questo può essere un sintomo della malattia stessa. La collaborazione con il personale sanitario e la condivisione delle esperienze con altri caregiver possono fornire supporto prezioso.
Considerazioni Finali: Un Approccio Olistico
Comprendere quanto a lungo un anziano con demenza possa dormire dopo una crisi epilettica è complesso e varia notevolmente da individuo a individuo. Non esiste una risposta univoca. Tuttavia, è chiaro che le crisi epilettiche, così come i disturbi del sonno intrinseci alla demenza, possono influenzare significativamente le ore di riposo necessarie. Alcune persone potrebbero dormire più a lungo del solito, mentre altre potrebbero sperimentare risvegli frequenti e un sonno frammentato.
L'aspettativa di vita di una persona con demenza senile varia dai tre ai dieci anni, influenzata dal tipo di demenza e dalla comparsa di complicanze. La gestione ottimale della demenza, inclusi i disturbi del sonno, è un percorso che richiede pazienza, comprensione e un approccio olistico che consideri tutti gli aspetti della salute fisica, mentale ed emotiva del paziente. La ricerca continua a esplorare le intricate connessioni tra sonno, cognizione ed epilessia, offrendo nuove speranze per migliorare la qualità della vita di coloro che convivono con queste condizioni. Se miglioriamo le cose per le persone che vivono con una demenza, miglioriamo le cose per tutti.
tags: #anziano #demenza #dopo #crisi #epilettica #qunto
