Il sonno è un pilastro fondamentale del benessere umano, un processo fisiologico essenziale che permette al corpo e alla mente di rigenerarsi, consolidare la memoria, eliminare le scorie metaboliche e riparare il DNA cellulare. Tuttavia, per una porzione sempre crescente della popolazione, il sonno diventa un campo di battaglia, afflitto da difficoltà nell'addormentarsi, risvegli notturni frequenti o una sensazione persistente di stanchezza diurna. Questi disturbi, che spaziano dall'insonnia alla sonnolenza eccessiva, non sono semplici inconvenienti passeggeri, ma condizioni che possono compromettere significativamente la qualità della vita, influenzando negativamente la salute fisica, mentale e cognitiva.
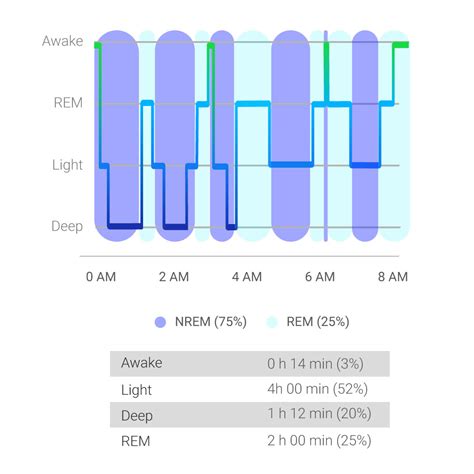
L'Architettura del Sonno: Un Ciclo Complesso
Per comprendere appieno le ragioni per cui fatichiamo a ottenere un riposo profondo e ristoratore, è cruciale analizzare l'architettura fisiologica del sonno. Ogni notte, il cervello umano attraversa una serie di cicli di sonno, generalmente da quattro a sei, ciascuno della durata approssimativa di 90-110 minuti. Ogni ciclo è meticolosamente suddiviso in diverse fasi: il sonno Non-REM (a sua volta composto dagli stadi N1, N2 e N3) e il sonno REM (Rapid Eye Movement).
Durante lo stadio N1, la fase di transizione tra veglia e sonno, il corpo inizia il suo processo di rilassamento. Il battito cardiaco rallenta, la temperatura corporea diminuisce e le onde cerebrali, precedentemente rapide e associate all'attività vigile (onde Beta) o al rilassamento (onde Alfa), iniziano a rallentare, lasciando spazio alle onde Theta, più lente. In questa fase, siamo ancora relativamente connessi all'ambiente circostante e facilmente risvegliabili.
Proseguendo verso lo stadio N2, il rilassamento muscolare diventa più pronunciato, quasi totale. A livello neurologico, l'elettroencefalogramma rivela due fenomeni di particolare importanza: i complessi K e i fusi del sonno (o "sleep spindles"). I fusi del sonno sono brevi ma intense raffiche di attività cerebrale, generate dal talamo, che agiscono come veri e propri "scudi sensoriali". La loro funzione primaria è quella di inibire la percezione degli stimoli esterni, come rumori lievi o variazioni di luce, impedendo così al cervello di destarsi e facilitando il consolidamento della memoria.
Lo stadio N3, noto come sonno profondo o sonno a onde lente, è caratterizzato da un'attività cerebrale ancora più rallentata, dominata dalle onde Delta. È durante questa fase che avvengono i processi di rigenerazione fisica più significativi: il corpo ripara i tessuti, la crescita muscolare viene stimolata e il sistema immunitario si rafforza. Il cervello, dal canto suo, si dedica alla "pulizia" profonda, eliminando le neurotossine accumulate durante le ore di veglia, un processo vitale per prevenire il declino cognitivo e malattie neurodegenerative.
Infine, il sonno REM, che si alterna alle fasi Non-REM, è la fase associata ai sogni vividi. Durante il sonno REM, l'attività cerebrale è sorprendentemente simile a quella della veglia, ma il corpo sperimenta un'atonia muscolare quasi completa, un meccanismo di protezione che impedisce di "agire" fisicamente i propri sogni. Questa fase è cruciale per l'elaborazione emotiva, il consolidamento della memoria e l'apprendimento.
Le Manifestazioni dei Disturbi del Sonno: Insonnia e Sonnolenza Eccessiva
I problemi correlati al sonno più comunemente riportati sono l'insonnia e la sonnolenza diurna eccessiva (EDS). L'insonnia si manifesta come una difficoltà persistente ad addormentarsi, a mantenere il sonno (risvegli notturni frequenti o prolungati) o un risveglio precoce al mattino, seguito dall'impossibilità di riaddormentarsi. La qualità del sonno viene percepita come insufficiente o poco ristoratrice.
D'altro canto, la sonnolenza diurna eccessiva non è un disturbo di per sé, ma un sintomo che indica una necessità di sonno non soddisfatta durante la notte. Si manifesta con un'eccessiva sonnolenza durante il giorno, con episodi incontrollati di addormentamento, che possono verificarsi in momenti inopportuni, come durante il lavoro o alla guida, rappresentando un serio pericolo.
Le persone affette da questi disturbi sperimentano durante il giorno una serie di conseguenze negative: sonnolenza, stanchezza, irritabilità, difficoltà di concentrazione e un generale peggioramento delle prestazioni cognitive e fisiche.
Le Molteplici Cause dei Disturbi del Sonno
Le cause alla base dell'insonnia e della sonnolenza diurna eccessiva sono eterogenee e possono derivare da fattori interni ed esterni al corpo. Alcune condizioni possono scatenare sia l'insonnia che la sonnolenza diurna, mentre altre possono manifestarsi con uno solo dei due sintomi. È importante sottolineare che, in alcuni casi, l'insonnia può essere un disturbo primario, mentre la sonnolenza diurna eccessiva è quasi sempre un sintomo di altre condizioni sottostanti.
Cattive Abitudini e Fattori Comportamentali
Le "cattive abitudini di sonno" rappresentano una delle cause più frequenti di insonnia. Queste includono:
- Consumo di stimolanti: Bere bevande contenenti caffeina (caffè, tè, bevande energetiche) o tabacco nel tardo pomeriggio o la sera.
- Attività fisica serale: Svolgere esercizi fisici intensi poco prima di coricarsi può rendere più difficile l'addormentamento.
- Programma di sonno-veglia irregolare: Andare a letto e svegliarsi ad orari molto diversi ogni giorno, inclusi i fine settimana, altera il ritmo circadiano naturale del corpo.
- Uso di dispositivi elettronici: L'esposizione alla luce blu emessa da smartphone, tablet e computer nelle ore serali inibisce la produzione di melatonina, l'ormone che regola il sonno, ingannando il cervello facendogli credere che sia ancora giorno.
- Eccessiva preoccupazione per il sonno: L'ansia anticipatoria riguardo alla propria capacità di dormire può creare un circolo vizioso di preoccupazione e veglia, noto come "insonnia psicofisiologica".
- Sonellini diurni prolungati: Riposare per lunghi periodi durante il giorno può ridurre la "pressione del sonno" necessaria per addormentarsi efficacemente la notte seguente.
Disturbi Mentali e Stress
I disturbi mentali giocano un ruolo significativo nello sviluppo di problemi del sonno. In particolare:
- Depressione: L'insonnia, soprattutto quella caratterizzata da risvegli precoci, è un sintomo comune della depressione maggiore.
- Ansia: L'ansia e la preoccupazione costante rendono difficile rilassare la mente, ostacolando l'addormentamento.
- Disturbi da uso di sostanze: L'abuso di alcol, droghe o farmaci può alterare profondamente i cicli del sonno. L'alcol, sebbene possa indurre sonnolenza iniziale, frammenta il sonno nella seconda parte della notte.
- Stress acuto: Eventi stressanti come un ricovero ospedaliero, la perdita del lavoro, un lutto o problemi familiari possono causare insonnia transitoria.
- Stress cronico: Una condizione di stress prolungato può portare a un'iperattivazione del sistema nervoso, con elevati livelli di cortisolo e adrenalina, che rendono difficile il rilassamento necessario per dormire.
Condizioni Mediche e Disturbi del Sonno Primari
Numerose condizioni mediche possono contribuire all'insonnia o alla sonnolenza diurna eccessiva:
- Disturbi cardiaci e polmonari: Condizioni come insufficienza cardiaca, asma o broncopneumopatia cronica ostruttiva (BPCO) possono causare difficoltà respiratorie durante il sonno, portando a risvegli frequenti.
- Dolore cronico: Condizioni dolorose come l'artrite reumatoide rendono difficile trovare una posizione comoda per dormire e possono causare risvegli notturni.
- Disturbi neurologici: Malattie come l'encefalite, la meningite, i tumori cerebrali o condizioni che colpiscono i muscoli e le ossa possono influenzare la qualità del sonno.
- Disturbi endocrini: L'ipertiroidismo, ad esempio, può causare sintomi come palpitazioni e ansia che interferiscono con il sonno.
- Disturbi gastrointestinali: Il reflusso gastroesofageo può causare bruciore di stomaco e disagio durante la notte.
- Problemi urinari: L'incontinenza urinaria o la minzione frequente possono causare risvegli notturni.
Esistono inoltre disturbi del sonno primari che, pur non essendo direttamente causati da altre condizioni mediche o psichiatriche, alterano significativamente il ciclo sonno-veglia:
- Apnea ostruttiva del sonno (OSAS): Caratterizzata da frequenti interruzioni della respirazione durante il sonno dovute a un'ostruzione delle vie aeree superiori. Questo porta a una riduzione dei livelli di ossigeno nel sangue e a micro-risvegli (arousal) che frammentano il sonno, causando sonnolenza diurna.
- Apnea centrale del sonno: Simile all'OSAS, ma causata da un problema nel centro di controllo respiratorio nel cervello, piuttosto che da un'ostruzione fisica.
- Narcolessia: Un disturbo neurologico cronico caratterizzato da eccessiva sonnolenza diurna, attacchi di sonno incontrollabili, e in alcuni casi, cataplessia (perdita improvvisa del tono muscolare in risposta a emozioni intense).
- Disturbo da movimenti periodici degli arti (PLMD): Movimenti ripetitivi e involontari delle gambe (e talvolta delle braccia) durante il sonno, che interrompono il riposo e causano sonnolenza diurna.
- Sindrome delle gambe senza riposo (RLS): Un bisogno irresistibile di muovere le gambe (e più raramente le braccia), spesso accompagnato da sensazioni sgradevoli come formicolio o prurito, che rende difficile addormentarsi e rimanere addormentati.
- Disturbi del ritmo circadiano: Alterazioni dell'orologio biologico interno che regolano il ciclo sonno-veglia. Tra questi rientrano il disturbo da fase del sonno ritardata (difficoltà ad addormentarsi e svegliarsi presto), il disturbo da fase del sonno anticipata (tendenza ad addormentarsi e svegliarsi molto presto), il disturbo del sonno da lavoro a turni e la sindrome da fuso orario (jet lag).
- Parasonnie: Comportamenti anomali che si verificano durante il sonno, come il sonnambulismo, gli incubi notturni, i terrori notturni, il disturbo da comportamento del sonno REM (in cui si agisce fisicamente i sogni) e le paralisi del sonno.
Fattori Legati all'Età
Con l'avanzare dell'età, l'architettura del sonno subisce modifiche fisiologiche. Negli anziani, si assiste generalmente a una riduzione del sonno profondo (N3) e a un aumento della frammentazione del sonno. La produzione di melatonina tende a diminuire, rendendo più difficile mantenere un ritmo sonno-veglia regolare. Questi cambiamenti, sebbene naturali, possono rendere gli anziani più suscettibili all'insonnia e alla sonnolenza diurna.
Valutazione e Diagnosi dei Disturbi del Sonno
Identificare la causa sottostante di un disturbo del sonno è il primo passo fondamentale verso una soluzione efficace. L'approccio diagnostico inizia tipicamente con un'anamnesi approfondita, durante la quale il medico raccoglie informazioni dettagliate sui sintomi del paziente, la sua storia medica, le abitudini di vita e i modelli di sonno.
Spesso, ai pazienti viene chiesto di tenere un "diario del sonno" per almeno una o due settimane. Questo registro dovrebbe includere dettagli sulle ore di addormentamento e risveglio, la frequenza e la durata dei risvegli notturni, eventuali sonnellini diurni e la qualità percepita del sonno.
Il medico valuterà attentamente i seguenti aspetti:
- Modelli del sonno: Orari di addormentamento e risveglio, durata totale del sonno, frequenza dei risvegli.
- Abitudini al momento di coricarsi: Routine serale, attività svolte prima di dormire, ambiente della camera da letto.
- Uso di sostanze: Consumo di caffeina, alcol, nicotina e farmaci (prescritti e da banco), nonché l'uso di sostanze ricreative.
- Livello di stress: Valutazione dello stress acuto e cronico legato a fattori lavorativi, familiari o personali.
- Anamnesi medica: Presenza di condizioni mediche, disturbi psichiatrici o farmaci che potrebbero interferire con il sonno.
- Livello di attività fisica: Frequenza e intensità dell'esercizio fisico.
In presenza di determinati "segnali d'allarme", una valutazione medica diventa particolarmente urgente:
- Addormentarsi alla guida o in situazioni potenzialmente pericolose.
- Addormentarsi frequentemente senza preavviso.
- Interruzioni della respirazione durante il sonno, riferite dal partner.
- Russamento forte e persistente.
- Movimenti violenti durante il sonno.
- Sonnambulismo.
- Sintomi di disturbi cardiaci o polmonari.
- Attacchi improvvisi di debolezza muscolare.
- Recente ictus.
Se i sintomi persistono per più di una o due settimane, interferiscono significativamente con la vita quotidiana, o se sono presenti segnali d'allarme, è essenziale consultare un medico.
Per una diagnosi più approfondita, soprattutto in presenza di sospetti disturbi del sonno primari, possono essere necessari esami strumentali:
- Polisonnografia (PSG): Considerato il gold standard per la diagnosi di molti disturbi del sonno, questo esame viene solitamente eseguito in un laboratorio del sonno durante una notte intera. Registra una vasta gamma di parametri fisiologici: attività cerebrale (EEG), movimenti oculari (EOG), attività muscolare (EMG), frequenza cardiaca (ECG), attività respiratoria (flusso aereo, sforzi toracici e addominali, saturazione di ossigeno) e movimenti corporei. La PSG permette di identificare disturbi come l'apnea notturna, la narcolessia, il disturbo da movimenti periodici degli arti e le parasonnie. In alcuni casi, la polisonnografia domiciliare può essere utilizzata per la diagnosi di OSAS, ma con un set di parametri ridotto.
- Test delle latenze multiple del sonno (MSLT): Utilizzato per valutare l'eccessiva sonnolenza diurna e per diagnosticare la narcolessia. Il paziente viene monitorato durante diversi brevi sonnellini distribuiti nell'arco della giornata in laboratorio.
- Test di mantenimento della veglia (MWT): Valuta la capacità del paziente di rimanere sveglio in un ambiente tranquillo, utile per determinare la gravità della sonnolenza diurna e il rischio associato ad attività come la guida.
- Attigrafia: Un dispositivo indossabile simile a un orologio che monitora i pattern di attività e riposo per un periodo prolungato, utile per valutare i ritmi circadiani e la presenza di insonnia o ipersonnia.
Strategie di Trattamento: Un Approccio Multidisciplinare
Il trattamento dei disturbi del sonno è altamente personalizzato e dipende dalla causa specifica, dalla gravità dei sintomi e dalle condizioni mediche individuali. Un approccio multidisciplinare, che può includere modifiche comportamentali, terapie psicologiche e, in alcuni casi, farmaci, è spesso la chiave per ottenere risultati duraturi.
Igiene del Sonno: Le Fondamenta del Buon Riposo
L'igiene del sonno comprende un insieme di buone pratiche comportamentali volte a creare le condizioni ottimali per un riposo ristoratore. Queste strategie sono fondamentali e spesso sufficienti per risolvere problemi di sonno lievi o moderati:
- Regolarità degli orari: Andare a letto e svegliarsi alla stessa ora ogni giorno, anche nei fine settimana, aiuta a sincronizzare l'orologio biologico interno.
- Ambiente della camera da letto: Creare un ambiente buio, silenzioso e fresco. La temperatura ideale si aggira tra i 16°C e i 18°C.
- Routine rilassante pre-sonno: Dedicare del tempo ad attività rilassanti prima di coricarsi, come leggere un libro, fare un bagno caldo, ascoltare musica tranquilla o praticare tecniche di rilassamento.
- Limitare l'esposizione a schermi: Evitare l'uso di smartphone, tablet e computer nelle due ore precedenti il sonno a causa della luce blu emessa.
- Evitare stimolanti: Limitare o eliminare il consumo di caffeina e nicotina nel pomeriggio e la sera.
- Limitare l'alcol: Sebbene possa indurre sonnolenza iniziale, l'alcol disturba la qualità del sonno nella seconda parte della notte.
- Attività fisica regolare: L'esercizio fisico regolare, preferibilmente non nelle ore immediatamente precedenti il sonno, può migliorare la qualità del riposo.
- Pasti leggeri la sera: Evitare pasti abbondanti, pesanti o ricchi di zuccheri raffinati nelle ore serali, poiché la digestione può interferire con l'addormentamento. La cena dovrebbe essere consumata almeno 2-3 ore prima di coricarsi.
- Utilizzo corretto del letto: Associare il letto esclusivamente al sonno e all'intimità. Se non si riesce ad addormentarsi entro 20-30 minuti, è consigliabile alzarsi, spostarsi in un'altra stanza e dedicarsi a un'attività rilassante a luci soffuse, tornando a letto solo quando si avverte sonnolenza.
Terapia Cognitivo-Comportamentale per l'Insonnia (CBT-I)
La CBT-I è considerata il trattamento di prima linea per l'insonnia cronica e si è dimostrata altamente efficace nel migliorare la qualità del sonno a lungo termine, spesso con risultati superiori ai farmaci ipnotici. Questo approccio terapeutico si concentra sull'identificazione e la modifica dei pensieri disfunzionali e dei comportamenti che perpetuano l'insonnia. Include diverse componenti:
- Controllo degli stimoli: Tecniche volte a rinforzare l'associazione tra il letto e il sonno, limitando il tempo trascorso a letto da svegli.
- Restrizione del sonno: Riduzione temporanea del tempo trascorso a letto per aumentare la "pressione del sonno" e migliorare l'efficienza del sonno.
- Rilassamento: Tecniche di rilassamento muscolare progressivo, respirazione profonda e mindfulness per ridurre l'attivazione fisiologica e mentale.
- Terapia cognitiva: Identificazione e correzione di credenze irrazionali e preoccupazioni riguardo al sonno (es. "se non dormo 8 ore, sarò un disastro domani").
- Educazione sull'igiene del sonno: Rafforzamento delle buone abitudini di sonno.
Trattamento delle Cause Sottostanti
Se l'insonnia o la sonnolenza diurna sono sintomi di altre condizioni mediche o psichiatriche, il trattamento di queste cause primarie è essenziale. Ad esempio, il trattamento della depressione, dell'ansia, del dolore cronico o dei disturbi respiratori può portare a un miglioramento significativo dei problemi del sonno.
Terapie Farmacologiche
I farmaci ipnotici (sonniferi) possono essere prescritti per un trattamento a breve termine dell'insonnia acuta o in situazioni di stress significativo. Tuttavia, il loro uso prolungato è generalmente sconsigliato a causa del rischio di tolleranza, dipendenza, effetti collaterali (come sedazione diurna, confusione, alterazioni della memoria) e sindrome da sospensione.
Tra i farmaci utilizzati per l'insonnia troviamo:
- Benzodiazepine: Efficaci nell'indurre il sonno, ma con un alto potenziale di dipendenza e tolleranza.
- Farmaci Z (Zolpidem, Zopiclone, Eszopiclone): Simili alle benzodiazepine, agiscono su specifici recettori cerebrali, ma comportano rischi simili.
- Antagonisti dei recettori dell'orexina: Una classe di farmaci più recenti che bloccano i segnali che promuovono la veglia.
- Antidepressivi sedativi: Alcuni antidepressivi, come il trazodone o la mirtazapina, vengono utilizzati off-label per le loro proprietà sedative.
- Melatonina e agonisti della melatonina: La melatonina è un ormone che regola il ritmo circadiano. Può essere efficace per l'insonnia legata al ritardo di fase o al jet lag. Gli agonisti della melatonina (es. Ramelteon) agiscono sui recettori della melatonina.
È fondamentale che qualsiasi trattamento farmacologico sia prescritto e monitorato da un medico specialista, valutando attentamente i benefici rispetto ai rischi individuali.
Altri Approcci Terapeutici
- Terapia della luce: L'esposizione a luci brillanti in determinati momenti della giornata può aiutare a regolare i ritmi circadiani, particolarmente utile nei disturbi da fase del sonno ritardata o anticipata.
- Integratori naturali: Alcuni integratori come la valeriana o la camomilla possono avere lievi effetti sedativi, ma la loro efficacia scientifica è variabile e dovrebbero essere utilizzati con cautela.
- Tecniche di rilassamento avanzate: Meditazione, yoga o tai chi possono contribuire a ridurre lo stress e migliorare la capacità di rilassarsi prima di dormire.
Conclusione Temporanea
I disturbi del sonno rappresentano una sfida crescente nella società moderna, influenzando milioni di persone e avendo ripercussioni profonde sulla salute e sul benessere. Comprendere la complessità dell'architettura del sonno, riconoscere le molteplici cause dei disturbi e adottare un approccio diagnostico e terapeutico personalizzato sono passi cruciali per riconquistare un riposo ristoratore. L'igiene del sonno e la terapia cognitivo-comportamentale per l'insonnia (CBT-I) emergono come pilastri fondamentali nel trattamento, mentre la ricerca continua a esplorare nuove vie terapeutiche per affrontare questa condizione così pervasiva. Investire nella qualità del proprio sonno significa investire nella propria salute generale e nella propria qualità di vita.
Come combattere l'insonnia e la paura di non dormire | Filippo Ongaro
tags: #addormentarsi #cervello #disturbi
