La depressione senile rappresenta una sfida significativa per la salute pubblica, affliggendo una porzione considerevole della popolazione anziana. Nonostante la sua prevalenza, spesso questa condizione viene sottovalutata o erroneamente attribuita al naturale processo di invecchiamento. È fondamentale comprendere le molteplici sfaccettature di questo disturbo, le sue cause, le manifestazioni atipiche nell'anziano e, soprattutto, il suo legame indissolubile con l'ideazione suicidaria.
La Prevalenza e le Caratteristiche della Depressione nell'Anziano
La depressione senile è un disturbo dell’umore molto frequente nella popolazione anziana. È stato stimato che circa il 12% delle persone in terza età soffre di un disturbo depressivo, ma alcuni studi contano una prevalenza che arriva fino al 35%. Tale disturbo colpisce in numero superiore le donne rispetto agli uomini, con un rapporto di 2:1. Una parte degli episodi depressivi rilevati nella popolazione anziana si verifica in persone che hanno sofferto di un disturbo dell’umore ad insorgenza precoce, che si ripresenta o si riacutizza in età avanzata. La depressione nell’anziano può presentarsi per la prima volta in età senile oppure può essere una recidiva di disturbi dell’umore ad insorgenza precoce e costituirsi come una depressione ricorrente.
Mentre in quest’ultimo emozioni e vissuti come la tristezza, la perdita di piacere, il negativismo e la disperazione rappresentano il quadro sintomatologico più tipico e caratteristico degli episodi depressivi, nell’anziano la manifestazione della malattia avviene principalmente attraverso il linguaggio del corpo. La manifestazione del disagio avviene principalmente attraverso sintomi somatici, che possono manifestarsi con dolori generali come mal di schiena o male alle gambe, faticabilità e astenia (debolezza e riduzione della forza muscolare) o con manifestazioni a carico di sistemi specifici. L’anziano può lamentare, per esempio, cefalee o vertigini, palpitazioni, tachicardia, oppressione toracica o sintomi dolorosi a carico degli apparati respiratorio, gastrointestinale o genitourinario.
A volte possono prevalere i sintomi cognitivi, come deficit della memoria, disturbi dell’attenzione, difficoltà di concentrazione, disorientamento, confusione e atteggiamenti regressivi, che possono simulare una demenza. Nei casi in cui i disturbi cognitivi siano però dovuti ad un disturbo depressivo si parla di pseudo-demenza depressiva. Questa confusione diagnostica è una delle ragioni per cui la depressione senile viene spesso sottovalutata.

Fattori di Rischio e Vulnerabilità nella Terza Età
È possibile individuare diverse cause e fattori di vulnerabilità che possono predisporre l’individuo anziano a sviluppare una depressione in terza età. Nel caso dell’anziano la predisposizione genetica gioca un ruolo meno significativo rispetto alla popolazione più giovane. Sul piano psicosociale, è noto che la terza età è il periodo in cui l’individuo vive più frequentemente delle perdite, sotto diversi punti di vista, che possono rappresentare eventi negativi che predispongono il soggetto a sviluppare sintomi depressivi.
Per esempio, gli individui anziani spesso vanno incontro a problematiche nella salute fisica, con una riduzione della propria efficienza e talvolta della propria autonomia. Anche sul piano relazionale, la terza età rappresenta il periodo in cui si è più esposti alle perdite affettive di parenti, amici e del proprio coniuge. Si osserva spesso un peggioramento significativo della qualità di vita: la persona che soffre di depressione tende a smettere di prendersi cura di sé, sia dal punto di vista della salute fisica che della cura quotidiana, aggravando il proprio disagio psicologico. Si accompagna spesso un forte ritiro sociale con conseguente isolamento, che può aumentare il vissuto di solitudine e aggravare la patologia, riducendo inoltre le possibilità di aiuto.
Uno dei fattori di rischio per lo sviluppo della depressione senile è il pensionamento. Il pensionamento, infatti, è un momento delicato della vita, durante il quale si perde un ruolo sociale lavorativo. Inoltre, con l’invecchiamento, la rete sociale e amicale si riduce. Con l’avanzare dell’età, infatti, i lutti tra amici e familiari diventano più frequenti. L’ospedalizzazione può rappresentare un fattore di rischio di suicidio negli adulti più anziani. La co-morbidità di disturbi psichiatrici con disabilità fisiche sembra dunque aumentare in particolare il rischio di suicidio nei più anziani.
La depressione nell’anziano si manifesta nel contesto di altre malattie, in associazione alla disabilità, a mutate situazioni sociali. Spesso coesiste una condizione medica legata all’età come le malattie cardiovascolari, le conseguenze dell’ictus o il dolore cronico. Queste co-morbidità a volte rendono difficile individuare la depressione o ritardano il suo riconoscimento e trattamento. È chiaro che non rappresenti la risposta a qualsiasi tipo di stress come, per esempio, l’improvviso deterioramento delle condizioni fisiche o il sopraggiungere di difficoltà finanziarie. Il termine “depressione”, poi, dovrebbe indicare solo un’alterazione patologica e non la normale reazione a fattori di stress di varia natura.

L'Ideazione Suicidaria: Un Rischio Elevato e Spesso Ignorato
Il rischio di suicidio nelle persone con depressione senile è molto elevato e non va sottovalutato: il tasso di suicidio di questa popolazione è più elevato rispetto ai giovani che soffrono dello stesso disturbo e cresce soprattutto negli uomini anziani che superano gli 85 anni. I pensieri suicidari possono far parte della sintomatologia depressiva stessa, e quando opportunamente riconosciuti, possono essere trattati.
Il suicidio nell’età avanzata è un problema di sanità pubblica in quanto gli anziani rappresentano il gruppo con la più elevata prevalenza di suicidio, soprattutto se di sesso maschile. Nella pratica clinica corrente sono ancora poco note le cause dell’evento e soprattutto come prevenirlo. I tentativi di suicidio non fatali sono meno frequenti nell’età avanzata; il 75% degli anziani muore in seguito al proprio primo tentativo di suicidio (dati USA): ciò dimostra la pianificazione prolungata del tentativo, la fragilità fisica, sociale e mentale e il metodo utilizzato per compiere l’atto. Gli anziani non riportano frequentemente pensieri suicidi e non utilizzano servizi preposti quando disponibili. Quindi il suicidio è evento molto frequente, molto di più dell’omicidio, ma poco se ne parla e si fa per la prevenzione nella pratica clinica.
L’intenzionalità di darsi la morte è, nell’anziano, molto pronunciata. Raramente infatti restano tentativi di suicidio, e molto spesso, al contrario, si realizzano. Il rapporto tentato suicidio/suicidio nella popolazione globale è di 15:1, mentre nell’anziano di 4:1. Il suicidio in età anziana viene compiuto prevalentemente in solitudine e raramente è una protesta contro l’ambiente: l’aggressività è rivolta contro l’interno, con il fine di eliminare la difficoltà di accettare perdite e cambiamenti che la vecchiaia comporta. Sebbene la depressione nell’anziano sia uno dei fattori di questa grave scelta, il suicidio non sempre si verifica in presenza di un disordine mentale o psichiatrico, anche se questo è altamente prevalente nell’età anziana.
Il disturbo da comportamento suicidario è presente nell’ultima versione del Manuale Diagnostico e Statistico dei disturbi mentali (DSM-5), ma soltanto nei “Criteri proposti”, quelli cioè “non intesi per l’utilizzo clinico”, ma per “fornire un linguaggio comune a ricercatori e clinici che intendano studiare questi disturbi” sui quali si “incoraggia la futura ricerca”. In presenza di depressione manifesta i pensieri ricorrenti di morte (non solo paura di morire), l’ideazione suicidaria senza un piano specifico, o un tentativo di suicidio, o un piano specifico per commettere suicidio sono abbastanza comuni e da indagare.
Si parla di "silent suicide" o suicidio silenzioso: il problema dell’erosione suicidaria nell’anziano. Sfuggono infatti a qualsiasi classificazione quei metodi “lenti” - tipici degli anziani - per i quali è spesso difficile valutare l’esistenza di un reale desiderio di morte. Classicamente, si tratta di casi in cui i soggetti abbandonano la cura di sé, cessano di alimentarsi, rifiutano le terapie o le eseguono con una compliance del tutto inadeguata. Il suicidio silenzioso viene frequentemente sottostimato e non riconosciuto, in particolar modo nella popolazione anziana.
I grandi anziani hanno più spesso ideazioni di suicidio-morte di cui si deve tener conto: la valutazione multidimensionale geriatrica li evidenzia così come la loro qualità della vita e i bisogni esistenziali non soddisfatti compresa la solitudine; anche in questo gruppo demografico l’essere sposati è preventivo.
Diagnosi e Trattamenti Efficaci
La diagnosi di un episodio depressivo viene oggi effettuata secondo i criteri del Diagnostic and Statistical Manual of Mental Disorders dell’American Psychiatric Association, giunto alla quinta edizione (DSM-5). Benché questo approccio diagnostico mal si presti a “etichettare e incasellare” l’ampio ventaglio dei quadri clinici della depressione senile, esso rappresenta comunque un punto di riferimento culturalmente imprescindibile. Prima di procedere con una disamina dei sintomi legati alla depressione, ricordiamo che una visita psichiatrica o psicogeriatrica specialistica è indispensabile per una diagnosi corretta e per impostare un percorso di assistenza efficace.
La diagnosi della depressione negli anziani è complicata dal fatto che alcuni sintomi chiave, quali debolezza e facile affaticabilità, disturbi del sonno e perdita di peso corporeo, accompagnano spesso l’invecchiamento e sono altresì sintomi di patologie fisiche di cui l’anziano è spesso affetto. Inoltre, specie le persone di sesso maschile, tendono ad esprimere più lamentele di ordine fisico che emotivo (dolori vaghi, cefalea, spasmi, ecc.). Ciò si traduce nella necessità di ricercare attentamente un altro sintomo cardine della depressione, diverso dalla tristezza, cioè la cosiddetta anedonia, definita come la perdita o diminuzione di interesse o di piacere in tutte o quasi tutte le attività.
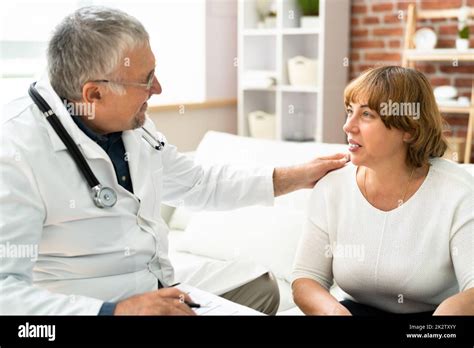
La Terapia Cognitivo-Comportamentale (TCC) è considerata tra le terapie più affidabili per il trattamento e la cura della depressione nella persona anziana. Quando il quadro depressivo è lieve o moderato, la TCC risulta efficace come intervento unico; quando il quadro sintomatologico è moderato-grave, il trattamento farmacologico con antidepressivi in associazione con la TCC aumenta l’efficacia dell’intervento psicoterapeutico. La TCC, dopo una prima fase di valutazione della sintomatologia e di approfondimento delle problematiche presenti, prevede un intervento iniziale di psico-educazione, in cui si forniscono al paziente dei modelli che spiegano le caratteristiche del disturbo di cui soffre. Segue l’individuazione dei pensieri disfunzionali e delle distorsioni cognitive che caratterizzano la depressione, l’eventuale presenza di circoli viziosi e i significati personali legati, per esempio, ai vissuti di perdita che si stanno attraversando, con l’obiettivo di mettere in discussione tali pensieri e individuare alternative e modi più adattivi di pensare alla propria situazione. Si sono rivelate molto importanti, soprattutto nella prevenzione delle ricadute, alcune strategie “di terza ondata”, come la Mindfulness Based Cognitive Therapy (MBCT), che integra le tecniche di terapia cognitiva con esercizi mindfulness che promuovono un atteggiamento consapevole.
La decisione di trattare con farmaci antidepressivi un paziente anziano che presenta un episodio depressivo deve essere presa in base alla gravità delle manifestazioni cliniche, alla loro durata e all’impatto sul funzionamento nella vita quotidiana. La letteratura scientifica evidenzia come tutti gli antidepressivi, vecchi e nuovi, siano efficaci nella depressione senile, anche se, come sempre in Psichiatria, non è possibile sapere in anticipo quale antidepressivo si rivelerà efficace nel singolo paziente. Lato farmacologico oggi ci si indirizza, negli anziani come nei soggetti giovani, verso l’impiego di composti di seconda generazione, in particolare gli SSRI, inibitori selettivi della ricaptazione della serotonina, e i più recenti SNRI, inibitori selettivi del reuptake della serotonina e noradrenalina - che associano all’effetto antidepressivo un miglioramento delle capacità cognitive - più sicuri e tollerabili dei TCA, gli antidepressivi triciclici di prima generazione.
La durata del trattamento con antidepressivi negli anziani è di almeno un anno e dipende poi dal numero di episodi depressivi precedenti e alla presenza di fattori di rischio (tentativi autolesivi, stress psicosociali, malattie somatiche croniche, grave disabilità, ecc.). L’interruzione brusca degli antidepressivi può indurre una sindrome da sospensione che include ansia, insonnia, vertigini, irritabilità, nausea, vomito e sintomi simil-influenzali. In considerazione del quadro descritto, la sospensione del trattamento dovrà avvenire gradualmente, nell’arco di alcune settimane. Tutti i pazienti cui viene prescritto un antidepressivo, e i loro eventuali caregiver, dovrebbero essere informati del rischio di questo evento.
Gli anziani affetti da depressione dovrebbero essere incoraggiati ad aumentare l’attività fisica, compatibilmente con le loro possibilità fisiche. Le evidenze scientifiche suggeriscono, infatti, come l’esercizio fisico possa produrre effetti positivi sulla plasticità cerebrale e sulle funzioni cognitive (memoria, attenzione, concentrazione, ecc.). Altre raccomandazioni utili per combattere la depressione includono, in genere, una sana alimentazione, l’aumento delle attività di svago e le interazioni sociali.
Allo stesso modo, è fondamentale che i medici e il personale sanitario siano formati per riconoscere i sintomi della depressione senile, anche quando si manifestano in forme atipiche o mascherate da disturbi fisici. L’Ospedale Maria Luigia, ad esempio, ha sviluppato un protocollo di cura e riabilitazione specifico per la depressione senile, nato dal lavoro d’équipe del reparto di psicogeriatria, che coinvolge un team multidisciplinare di specialisti.
È cruciale affrontare la depressione e l'ideazione suicidaria negli anziani con tempestività e competenza, offrendo un supporto integrato che tenga conto delle complesse esigenze di questa fascia di popolazione. La prevenzione, la diagnosi precoce e un trattamento adeguato possono fare una differenza sostanziale, salvando vite e migliorando la qualità della vita dei nostri anziani.
tags: #rapporto #tra #ideazione #suicidaria #e #patologia
