La distinzione tra "demenza" e "pazzia" è un argomento che spesso genera confusione nel linguaggio comune, ma che riveste un'importanza fondamentale in ambito medico e psicologico. Mentre la demenza si riferisce a un deterioramento delle funzioni cognitive e fisiche dovuto a lesioni cerebrali, la "pazzia" - termine obsoleto e carico di stigma - è stata progressivamente sostituita dal concetto più scientifico di "disturbo mentale", che abbraccia una vasta gamma di condizioni psicopatologiche. Comprendere queste differenze è cruciale per affrontare con maggiore consapevolezza e accuratezza le sfide legate alla salute mentale e al declino cognitivo.
La Demenza: Una Sindrome di Declino Cognitivo
La demenza, dal latino "dementia" che significa "uscito di mente", è definita come un impoverimento grave e spesso irreparabile del patrimonio psichico. Questa condizione è causata da lesioni anatomiche distruttive della corteccia cerebrale, che possono essere diffuse o localizzate e tendono a progredire nel tempo. Le lesioni focali della corteccia cerebrale non producono tipicamente demenza, ma piuttosto specifiche forme di asimbolia, ovvero la distruzione o la compromissione di singole categorie di ricordi e rappresentazioni. La vera demenza insorge quando, oltre alle immagini verbali, vengono colpite gran parte delle rappresentazioni visive, uditive e motorie.
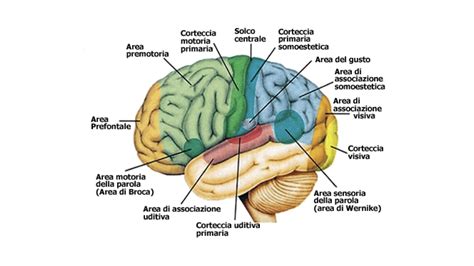
Nelle fasi iniziali di lesioni diffuse e progressive della corteccia, nonostante un assottigliamento delle nozioni acquisite e un indebolimento dell'attenzione e della memoria, può persistere una discreta integrità del patrimonio intellettuale. Se non vi sono pervertimenti affettivi, la condotta può mantenersi sufficientemente normale. Tuttavia, i sintomi di demenza senile si evolvono e si aggravano con il passare del tempo, portando in uno stadio avanzato a un peggioramento che si accompagna al decadimento della mente e del fisico, fino alla morte del paziente.
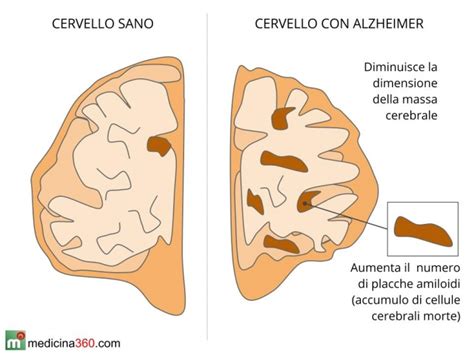
È importante sottolineare che circa il 60%-80% degli anziani che soffre di demenza senile ha anche una diagnosi di malattia di Alzheimer. Questo dato contribuisce alla confusione, portando demenza e Alzheimer a essere spesso usati come sinonimi. In realtà, la demenza è classificabile come una sindrome, mentre l'Alzheimer è una vera e propria malattia, caratterizzata dalla degenerazione specifica del tessuto cerebrale. La demenza è una sindrome composta da sintomi cognitivi, comportamentali e funzionali, che non sono ancora associati a una diagnosi definitiva e di cui non si conoscono sempre le cause precise.
Malattia di Alzheimer vs. Demenza: Una Distinzione Cruciale
La malattia di Alzheimer è la causa più comune di demenza, rappresentando una specifica patologia neurodegenerativa. Essa presenta sintomi iniziali molto simili a quelli della demenza senile, ma può manifestare tratti più gravi fin dallo stadio primordiale. Le procedure per una diagnosi delle due forme di decadimento cognitivo e fisico sono molto simili e prevedono diverse indagini, non sempre lineari o uguali per tutti i pazienti.
Tra le altre forme di demenza che meritano attenzione vi sono la malattia di Pick, la demenza fronto-temporale con parkinsonismo legata al cromosoma 17, e l'afasia progressiva primaria. Le alterazioni a carico della regione orbitobasale del lobo frontale, ad esempio, possono determinare modificazioni del comportamento sociale e della personalità.
Per diagnosticare la malattia di Alzheimer e le diverse forme di demenza, vengono utilizzate tecniche di imaging come la Tomografia Computerizzata (TC) e la Risonanza Magnetica (RM) per determinare la sede e il grado di atrofia cerebrale ed escludere altre possibili cause, come tumori cerebrali, ascessi o ictus. L'esame neuropsicologico è altresì fondamentale per individuare il funzionamento delle capacità esecutive e confermare o escludere la diagnosi.
I pazienti che ricevono una diagnosi di Alzheimer o di demenza senile hanno davanti a sé un'aspettativa di vita che varia, ma statisticamente si aggira tra i 7 e i 10 anni, sebbene questa statistica non sia universalmente valida.
I Sintomi della Demenza: Oltre la Perdita di Memoria
Oltre alla ben nota perdita di memoria, i sintomi della demenza possono manifestarsi in molteplici forme, influenzando la sfera cognitiva, comportamentale e funzionale. Le illusioni sensoriali, come le allucinazioni, e i disturbi del pensiero, come le fissazioni, possono essere sintomi significativi, specialmente nella demenza a corpi di Lewy. Spesso, le persone affette da demenza moderata hanno allucinazioni visive, percependo oggetti o creature viventi che sembrano staccarsi da tappeti o tappezzerie. Questi fenomeni possono spaventare o sconvolgere il paziente, ma a volte possono anche suscitare curiosità.
Nel caso delle fissazioni, ad esempio, le persone affette da demenza possono essere convinte di essere perseguitate o accusare i propri cari di averle derubate, creando situazioni di grande difficoltà per gli accusati. È utile sapere che, a causa dei loro disturbi mentali, le persone affette da demenza spesso non comprendono più le connessioni logiche e cercano di inserire le esperienze in un loro contesto interpretativo. Per questo motivo, si consiglia di non contraddirle o di non convincerle che tutto sia frutto della loro immaginazione.
Siccome le persone affette da demenza e i loro parenti non sempre conoscono la possibile connessione tra questi sintomi e la demenza, tendono a non parlarne con il medico. Tuttavia, è molto importante considerare qualsiasi cambiamento e discuterne con il medico, anche se questi sintomi non costituiscono un disturbo immediato per la persona assistita.
Inoltre, le persone affette da demenza possono bere troppo poco o seguire una dieta squilibrata, il che può portare a momenti di confusione. Non è facile per un profano distinguere tra stato di confusione e illusioni sensoriali; il medico sarà in grado di distinguerli e trattarli correttamente.
La Gestione dei Disturbi Comportamentali nella Demenza
I disturbi comportamentali nella demenza rappresentano una sfida significativa sia per i pazienti che per i caregiver. Nei pazienti con demenza, atti violenti possono verificarsi fino al 50% dei casi, costituendo spesso il motivo principale per la richiesta di istituzionalizzazione. Le azioni disturbanti comprendono vagabondaggio, irrequietezza, grida, lancio di oggetti, violenza fisica, rifiuto di cure, domande incessanti, intralciare il lavoro del personale, insonnia e pianto.
I disturbi comportamentali nella demenza non sono ancora stati completamente caratterizzati in termini eziopatogenetici, e le modalità di trattamento non sono del tutto chiare. La decisione su quale azione costituisca un disturbo del comportamento è altamente soggettiva e dipende anche dalle condizioni abitative e dalla tollerabilità del caregiver. Ad esempio, il vagabondaggio può essere tollerabile in un ambiente sicuro, ma ingestibile in un istituto.
Molti comportamenti vengono tollerati meglio durante il giorno, e si osserva spesso un peggioramento al tramonto o nelle prime ore serali (fenomeno del "sundowning"). Nelle case di cura, il comportamento dirompente nei pazienti con demenza si verifica più spesso durante le ore serali.
Disturbi comportamentali
I disturbi comportamentali e psicologici possono derivare da cambiamenti funzionali correlati alla demenza, quali:
- Ridotta inibizione di comportamenti inappropriati.
- Errata interpretazione di segnali visivi e uditivi, che può portare a resistenze ai trattamenti percepiti come aggressioni.
- Deterioramento della memoria a breve termine, che causa richieste ripetute.
- Ridotta capacità o incapacità di esprimere i bisogni, portando a vagabondaggio per solitudine, paura o ricerca di qualcosa.
I pazienti con demenza si adattano poco ai regimi di vita standardizzati delle strutture, e i loro disturbi comportamentali possono peggiorare in ambienti restrittivi o sconosciuti. Condizioni organiche come dolore, affanno, ritenzione urinaria, stipsi o maltrattamento fisico possono aggravare questi disturbi, soprattutto se il paziente non riesce a comunicare il proprio malessere.
La valutazione dettagliata dei disturbi del comportamento, utilizzando strumenti come la scala dell'agitazione di Cohen-Mansfield, è fondamentale. Questa scala classifica i comportamenti in fisicamente aggressivi, fisicamente non aggressivi, verbalmente aggressivi e verbalmente non aggressivi. È importante registrare comportamenti specifici, eventi precipitanti e la durata dei disturbi per identificare pattern e pianificare strategie di gestione.
La depressione, frequente nei pazienti con demenza, può influenzare il comportamento e manifestarsi con bruschi cambiamenti cognitivi, alterazioni dell'umore, disturbi del sonno, ritiro, o discorsi sulla morte. Il comportamento psicotico, caratterizzato da deliri o allucinazioni, richiede una gestione differente.
Il trattamento dei disturbi comportamentali nella demenza predilige misure ambientali e di supporto, riservando l'uso di farmaci solo quando strettamente necessario. Modifiche ambientali, come la creazione di spazi sicuri e la flessibilità negli orari, possono aiutare. Il supporto ai caregiver è essenziale, fornendo loro informazioni e risorse per gestire lo stress e prevenire la depressione.
"Pazzia" vs. Disturbo Mentale: Decostruire lo Stigma
I termini "pazzia" e "follia" sono oggi considerati obsoleti, offensivi e scientificamente imprecisi. Il loro uso diffuso, spesso associato a rabbia eccessiva ("pazzo furioso") o a una perdita totale di senno, affonda le radici in antiche concezioni culturali legate alla possessione diabolica e alla pericolosità dell'individuo. Questi termini evocano un pregiudizio diffuso che porta a etichettare chi soffre di disturbi psichici come una persona di "serie B", alimentando stigma e demonizzazione.
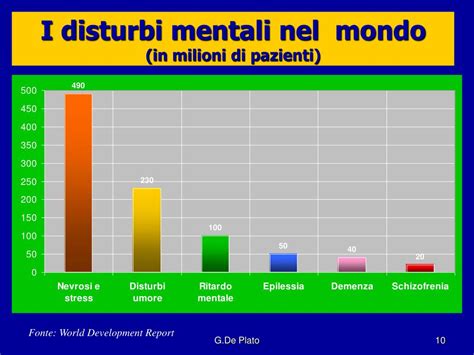
Nei manuali di psicologia e psichiatria contemporanei, né il termine "follia" né "pazzia" compaiono. Si parla invece di "disturbo mentale", un concetto che racchiude un insieme di patologie molto diverse tra loro, con entità che vanno da lievi a gravi e invalidanti.
Un disturbo mentale è definito come una sindrome caratterizzata da un'alterazione clinicamente significativa della sfera cognitiva, della regolazione delle emozioni o del comportamento di un individuo. Questa alterazione riflette una disfunzione nei processi psicologici, biologici o evolutivi che sottendono il funzionamento mentale e solitamente è associata a un livello significativo di disagio o disabilità in ambito sociale, lavorativo o in altre aree importanti.
Secondo il paradigma cognitivo-comportamentale, per parlare di psicopatologia è necessario che vi siano meccanismi disadattivi che riguardano il rapporto tra pensieri, emozioni e comportamenti, i quali generano sofferenza soggettiva. È importante sottolineare che gli studi sul ragionamento non hanno evidenziato differenze significative nelle capacità logiche tra persone con disturbi mentali e persone "sane", confermando la fuorvianza del termine "folle" come persona fuori di senno.
Secondo il concetto di utilità pragmatica di Baron, un meccanismo diventa disfunzionale non perché la credenza del soggetto sia falsa, ma perché porta a un fallimento nel raggiungimento dei propri scopi. Ad esempio, una persona con disturbo d'ansia sociale che interpreta un mancato saluto come un rifiuto personale, sviluppando un comportamento di evitamento, dimostra un meccanismo disfunzionale.
Le Vulnerabilità e l'Approccio Biopsicosociale
Il modello biopsicosociale di Engel è uno dei più accreditati per comprendere la complessità dei disturbi mentali. Secondo questo modello, ognuno di noi presenta delle vulnerabilità individuali che possono derivare da variabili biologiche, psicologiche e sociali. Queste vulnerabilità sono in parte innate, legate al temperamento, in parte dovute all'ambiente e in parte conseguenza di esperienze di vita significative. L'incontro tra temperamento, esperienze di vita e ambiente sociale plasma la personalità dell'individuo.
Esiste una forte interconnessione tra disturbi mentali e patologie fisiche. Disturbi come gastriti, colon irritabile, sindrome dell'ovaio policistico, endometriosi e cefalee si presentano spesso in comorbilità con disturbi d'ansia, depressivi o di personalità. Al contrario, alcuni disturbi mentali possono predisporre il soggetto ad ammalarsi di patologie fisiche.
È fondamentale abbandonare la colpevolizzazione. Nessuno accuserebbe un cardiopatico di essere causa della propria malattia; al massimo si potrebbe imputare uno stile di vita inadeguato. Allo stesso modo, la malattia mentale non è una scelta o una colpa individuale, ma il risultato di un complesso intreccio di fattori.
La Rete dei Professionisti della Salute Mentale
La salute mentale è un campo complesso che richiede l'intervento di diverse figure professionali. Lo psicologo, dopo un percorso di studi universitario, tirocinio e superamento dell'esame di stato, opera in vari ambiti per promuovere il benessere. Il neurologo si occupa di disturbi del sistema nervoso, della memoria e del linguaggio, inclusi il decadimento cognitivo e l'Alzheimer. Lo psichiatra, medico specializzato, valuta il funzionamento sociale, relazionale ed emotivo della persona e può prescrivere farmaci.

La definizione dell'Organizzazione Mondiale della Sanità (OMS) considera la salute "uno stato di completo benessere fisico, mentale e sociale e non la semplice assenza dello stato di malattia o infermità". In Italia e nel mondo, i disturbi mentali sono in rapido aumento, e la psicoterapia cognitivo-comportamentale è tra le più studiate a livello globale.
È importante notare che la diagnosi e la cura possono variare a seconda dello specialista consultato, un fenomeno legato all'iperspecializzazione medica. Per questo, è auspicabile un approccio olistico e una collaborazione tra professionisti, oltre a una maggiore consapevolezza da parte del paziente nel ricercare fonti di informazione affidabili.
Conclusioni Provvisorie
La distinzione tra demenza e disturbi mentali è netta: la prima riguarda il declino cognitivo dovuto a cause organiche cerebrali, mentre i secondi abbracciano un'ampia gamma di disfunzioni psicologiche. Il superamento dello stigma associato alla "pazzia" e l'adozione di un linguaggio scientificamente accurato sono passi fondamentali per garantire un'assistenza adeguata e promuovere una maggiore comprensione della salute mentale nella società. Il modello biopsicosociale offre una cornice completa per comprendere le interazioni tra fattori biologici, psicologici e sociali nello sviluppo e nel mantenimento della salute mentale.
In definitiva, affrontare la demenza e i disturbi mentali richiede un approccio informato, compassionevole e basato sull'evidenza scientifica, riconoscendo la complessità di queste condizioni e l'importanza del supporto individuale e collettivo.
tags: #differenza #tra #demenza #e #pazzia
