La qualità dell'assistenza sanitaria è un pilastro fondamentale per il benessere della società, determinata da concetti quali appropriatezza, efficienza ed efficacia. Tuttavia, all'interno di questo sistema, emergono problematiche complesse che impattano sia i pazienti che gli operatori sanitari. Tra queste, l'accanimento terapeutico, oggi legalmente definito come "ostinazione irragionevole delle cure", e il burnout rappresentano sfide significative che richiedono un'analisi approfondita.
Il Distress Morale e l'Ostinazione Irragionevole delle Cure
Il concetto di "distress morale" fu introdotto nel 1984 da A. Jameton per descrivere l'angoscia che affligge gli infermieri quando si trovano nell'impossibilità di attuare condotte ritenute moralmente corrette. Questa condizione si manifesta con particolare virulenza in contesti dove si verificano situazioni di "ostinazione irragionevole delle cure", termine che ha sostituito il più datato "accanimento terapeutico" con l'introduzione della Legge 219/2017.
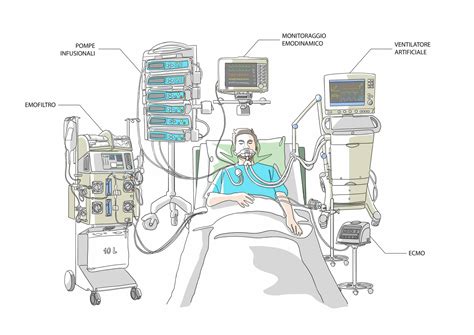
Una ricerca condotta attraverso una revisione della letteratura su PubMed, filtrata per abstract, free full text e ultimi 5 anni, utilizzando termini come "futility", "intensive care units", "nursing" e "moral distress", ha portato alla selezione di sei articoli pertinenti. A questi si è affiancata la somministrazione di un questionario appositamente creato. Questo strumento, composto da 19 domande divise in due sezioni, mirava a raccogliere dati demografici (sesso, età, titolo di studio, regione di residenza) e informazioni specifiche sull'argomento dello studio. Il consenso informato è stato un prerequisito fondamentale per la partecipazione.
I risultati preliminari di questa indagine hanno evidenziato una predominanza di rispondenti provenienti dalla Toscana (74%). L'anzianità di servizio della maggior parte degli infermieri intervistati variava da 1 a 14 anni (49,9%), con una quota significativa (62,7%) che presta servizio presso le Aziende Sanitarie Locali toscane.
Alla domanda sulla conoscenza della Legge 219/2017, in particolare dell'articolo 2 che introduce il concetto di "ostinazione irragionevole delle cure", la maggior parte degli infermieri ha dimostrato consapevolezza. Di fronte a situazioni in cui si è verificata tale ostinazione, i sentimenti provati sono stati indagati attraverso cinque opzioni a scelta multipla, con la possibilità di selezionarne fino a tre.
Una domanda aperta, facoltativa, ha offerto agli infermieri la possibilità di esprimere liberamente il proprio pensiero o raccontare esperienze vissute: "Le sarei grata se potesse descrivere brevemente il suo pensiero rispetto all’accanimento terapeutico/ostinazione irragionevole delle cure. Oppure, se preferisce raccontare un episodio in cui c’è stato un conflitto etico nell’equipe su questo argomento". Le risposte hanno dipinto un quadro complesso e spesso angosciante.
Un'infermiera ha descritto: "Molto spesso, come equipe, trattiamo pazienti estremamente anziani o in condizioni di salute estremamente avanzate. In tutte queste situazioni, sistematicamente, i pazienti muoiono con in corso terapia antibiotica, richieste di esami o trasfusioni programmate. Da un punto di vista medico NON c’è mai progettualità delle cure, appropriatezza o un minimo senso di qualità della vita. I medici esplicitano che tutti i trattamenti sono necessari, a volte invece, cosa ancor più grave secondo me, esplicitano che sono sicuri che i trattamenti non sono necessari, ma che li mettono in atto “… perché non si sa mai …”. Come infermiere con formazione e esperienza in Cure Palliative tutto ciò è straziante. Nel mio piccolo cerco sempre di domandare se i trattamenti sono necessari e cerco sempre di mettere il tarlo del “… ma ha senso? Cosa ti aspetti che succeda? Saresti stupita se il paziente morisse dopodomani?” ma vengo ascoltato sempre poco e tutto ciò è frustrante. Ho intenzione, nella prossima riunione, di sollevare il problema e battermi affinché almeno ci si ponga le domande necessarie a capire se un trattamento può o non può essere futile."
Un altro commento ha toccato le radici del problema: "La scelta di non investire in scuola università e ricerca ha prodotto anche questo. Non saranno i pochi che comprendendo i problemi a trovare le soluzioni più adatte. Dovremmo essere socialmente più comprensivi, preparati e impegnati."
I risultati della ricerca indicano che l'infermiere è generalmente in grado di riconoscere una situazione di ostinazione irragionevole delle cure, dichiarando di essersi trovato più di una volta a partecipare a trattamenti ritenuti inutili e sproporzionati (71,6%). Inoltre, una percentuale elevata (73,4%) ha cercato di manifestare il proprio dissenso, sebbene raramente (59,8%) o mai (13,6%) sia stato ascoltato.
Il senso d'impotenza negli infermieri emerge chiaramente dalla scarsa comunicazione all'interno del team curante e dalla mancanza di un consenso unanime. Un altro aspetto critico riguarda la pressione a seguire i desideri della famiglia del paziente, anche in disaccordo con il parere clinico e quando ciò non garantisce una qualità di vita dignitosa al malato. Questa problematica è confermata da studi come quello di Hamid Asayesh e Mojtaba Mosavi (2018) sulla relazione tra percezione di cure inutili e distress morale nelle unità di terapia intensiva.
Un'infermiera dell'ASL Toscana Centro ha sottolineato: "È fondamentale CHIEDERE, ascoltare, DOCUMEMTARE e rispettare le volontà della persona in merito ai trattamenti che intende o meno sostenere nel suo percorso di fine vita. Accertare se vi sono DAT e indagare il pensiero dell’assistito con i familiari, se presenti, nel caso lui non fosse in grado di esprimersi."

Il Burnout: Una Sindrome da Stress Lavorativo Cronico
Il burnout, termine di origine anglosassone che letteralmente significa "bruciarsi" o "esaurirsi", descrive una sindrome di esaurimento emotivo, depersonalizzazione e ridotta realizzazione personale che può manifestarsi in professioni ad alto coinvolgimento relazionale, come quelle sanitarie. Christina Maslach, nel 1986, definì il burnout come "una sindrome di esaurimento emotivo, depersonalizzazione e ridotta realizzazione personale che può manifestarsi in soggetti che svolgono un lavoro sociale di diverso genere". Altri lo definiscono come "Reazione alla tensione emotiva cronica del contatto continuo con esseri umani in particolare quando essi hanno problemi o motivi di sofferenza" (C. Maslach, 1975) o "Sindrome complessa, a componente prevalentemente psichica, che si instaura come risposta a una condizione di stress lavorativo prolungato" (Tomei, Tomao, Sancini, 2003).
Le cause del burnout sono molteplici e spesso interconnesse, derivando sia da fattori interni all'individuo che da elementi legati al contesto lavorativo. Disorganizzazione aziendale, messaggi discordanti tra funzioni, incertezza nei ruoli, pressione dei superiori, conflittualità con i colleghi, carichi di lavoro non equamente distribuiti, ambienti di lavoro inadeguati, mobilità e cambiamenti imprevisti possono contribuire significativamente allo sviluppo di questa sindrome.
Originariamente associato alle professioni sanitarie e assistenziali, il burnout è ora riconosciuto come una problematica diffusa in qualsiasi contesto lavorativo caratterizzato da elevate condizioni di stress. La medicina, in particolare, sta attraversando una profonda crisi, bilanciando la ricerca di nuove tecnologie con la crescente percezione della necessità di una rimodulazione dell'agire medico verso una visione olistica della persona. Il concetto che "non tutto ciò che tecnicamente si può fare sia obbligatoriamente fatto" risuona con sempre maggiore frequenza, portando a una riflessione sul limite, sulla finitudine e sul rischio di sfociare nella futilità e nell'accanimento terapeutico.
Prevenire il burn-out e gestire lo stress lavoro-correlato
Il Legame tra Ostinazione Terapeutica e Burnout
Il senso di impotenza e la frustrazione derivanti dall'assistere a trattamenti ritenuti inutili o sproporzionati possono contribuire in modo significativo allo sviluppo del burnout negli infermieri. L'incapacità di far valere il proprio giudizio clinico, la scarsa comunicazione all'interno del team e la pressione a conformarsi a decisioni che contrastano con la propria etica professionale creano un ambiente lavorativo emotivamente logorante.
La Legge 219/2017, con l'introduzione del concetto di "ostinazione irragionevole delle cure", ha cercato di fornire un quadro normativo più chiaro per evitare trattamenti futili o sproporzionati, specialmente in pazienti con prognosi infausta o imminenza di morte. L'articolo 2 della legge afferma che il medico deve astenersi da tali pratiche e che, in presenza di sofferenze refrattarie ai trattamenti, è possibile ricorrere alla sedazione palliativa profonda continua.
Il Codice Deontologico Medico, all'articolo 16, sposta l'attenzione sul miglioramento della qualità della vita come discriminante per valutare se una terapia sia o meno accanimento terapeutico. Non si devono intraprendere o insistere in procedure diagnostiche e interventi terapeutici clinicamente inappropriati ed eticamente non proporzionati, dai quali non ci si possa fondatamente attendere un effettivo beneficio per la salute e/o un miglioramento della qualità della vita.
Tuttavia, la valutazione di cosa costituisca un trattamento "appropriato" e "proporzionato" rimane complessa e soggetta a interpretazione. La PEG (gastrostomia endoscopica percutanea) e il sondino nasogastrico, ad esempio, pur essendo strumenti per la nutrizione artificiale, possono configurarsi come accanimento terapeutico se utilizzati in contesti in cui non apportano un beneficio reale al paziente o se prolungano artificialmente il processo del morire. Allo stesso modo, ventilazione meccanica, dialisi e idratazione artificiale richiedono una valutazione caso per caso, considerando la condizione clinica del paziente, la sua volontà e la sua qualità di vita.
Strategie di Prevenzione e Gestione
Affrontare il burnout e l'impatto dell'ostinazione irragionevole delle cure richiede un approccio multidimensionale che coinvolga sia gli operatori sanitari che le organizzazioni sanitarie.
A Livello Individuale:
- Autoconsapevolezza: Riconoscere i propri limiti, bisogni e segnali di stress è il primo passo.
- Equilibrio Vita-Lavoro: Stabilire confini sani tra vita professionale e personale, dedicando tempo a interessi e relazioni.
- Gestione dello Stress: Praticare tecniche di rilassamento come mindfulness, meditazione, yoga e tecniche di respirazione. La mindfulness, in particolare, aiuta a sviluppare consapevolezza, calma mentale, ascolto attivo e pazienza. Programmi strutturati di mindfulness hanno dimostrato di incrementare la consapevolezza emotiva, la gestione dello stress e l'autocompassione.
- Supporto Sociale: Condividere esperienze e difficoltà con colleghi, amici e familiari.
- Formazione Continua: Approfondire le conoscenze su cure palliative, bioetica e comunicazione in fine vita può aumentare la sicurezza e la competenza professionale.
- Cura di Sé: Adottare uno stile di vita sano, con una dieta equilibrata, esercizio fisico regolare e un adeguato riposo.
A Livello Organizzativo:
- Migliorare la Comunicazione: Promuovere un dialogo aperto e rispettoso all'interno dei team curanti, facilitando il confronto sulle decisioni cliniche e etiche.
- Supporto Psicologico: Offrire accesso a servizi di consulenza psicologica e supporto professionale per gli operatori sanitari che affrontano situazioni di distress morale o burnout.
- Formazione Etica e Deontologica: Organizzare sessioni formative sulla gestione dei conflitti etici, sul consenso informato e sulle disposizioni anticipate di trattamento (DAT).
- Riconoscimento e Valorizzazione: Creare un ambiente di lavoro che riconosca il valore del contributo degli infermieri e degli altri professionisti sanitari, promuovendo il benessere e prevenendo il burnout.
- Politiche di Gestione del Carico di Lavoro: Assicurare una distribuzione equa del lavoro e risorse adeguate per garantire un'assistenza di qualità senza esporre gli operatori a un eccessivo stress.
- Promozione della Pianificazione Condivisa delle Cure: Incoraggiare dialoghi anticipati tra pazienti, famiglie e équipe curanti per definire piani di cura che rispettino i valori e le volontà del paziente.
La Legge 219/2017, attraverso gli strumenti del consenso informato e delle Disposizioni Anticipate di Trattamento (DAT), mira a rafforzare l'autonomia decisionale del paziente e a guidare i professionisti sanitari verso cure appropriate e rispettose. La pianificazione condivisa delle cure, inoltre, promuove un approccio collaborativo nel definire le scelte terapeutiche, adattandole all'evoluzione della malattia.
In conclusione, la lotta contro l'accanimento terapeutico e la prevenzione del burnout sono due facce della stessa medaglia: quella di un sistema sanitario che mira a garantire non solo cure efficaci e appropriate, ma anche un ambiente di lavoro sano e rispettoso per chi le eroga e una dignità inalienabile per chi le riceve. La consapevolezza, la formazione continua e un dialogo aperto tra tutti gli attori coinvolti sono essenziali per navigare le complesse acque dell'assistenza sanitaria moderna.
tags: #burnout #accanimento #terapeutico
