Il disturbo bipolare, una complessa condizione psichiatrica caratterizzata da episodi alternati di mania e depressione, presenta sfaccettature che meritano un'esplorazione approfondita, soprattutto in relazione alla sua frequente coesistenza con altri disturbi, come gli attacchi di panico. Sebbene la predominanza di una fase sull'altra sia comune, la comprensione completa di questa patologia richiede di considerare la sua interazione con sintomi ansiosi e altre manifestazioni cliniche. La causa esatta del disturbo bipolare rimane sconosciuta, ma la ricerca punta verso una complessa interazione tra ereditarietà, alterazioni nei livelli di neurotrasmettitori cerebrali e fattori psicosociali. La diagnosi si basa principalmente sull'anamnesi e il trattamento si avvale di una combinazione di terapia farmacologica, con stabilizzatori del tono dell'umore, e psicoterapia.
Le Diverse Facce del Disturbo Bipolare
I disturbi bipolari solitamente esordiscono nell'adolescenza o tra i 20 e i 30 anni. La prevalenza nel corso della vita è stimata intorno al 2%. La classificazione dei disturbi bipolari è articolata e comprende diverse tipologie:
- Disturbo Bipolare di Tipo I: Caratterizzato dalla presenza di almeno un episodio maniacale completo, che provoca una marcata compromissione della funzione sociale o occupazionale o include deliri, e solitamente episodi depressivi. L'incidenza è simile tra uomini e donne.
- Disturbo Bipolare di Tipo II: Definito dalla presenza di episodi di depressione maggiore con almeno un episodio ipomaniacale, ma senza veri e propri episodi maniacali. L'incidenza è leggermente più elevata nelle donne.
- Disturbo Bipolare Indotto da Sostanze/Farmaci: Si manifesta con un disturbo dell'umore compatibile con la mania che insorge durante o subito dopo l'esposizione, l'intossicazione o l'astinenza da una sostanza (come cocaina o corticosteroidi) in grado di produrre tali sintomi.
- Disturbo Bipolare e Disturbi Correlati dovuti a un'Altra Condizione Medica: Caratterizzato da un disturbo dell'umore compatibile con la mania causato da una condizione medica (ad esempio, sindrome di Cushing, trauma cranico) e non si verifica esclusivamente durante un episodio di delirium.
- Disturbo Bipolare Non Altrimenti Specificato: Include disturbi con evidenti caratteristiche bipolari che non soddisfano i criteri specifici per gli altri disturbi bipolari.
Un'ulteriore condizione rilevante è il disturbo ciclotimico, in cui i pazienti presentano periodi prolungati (oltre 2 anni) che includono sia episodi ipomaniacali che depressivi, sebbene questi episodi non soddisfino i criteri specifici per un disturbo depressivo maggiore o un disturbo bipolare.

Etiologia del Disturbo Bipolare: Un Mosaico di Fattori
La causa esatta del disturbo bipolare rimane un'area di ricerca attiva. Tuttavia, diversi fattori sembrano giocare un ruolo cruciale:
- Ereditarietà: L'ereditarietà è un fattore di rilievo. Studi genetici hanno evidenziato l'importanza dei geni nel determinare la suscettibilità al disturbo. L'analisi su gemelli e studi su individui adottati confermano questa predisposizione genetica.
- Neurotrasmettitori Cerebrali: Esistono evidenze di una disregolazione dei neurotrasmettitori come serotonina, noradrenalina e dopamina. Queste alterazioni chimiche nel cervello possono influenzare la regolazione dell'umore e del comportamento.
- Fattori Psicosociali: Gli eventi di vita stressanti sono spesso associati all'esordio dei sintomi e alle successive esacerbazioni. Tuttavia, la relazione causa-effetto non è sempre chiara, suggerendo un'interazione complessa tra stress e vulnerabilità biologica.
- Sostanze e Farmaci: Alcune sostanze e farmaci possono innescare peggioramenti in pazienti con disturbo bipolare. Tra questi si annoverano simpaticomimetici (come cocaina e anfetamine), alcol, corticosteroidi e alcuni antidepressivi (come triciclici e inibitori della ricaptazione noradrenergica).

Sintomatologia del Disturbo Bipolare: Un'Alternanza di Estremi
Il disturbo bipolare si manifesta con una fase acuta di sintomi depressivi o maniacali, seguita da periodi di remissione e recidive. Le remissioni possono essere complete, ma spesso permangono sintomi residui che compromettono il funzionamento lavorativo e sociale. Le recidive sono episodi distinti di sintomi più intensi, che possono essere maniacali, depressivi o una combinazione di entrambi.
Gli episodi hanno una durata variabile, da poche settimane a 3-6 mesi, con gli episodi depressivi che tendono a durare più a lungo di quelli maniacali o ipomaniacali. La ciclicità, ovvero il tempo tra l'inizio di un episodio e il successivo, varia notevolmente da paziente a paziente. Alcuni esperiscono episodi infrequenti, mentre altri presentano forme a cicli rapidi (quattro o più episodi all'anno). La minoranza dei pazienti alterna mania e depressione in ogni ciclo; nella maggior parte dei casi, una delle due fasi predomina.
Il rischio di suicidio è significativamente elevato nei pazienti con disturbo bipolare, stimato come almeno 20-30 volte superiore alla popolazione generale.
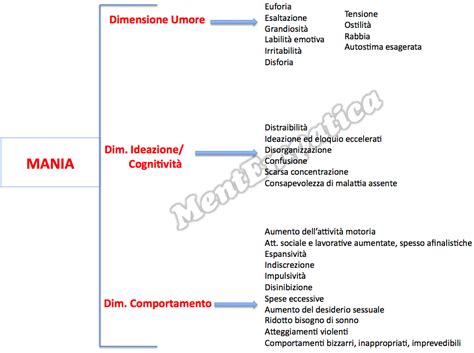
Mania
Un episodio maniacale è definito da almeno una settimana di umore persistentemente elevato, euforico o irritabile, accompagnato da un'aumentata attività finalizzata o un notevole aumento di energia, più almeno tre sintomi aggiuntivi (quattro se l'umore è solo irritabile). Questi sintomi includono:
- Autostima ipertrofica o grandiosità.
- Ridotto bisogno di sonno.
- Maggiore loquacità del solito.
- Fuga delle idee o accelerazione del pensiero.
- Distraibilità.
- Aumento dell'attività finalizzata a un obiettivo o agitazione psicomotoria.
- Coinvolgimento eccessivo in attività ad alto potenziale di conseguenze negative (p. es., spese eccessive, investimenti in imprese fallimentari).
I pazienti in fase maniacale possono essere inesauribilmente, eccessivamente e impulsivamente coinvolti in attività piacevoli e ad alto rischio, senza consapevolezza dei possibili danni. I sintomi possono essere così gravi da impedire un adeguato funzionamento nel ruolo primario (lavoro, scuola, famiglia). L'investimento sbagliato, le spese folli e altre scelte personali possono avere conseguenze irreparabili. La psicosi maniacale, una manifestazione più estrema, può presentare deliri di grandezza o persecutori, talvolta accompagnati da allucinazioni.
Ipomania
L'episodio ipomaniacale è una forma meno estrema di mania. Include un episodio distinto di almeno 4 giorni con un comportamento nettamente differente dal sé non depresso del paziente, accompagnato da almeno tre dei sintomi elencati per la mania. Durante i periodi ipomaniacali, l'umore è elevato, il bisogno di sonno diminuisce con l'aumento dell'energia e dell'attività psicomotoria. Per alcuni pazienti, questi periodi possono avere un carattere adattivo, conferendo grande energia, creatività e fiducia. Tuttavia, in altri, l'ipomania si manifesta come distraibilità, irritabilità e umore labile, risultando meno attraente per il paziente e per gli altri.
Depressione
Un episodio depressivo maggiore presenta le caratteristiche tipiche della depressione maggiore, con almeno cinque sintomi in un periodo di due settimane, di cui uno deve essere umore depresso o perdita di interesse o piacere. I sintomi includono:
- Umore depresso per la maggior parte della giornata.
- Marcata diminuzione di interesse o piacere per tutte o quasi tutte le attività.
- Aumento o perdita di peso significativi oppure diminuzione o aumento dell'appetito.
- Insonnia o ipersonnia.
- Agitazione o rallentamento psicomotorio osservati da altri.
- Affaticamento o perdita di energia.
- Sentimenti di autosvalutazione o di colpa eccessivi o inappropriati.
- Diminuita capacità di pensare o concentrarsi o indecisione.
- Pensieri ricorrenti di morte o di suicidio, tentativo di suicidio o piani specifici.
Le caratteristiche psicotiche sono più comuni nella depressione bipolare che nella depressione unipolare.
Caratteristiche Miste
Un episodio di mania o ipomania è designato come avente caratteristiche miste se, per la maggior parte dei giorni della fase, sono presenti almeno tre sintomi depressivi. Questa condizione è spesso difficile da diagnosticare e può mimare uno stato ciclico continuo, con una prognosi peggiore rispetto a uno stato maniacale o ipomaniacale puro. Il rischio di suicidio durante un episodio con caratteristiche miste è particolarmente elevato.
La Comorbilità con i Disturbi d'Ansia e gli Attacchi di Panico
La coesistenza di disturbi d'ansia, inclusi gli attacchi di panico, con il disturbo bipolare è stata oggetto di crescente attenzione nella ricerca clinica. Storicamente, l'abuso di sostanze era considerato la complicanza più frequente e clinicamente rilevante. Tuttavia, studi più recenti evidenziano come i disturbi d'ansia rappresentino la comorbidità prevalente nel disturbo bipolare.
I sintomi ansiosi possono precedere e talvolta accelerare l'esordio del disturbo bipolare completo. La loro presenza è associata a un intensificarsi della sintomatologia, a una risposta incompleta ai trattamenti, a una mancata remissione del disturbo, a un peggior esito clinico e a un incremento nell'abuso di sostanze. L'ansia negli individui bipolari è inoltre correlata a un aumento del rischio suicidiario.
L'interazione tra disturbo bipolare e disturbi d'ansia è complessa. I sintomi ansiosi possono confondere la diagnosi, e la presenza di un disturbo d'ansia può peggiorare la prognosi e condizionare il trattamento del disturbo bipolare. È quindi fondamentale considerare la possibile presenza di un disturbo d'ansia in comorbidità quando si formula una diagnosi di disturbo bipolare, e viceversa, ricercare la presenza di disturbo bipolare nei pazienti con disturbi d'ansia.
Il Disturbo di Panico e il Disturbo Bipolare: Un Legame Elettrofisiologico e Comportamentale
La ricerca ha evidenziato una particolare reattività agli stimoli luminosi in pazienti con disturbi psichiatrici, inclusi quelli bipolari e con disturbo di panico (DP).
- Disturbo Bipolare: Durante gli episodi maniacali e nelle condizioni di eutimia, i pazienti bipolari tendono a esibire un comportamento fotofilico (ricerca della luce), mentre durante le fasi depressive mostrano un atteggiamento di evitamento della luce (fotofobia). È stata avanzata l'ipotesi di una ipersensibilità alla luce come tratto della malattia bipolare, un fattore di vulnerabilità geneticamente determinato. La maggiore prevalenza di parossismi maniacali nei mesi più soleggiati e nelle giornate più lunghe suggerisce una risposta abnorme alla luce come potenziale fattore scatenante l'episodio maniacale.
- Disturbo di Panico: I soggetti con DP adottano frequentemente comportamenti fotofobici, riparandosi dalla luce, preferendo l'inverno all'estate e scegliendo luoghi ombreggiati. Studi di elettrofisiologia hanno confermato che l'esposizione alla luce fluorescente pulsante induce un incremento dell'ansia e facilita la comparsa di sintomi prodromici somatici nei soggetti con DP.
L'elemento che sembra accomunare questi due disturbi "foto-sensibili" è lo stato di attivazione che si verifica dopo l'esposizione a stimoli luminosi: sul versante timico nel disturbo bipolare e sul versante neurovegetativo nel disturbo d'ansia.
Uno studio condotto con il "Questionario di Valutazione della Fotosensibilità" (Q.V.F.) ha rivelato differenze significative:
- I pazienti con DP tendono ad ottenere punteggi più bassi per la fotofilia e decisamente più elevati per la fotofobia.
- I pazienti bipolari presentano un comportamento speculare, con punteggi più elevati per la fotofilia e più bassi per la fotofobia.
Questi dati suggeriscono che, sebbene entrambi i disturbi siano sensibili ai cambiamenti di luminosità ambientale, le manifestazioni comportamentali sono opposte: i pazienti con DP esprimono questa sensibilità attraverso la fotofobia, mentre i pazienti bipolari attraverso atteggiamenti di ricerca della luce (fotofilia). Nei pazienti bipolari in fase di eutimia, questa fotofilia potrebbe essere interpretata come una forma di "light-therapy" naturale, volta a evitare la depressione o a ricercare inconsapevolmente l'euforia.
Diagnosi del Disturbo Bipolare: Un Processo Multidimensionale
La diagnosi del disturbo bipolare si basa sui criteri stabiliti dal DSM-5-TR (Manuale Diagnostico e Statistico dei Disturbi Mentali, Quinta Edizione, Text Revision). Il processo diagnostico include:
- Valutazione Clinica Iniziale: Una valutazione clinica completa condotta da uno psichiatra è il primo passo.
- Storia Clinica Dettagliata: Raccolta di informazioni sulla storia del paziente, inclusi episodi passati di mania, ipomania, depressione o altri disturbi psichiatrici. L'apporto dei familiari è spesso fondamentale, poiché i pazienti possono avere una ridotta consapevolezza della propria condizione (insight).
- Segni e Sintomi Osservati: Valutazione dei sintomi attuali presentati dal paziente e osservazione diretta da parte del medico. Segnali come la logorrea (flusso di parole inarrestabile) o un abbigliamento bizzarro possono indicare una fase maniacale.
- Criteri Diagnostici del DSM-5-TR: Applicazione dei criteri diagnostici specifici per il disturbo bipolare di tipo I e II.
- Esclusione di Altre Condizioni: È essenziale escludere altre condizioni mediche o psichiatriche che potrebbero spiegare i sintomi. Questo include:
- Uso di Sostanze: L'abuso di droghe stimolanti (cocaina, anfetamine) o alcol può causare sintomi simili al disturbo bipolare.
- Altri Disturbi Psichiatrici: Disturbi come la depressione maggiore, il disturbo ciclotimico o il disturbo schizoaffettivo devono essere considerati.
- Condizioni Mediche Generali: Esami di laboratorio (come livelli di tiroxina e TSH) sono utili per escludere condizioni come l'ipertiroidismo.
L'anamnesi è uno strumento diagnostico cruciale. Domande mirate possono rivelare segni patologici (come sperpero o avventure sessuali impulsive) che i pazienti potrebbero non riferire spontaneamente. Questionari strutturati come il Mood Disorder Questionnaire possono essere di ausilio.
Disturbo Bipolare: riconoscere i primi sintomi per gestire le fasi maniacali e depressive
Trattamento del Disturbo Bipolare: Un Approccio Integrato
Il trattamento del disturbo bipolare mira a stabilizzare l'umore, ridurre la frequenza e la gravità degli episodi e migliorare la qualità della vita del paziente. Il trattamento solitamente si articola in tre fasi:
- Fase Acuta: Stabilizzazione e controllo delle manifestazioni iniziali, a volte gravi.
- Fase di Continuazione: Raggiungimento della remissione completa.
- Fase di Mantenimento o Prevenzione: Mantenimento dei pazienti in remissione.
Il trattamento si basa su un approccio integrato che include:
Terapia Farmacologica:
- Stabilizzatori dell'Umore: Farmaci come il litio e alcuni anticonvulsivanti sono fondamentali per gestire sia gli episodi maniacali che depressivi e per prevenire le ricadute.
- Antipsicotici di Seconda Generazione: Spesso utilizzati per il trattamento della mania in fase acuta e talvolta nella fase di mantenimento.
- Antidepressivi: Utilizzati nelle fasi depressive, ma con cautela, poiché possono potenzialmente indurre viraggio maniacale in alcuni pazienti. È importante ricordare che richiedono diverse settimane per diventare efficaci.
- Ansiolitici: Possono essere utilizzati per gestire sintomi ansiosi acuti, ma con attenzione a causa del rischio di dipendenza.
Psicoterapia:
- Terapia Cognitivo-Comportamentale (CBT): Aiuta i pazienti a identificare e modificare schemi di pensiero negativi e comportamenti disfunzionali, sviluppando strategie di coping efficaci.
- Terapia Interpersonale e del Ritmo Sociale (IPSRT): Si concentra sulla stabilizzazione dei ritmi sociali e biologici (sonno, pasti, attività quotidiane) e sul miglioramento delle relazioni interpersonali, elementi cruciali per la gestione del disturbo bipolare.
- Psicoeducazione: Fornisce informazioni sul disturbo, sui suoi sintomi, sui trattamenti e sull'importanza dell'aderenza terapeutica.
- Terapia Psicoanalitica: Può aiutare i pazienti a comprendere il proprio funzionamento mentale, a intercettare i primi segnali di cambiamento dell'umore e a migliorare la capacità di riflessione su sé stessi.

L'associazione tra trattamento farmacologico e psicoterapia è considerata fondamentale per ottenere una maggiore stabilità dell'umore e un miglioramento della qualità di vita. L'aderenza alla terapia è un aspetto critico, e la psicoterapia può svolgere un ruolo importante nell'aiutare i pazienti a seguire il piano terapeutico.
Considerazioni sull'Adolescenza e l'Infanzia
Nei bambini, i disturbi dell'umore possono manifestarsi con sintomi più sfumati, come iperattività e problemi di attenzione e concentrazione, che possono essere confusi con l'ADHD. È importante una diagnosi accurata da parte di uno specialista. La terapia analitica in età evolutiva svolge non solo un ruolo curativo ma anche preventivo. La famiglia gioca un ruolo fondamentale nel supporto e nell'identificazione precoce dei sintomi.
La Questione del Suicidio
Il rischio di suicidio è una preoccupazione seria per i pazienti con disturbo bipolare, in particolare durante le fasi depressive. I tentativi di suicidio sono significativamente più frequenti rispetto alla popolazione generale. Il rischio è ulteriormente aumentato all'inizio del trattamento, durante gli stati misti bipolari, in ricorrenze significative, in caso di angoscia dirompente, se associato all'uso di sostanze e in presenza di altre complicanze mediche e psichiatriche. L'intervento immediato di pazienti e familiari presso uno specialista è cruciale ai primi segnali di allarme.
Conclusione Provvisoria
Il disturbo bipolare è una condizione complessa che richiede un approccio di trattamento personalizzato e integrato. La comprensione delle sue diverse manifestazioni, delle sue cause multifattoriali e delle sue frequenti comorbidità, come gli attacchi di panico, è essenziale per una diagnosi accurata e una gestione efficace. La ricerca continua a fare luce sui meccanismi sottostanti e sulle strategie terapeutiche più innovative, offrendo speranza per un miglioramento della qualità di vita dei pazienti affetti da questo disturbo.
tags: #attacchi #di #panico #bipolare #diritti
