I disturbi dell'alimentazione rappresentano una delle sfide sanitarie più complesse e pervasive del nostro tempo, incidendo profondamente sulla vita di individui di ogni età, genere e provenienza. Sebbene anoressia nervosa e bulimia nervosa siano i disturbi più comunemente riconosciuti, un ampio spettro di comportamenti alimentari alterati e preoccupazioni eccessive riguardo al peso e alla forma del corpo affliggono una percentuale significativa della popolazione. Questi disturbi non sono mere questioni di dieta o abitudini alimentari scorrette, ma sono complessi disturbi psichiatrici che riflettono un malessere più profondo legato all'identità, alle relazioni e al contesto sociale.

L'Evoluzione Storica della Comprensione dei Disturbi Alimentari
La consapevolezza e la descrizione dei disturbi alimentari hanno radici storiche che risalgono a secoli fa. Già nel 1689, George Morton descrisse in modo dettagliato un quadro clinico che oggi riconosceremmo come anoressia nervosa, caratterizzato da deperimento, inappetenza, iperattività e amenorrea, ma in assenza dei sintomi classici della consunzione, suggerendo un'origine nervosa. L'anoressia fu riconosciuta come entità clinica tra il 1868 e il 1873, suscitando stupore per il rifiuto caparbio del cibo e l'iperattività paradossale. Inizialmente, tra il 1914 e gli anni '40, fu erroneamente identificata come una malattia organica endocrina, una disfunzione del sistema endocrino.
La bulimia, invece, fu descritta per la prima volta da Cullin nel 1772 come "bulimia emetica", riferendosi all'introduzione forzata di cibo seguita da rigurgito. Fu solo nel 1979 che ricevette la denominazione di bulimia nervosa, riconoscendola come un disturbo distinto, situato tra anoressia e obesità, con preoccupazioni simili all'anoressia ma con un ciclo mestruale ancora presente e un peso corporeo adeguato, spesso accompagnato da un'alta incidenza di depressione.
Definizione e Caratteristiche dei Principali Disturbi Alimentari
La comprensione moderna dei disturbi alimentari si basa su criteri diagnostici specifici, come quelli delineati nel Manuale Statistico e Diagnostico dei Disordini Mentali (DSM).
Anoressia Nervosa
Il termine "anoressia" deriva dal greco an-orexis, che significa "mancanza dell'appetito". Tuttavia, questa traduzione letterale può essere fuorviante, poiché la fame è spesso presente, sebbene negata o soppressa per paura di ingrassare. L'anoressia nervosa si caratterizza per il rifiuto volontario di mantenere il proprio peso corporeo al di sopra o ai livelli minimi previsti per l'altezza, o l'impossibilità di raggiungere il peso adeguato durante la crescita. Per soddisfare i criteri diagnostici, il peso corporeo deve essere inferiore di almeno il 15% rispetto a quello previsto.
Elementi chiave dell'anoressia nervosa includono:
- Paura intensa di ingrassare: Anche in condizioni di sottopeso, la persona vive una paura irrazionale di aumentare di peso.
- Distorsione della percezione corporea: La forma e il peso del corpo sono vissuti in modo alterato, con un forte legame tra queste caratteristiche e la valutazione del sé.
- Negazione della gravità: C'è una mancanza di ammissione della gravità della propria condizione di sottopeso.
- Amenorrea: La mancanza del ciclo mestruale per almeno tre mesi è un sintomo comune, dovuto al disinnesco dell'asse ipotalamo-ipofisi-surrene causato dalla denutrizione.
L'anoressia nervosa si manifesta principalmente in due sottotipi:
- Tipo restrittivo: Caratterizzato da una dieta estremamente limitata, con una drastica riduzione delle calorie e spesso associato a un esercizio fisico eccessivo.
- Tipo con abbuffate/condotte di eliminazione: In questo sottotipo, oltre alla restrizione, si verificano episodi di abbuffate seguiti da condotte compensatorie come vomito auto-indotto, uso di lassativi o diuretici, o esercizio fisico eccessivo.
Bulimia Nervosa
Il termine "bulimia" deriva dai termini greci bous (bue) e limos (fame), traducibile come "fame da bue". La bulimia nervosa è caratterizzata da episodi ricorrenti di abbuffate, durante i quali la persona consuma grandi quantità di cibo in un breve lasso di tempo, accompagnate da una sensazione di perdita di controllo. Queste abbuffate sono seguite da comportamenti compensatori volti a prevenire l'aumento di peso, come il vomito auto-indotto, l'uso eccessivo di lassativi o diuretici, il digiuno prolungato o un'attività fisica esagerata.
Per una diagnosi di bulimia nervosa, le abbuffate e i comportamenti di compensazione devono verificarsi con una frequenza media di almeno due volte a settimana per tre mesi consecutivi. Come nell'anoressia, l'autostima è eccessivamente influenzata dal peso e dalla forma del corpo.
Disturbi dell'Alimentazione Non Altrimenti Specificati (EDNOS)
Questa categoria include i disturbi dell'alimentazione che non soddisfano pienamente i criteri diagnostici specifici per l'anoressia nervosa o la bulimia nervosa. Nonostante ciò, presentano significative alterazioni del comportamento alimentare e una marcata preoccupazione per il peso e la forma del corpo, causando disagio o compromissione del funzionamento sociale, lavorativo o di altre aree importanti.
Tra questi disturbi meno noti ma altrettanto importanti rientrano:
- Binge Eating Disorder (BED): Caratterizzato da episodi ricorrenti di abbuffate senza la presenza di comportamenti compensatori regolari. Questo disturbo è spesso associato a un notevole aumento di peso e a una lunga storia di diete fallite. Negli ultimi anni, si è osservato un aumento della sua incidenza nella popolazione maschile.
- Ortoressia Nervosa: Caratterizzata da un'ossessione per il cibo sano e le modalità di alimentazione "corrette". I pazienti ortoressici possono sviluppare schemi alimentari estremamente rigidi e restrittivi, basati su regole autoimposte riguardo alla qualità e provenienza del cibo.
- Vigoressia: Principalmente riscontrata negli uomini, questa patologia è caratterizzata dall'ossessione per la massa muscolare e un corpo percepito come poco muscoloso o poco mascolino. L'attività fisica, spesso eccessiva, diventa un mezzo per perseguire un ideale di perfezione fisica.
- Evitamento Restrittivo del Cibo (ARFID): Riguarda principalmente i bambini e si manifesta con una paura intensa del cibo, timore di soffocare o malessere dopo aver mangiato, portando a una drastica riduzione dell'assunzione di cibo.
I Disturbi dell'Alimentazione, ANORESSIA e BULIMIA, spiegati da uno psichiatra
Diffusione e Prevalenza dei Disturbi Alimentari
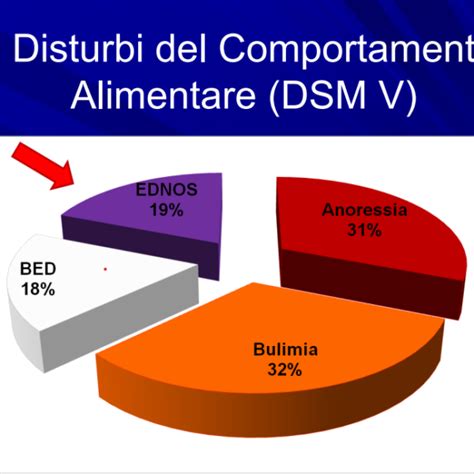
Le stime sulla diffusione dei disturbi alimentari variano, ma indicano una problematica di salute pubblica significativa. Secondo il DSM, l'anoressia nervosa colpisce tra lo 0,5% e l'1% delle donne in tarda adolescenza e prima età adulta, mentre la bulimia nervosa ha una prevalenza tra l'1% e il 3%. I disturbi dell'alimentazione non altrimenti specificati sono rilevabili nel 2-5% delle giovani donne. Ricerche più recenti suggeriscono una prevalenza del 2-3% nella popolazione adulta generale e fino all'8% tra i soggetti obesi.
È importante notare la marcata differenza di prevalenza tra uomini e donne, sebbene questa disparità si riduca per i disturbi dell'alimentazione incontrollata (come il BED). Negli ultimi anni, si è osservato un aumento dell'incidenza di questi disturbi anche nella popolazione maschile, un fenomeno ancora poco esplorato e discusso, spesso associato al mercato delle sostanze dopanti nelle palestre.
Fattori Contribuenti e Cause Multifattoriali
Le cause dei disturbi alimentari sono intrinsecamente complesse e multifattoriali, derivando dall'interazione di diversi fattori:
- Fattori Biologici: Predisposizione genetica, alterazioni neurobiologiche e squilibri ormonali possono giocare un ruolo.
- Fattori Psicologici: Bassa autostima, perfezionismo, difficoltà nella gestione delle emozioni, traumi, lutti, perdite, conflitti familiari e un generale malessere identitario contribuiscono allo sviluppo di questi disturbi. La tendenza all'isolamento sociale e al comportamento ossessivo-compulsivo è frequentemente osservata.
- Fattori Socioculturali: La pressione sociale verso ideali di magrezza irrealistici, la cultura della dieta, l'esposizione mediatica a modelli corporei perfetti e le dinamiche familiari disfunzionali giocano un ruolo cruciale. In alcuni contesti, come la danza o la moda, il sottopeso può essere una risposta implicita a richieste ambientali.
Manifestazioni Cliniche e Complicazioni
I disturbi alimentari hanno un impatto devastante sulla salute fisica e psicologica dell'individuo.
Conseguenze Fisiche
Le complicazioni mediche possono essere gravi e potenzialmente fatali, interessando tutti gli organi e sistemi:
- Sistema Cardiovascolare: Bradicardia, ipotensione, aritmie, prolungamento dell'intervallo QT.
- Sistema Gastrointestinale: Reflusso gastroesofageo, gastroparesi, stipsi, dolori addominali, perforazione intestinale.
- Sistema Endocrino: Amenorrea, osteopenia e osteoporosi (anche in giovane età), alterazioni tiroidee, diabete mellito (in caso di obesità o BED).
- Sistema Renale: Riduzione dell'ormone antidiuretico, poliuria, calcoli renali.
- Sistema Ematologico: Anemia ipocromica e iposideremica.
- Metabolismo: Squilibri elettrolitici (ipokaliemia, iponatriemia), disidratazione, ipoglicemia.
- Altro: Pelle secca, capelli fragili, ipertricosi reattiva, ipotonia e ipotrofia muscolare.
Conseguenze Psicologiche
Sul piano psicologico, i disturbi alimentari sono spesso associati a:
- Depressione e Disturbi d'Ansia: Altamente prevalenti, soprattutto nella bulimia nervosa.
- Disturbo Ossessivo-Compulsivo (DOC): Più comune nelle pazienti anoressiche.
- Abuso di Sostanze: Frequente nelle pazienti bulimiche.
- Isolamento Sociale: Tendenza a ritirarsi dalle relazioni sociali.
- Bassa Autostima: Profonda insoddisfazione per sé stessi.
- Pensiero Rigido e Focalizzato: Preoccupazione ossessiva per cibo, peso e corpo.
- Difficoltà Relazionali: Oscillazione tra desiderio di vicinanza e paura di essere inglobati.
Il tasso di mortalità per anoressia nervosa è stimato intorno al 15%, dovuto sia a complicanze cliniche che a disturbi psichiatrici correlati.
Decorso e Crossover Diagnostico
L'età media d'esordio dell'anoressia nervosa è intorno ai 17 anni, con una maggiore incidenza tra i 14 e i 18 anni. Sebbene molte pazienti guariscano, spesso mantengono un rapporto conflittuale con il cibo. È frequente il "crossover diagnostico", ovvero il passaggio da un disturbo all'altro, in particolare dall'anoressia nervosa alla bulimia nervosa o ai disturbi dell'alimentazione incontrollata. Il tasso di oscillazione dall'anoressia alla bulimia è più elevato di quello inverso.
La bulimia nervosa tende ad esordire nella tarda adolescenza o prima età adulta, configurandosi spesso come una malattia cronica con periodi di remissione e ricaduta.
La Famiglia e il Ruolo nel Disturbo Alimentare
Le famiglie delle persone con disturbi alimentari presentano spesso caratteristiche ricorrenti. Può esserci un'armonia di superficie nella coppia genitoriale, con un padre tendenzialmente cordiale e permissivo e una madre più fredda e focalizzata sugli aspetti pratici della figlia, piuttosto che sulle sue fragilità emotive. Si osserva talvolta una polarizzazione dei ruoli genitoriali, con il padre che assume funzioni più materne e la madre più paterne. Con il progredire dei sintomi, si assiste spesso a un accrescimento della dipendenza reciproca, basata sulla colpa, e a tensioni familiari significative su come gestire il comportamento alimentare disfunzionale. Le persone con disturbi alimentari possono sentirsi osservate a tavola, preferendo mangiare da sole, e talvolta assumono il controllo dei pasti familiari.
Approcci Terapeutici e Trattamento
Il trattamento dei disturbi alimentari richiede un approccio multidisciplinare che coinvolga medici, psicologi, psichiatri e nutrizionisti. La terapia mira a ripristinare un peso corporeo sano, trattare le complicazioni mediche e affrontare le cause psicologiche sottostanti.
- Contratto Terapeutico: Spesso si stabilisce un "contratto" terapeutico tra il paziente, la famiglia e il team curante, che prevede l'impegno al recupero ponderale progressivo.
- Terapia Individuale: Psicoterapia focalizzata sull'esplorazione dei conflitti emotivi, la ristrutturazione cognitiva e lo sviluppo di strategie di coping.
- Terapia Familiare: Particolarmente importante per i pazienti minorenni, mira a migliorare la comunicazione e il supporto all'interno del nucleo familiare. Modelli come il New Maudsley Model pongono la famiglia al centro del percorso di cura.
- Ricovero Ospedaliero: Necessario in casi di grave sottopeso, rapido dimagrimento, instabilità medica, perdita di coscienza o vigilanza, o quando la terapia ambulatoriale si è dimostrata inefficace. Il ricovero permette un monitoraggio intensivo e un intervento medico-nutrizionale immediato.
- Riabilitazione Ambulatoriale e Day Hospital: Fase successiva al ricovero o trattamento alternativo per casi meno gravi, che prevede un percorso intensivo di terapia psicologica, nutrizionale e riabilitativa.
La motivazione del paziente e il coinvolgimento familiare sono elementi fondamentali per il successo terapeutico. È cruciale che le persone che soffrono di questi disturbi chiedano aiuto, poiché raramente riescono a riconoscere autonomamente la gravità della loro condizione e a intraprendere un percorso di guarigione.
La guarigione è possibile, ma richiede tempo, dedizione e un supporto professionale adeguato. L'obiettivo è permettere all'individuo di sviluppare un rapporto sano con il cibo, il proprio corpo e sé stesso, riconquistando una vita piena e soddisfacente.
tags: #aoressia #bulimia #e #altri #problemi
