La malattia di Parkinson (MP) è una patologia neurodegenerativa complessa che va ben oltre i suoi noti sintomi motori. Tra le manifestazioni non motorie più pervasive e debilitanti spiccano i disturbi dell'umore, in particolare la depressione e l'ansia. Circa il 40% dei pazienti parkinsoniani sperimenta almeno un episodio depressivo nel corso della malattia, rendendo questo disturbo una componente quasi intrinseca della condizione. L'interazione tra la MP e la depressione è un campo di studio intenso, con implicazioni significative per la diagnosi e il trattamento, mirando a migliorare la qualità della vita dei pazienti.
La Natura Complessa della Depressione nella Malattia di Parkinson
La depressione che si manifesta nei pazienti con malattia di Parkinson può presentarsi in diverse forme. Una di queste è la depressione endogena, che sembra essere legata a un deficit di monoamine, neurotrasmettitori cruciali per la regolazione dell'umore. Questa forma è caratterizzata da sentimenti di colpa, impotenza, rimorso e tristezza, e viene considerata parte integrante della malattia di Parkinson stessa, indipendente da fattori come l'età, la durata o la gravità della patologia, o la presenza di deficit cognitivi.
TUTTI I NEUROTRASMETTITORI SPIEGATI IN 10 MINUTI
Un aspetto critico nella gestione della depressione parkinsoniana è la sua potenziale sottovalutazione o sovrastima diagnostica. Questo è dovuto in parte alla sovrapposizione sintomatologica tra i segni fisici della MP e quelli della depressione. Pazienti con scarsa mimica facciale, ipofonia (voce bassa), rallentamento psicomotorio e postura anteflessa possono apparire depressi anche quando non lo sono. Al contrario, sintomi depressivi come la perdita di energia, di appetito, la diminuzione del desiderio sessuale e l'insonnia possono essere erroneamente attribuiti alla malattia di Parkinson, mascherando un disturbo dell'umore sottostante che richiederebbe un trattamento specifico.
Inoltre, fattori esterni legati alla progressione della malattia e alle sue conseguenze possono innescare reazioni depressive. La perdita del lavoro, il pensionamento, le sfide della vita quotidiana imposte dalla disabilità, o persino crisi esistenziali come la mezza età, possono contribuire all'insorgenza di stati depressivi. Da non trascurare sono anche le reazioni depressive acute, che possono manifestarsi in concomitanza con le fluttuazioni motorie, i cosiddetti fenomeni "on-off", a dimostrazione di come l'identificazione del disturbo depressivo richieda un'elevata sensibilità diagnostica e interpretazioni patogenetiche differenziate.
Rapporti Temporali e Ipotesi Predittive
L'analisi del rapporto temporale tra l'insorgenza della depressione e la malattia di Parkinson ha rivelato pattern interessanti. Sono stati osservati due picchi di incidenza della depressione: uno in fase precoce della malattia e un altro in fase avanzata. La fase prodromica della MP, ovvero il periodo che precede la comparsa dei sintomi motori classici, è anch'essa oggetto di studio. Esiste la possibilità, ancora non completamente chiarita, che i sintomi depressivi possano agire come segnali premonitori di un successivo sviluppo della malattia di Parkinson.
A sostegno di questa ipotesi, è stata avanzata l'idea di una "personalità parkinsoniana", descritta come un carattere tendenzialmente introverso, poco flessibile, preciso, puntuale, metodico e abitudinario. Sebbene questa nozione sia oggetto di dibattito, suggerisce come alcune predisposizioni caratteriali potrebbero interagire con fattori biologici per aumentare il rischio di sviluppare la MP.
Meccanismi Neurochimici e Coinvolgimento Cerebrale
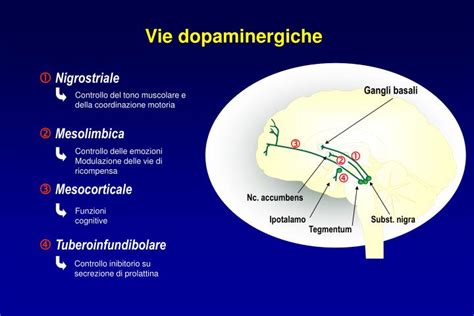
Studi neurochimici, uniti a evidenze neuropsicologiche, cliniche, metaboliche, farmacologiche e neuropatologiche, convergono nel suggerire che la depressione nella malattia di Parkinson sia legata a un interessamento delle proiezioni dopaminergiche mesocorticali e prefrontali. Queste aree cerebrali sono fondamentali per le risposte di gratificazione e motivazione. Il sistema dopaminergico, notoriamente compromesso nella MP, gioca un ruolo cruciale nella regolazione dell'umore, del piacere e della motivazione. La perdita di neuroni dopaminergici in specifiche aree cerebrali, come l'area tegmentale ventrale che proietta al sistema limbico, può spiegare sia la perdita di interesse e piacere (anedonia) sia la ridotta motivazione osservate nei pazienti depressi.
Oltre alla dopamina, anche altri neurotrasmettitori come la serotonina e la noradrenalina sono implicati nei disturbi dell'umore e sono influenzati dalla malattia di Parkinson. La teoria serotoninergica ipotizza una riduzione del neurotrasmettitore e dei suoi metaboliti nel liquido cerebrospinale nei pazienti parkinsoniani depressi, una condizione non riscontrata nei pazienti non depressi. La disfunzione del sistema serotoninergico, mediata dalla perdita di neuroni nei nuclei del rafe, può contribuire all'insorgenza della depressione. Analogamente, alterazioni nel sistema noradrenergico, originato dal locus ceruleus, sono state associate a disturbi d'ansia e depressione nei pazienti parkinsoniani.
In definitiva, la depressione può essere considerata una componente intrinseca della sintomatologia parkinsoniana, ma spesso richiede un trattamento specifico, prevalentemente farmacologico. La sfida diagnostica risiede nella capacità di distinguere i sintomi depressivi da quelli motori della MP, e nella comprensione delle diverse eziologie che possono portare a tale condizione.
Trattamento Farmacologico: Antidepressivi e Malattia di Parkinson
La gestione farmacologica della depressione nella malattia di Parkinson è un'area complessa, con diverse opzioni terapeutiche e considerazioni specifiche. Le casistiche cliniche disponibili sono spesso ridotte o non omogenee, rendendo a volte difficile trarre conclusioni definitive sull'efficacia e la sicurezza dei trattamenti.
Antidepressivi Triciclici (TCA)
Gli antidepressivi triciclici (TCA) sono stati tra i primi farmaci utilizzati per trattare la depressione e dimostrano una certa efficacia anche nei pazienti parkinsoniani. Tuttavia, il loro uso è limitato da effetti collaterali comuni come gli effetti anticolinergici (meno pronunciati con nortriptilina e desipramina) e l'ipotensione ortostatica, che possono peggiorare i sintomi motori o causare disagi significativi nei pazienti con MP.
Le proprietà sedative di alcuni TCA, come l'amitriptilina, la doxepina, l'imipramina, la desipramina e la nortriptilina, possono essere utili se somministrati a basse dosi al momento di coricarsi, contribuendo a migliorare l'insonnia spesso associata alla depressione e alla MP.
Inibitori Selettivi della Ricaptazione della Serotonina (SSRI)
Gli antidepressivi serotoninergici, noti come SSRI (Selective Serotonin Reuptake Inhibitors), quali fluoxetina, sertralina, paroxetina e fluvoxamina, sono generalmente considerati antidepressivi efficaci che offrono il vantaggio di evitare gli effetti anticolinergici tipici dei TCA.
- Fluoxetina: Questo SSRI può avere effetti attivanti, particolarmente utili in individui apatici e poco responsivi agli stimoli ambientali. Tuttavia, questi effetti possono essere deleteri in pazienti agitati. La lunga emivita della fluoxetina e la presenza di un metabolita attivo possono prolungare la durata degli effetti collaterali anche dopo la sospensione del farmaco.
- Dosaggio: Le dosi raccomandate di SSRI nei pazienti con malattia di Parkinson sono generalmente le stesse utilizzate nella popolazione generale: fluoxetina o paroxetina (20-40 mg al giorno) e sertralina (50-150 mg al giorno).
- Interazioni e Preoccupazioni: In alcuni rari casi, durante la terapia con fluoxetina, sono stati descritti disturbi extrapiramidali e un peggioramento della sintomatologia parkinsoniana. Sebbene questi disturbi non costituiscano una preoccupazione maggiore, richiedono monitoraggio.
Un'area di particolare attenzione riguarda la somministrazione congiunta di SSRI e selegilina (un inibitore selettivo delle monoaminossidasi B), a causa del timore di indurre una sindrome serotoninergica o crisi ipertensive. Sebbene alcuni sconsiglino l'uso combinato, studi recenti indicano che il rischio di sindrome simil-serotoninergica è basso (circa 0,24% dei pazienti trattati con la combinazione), con casi gravi molto rari (0,04%). Pertanto, la combinazione può essere considerata con cautela e sotto stretto controllo medico.
Farmaci Dopaminergici e Effetti Antidepressivi
L'effetto antidepressivo dei farmaci dopaminergici, comunemente usati per trattare i sintomi motori della MP, è ancora oggetto di dibattito. Alcuni studi suggeriscono che la dopamina stessa giochi un ruolo nel piacere e nella motivazione, e che la sua disfunzione possa contribuire alla depressione. Tuttavia, non vi è un consenso univoco sul fatto che la terapia dopaminergica da sola possa risolvere la depressione.
Altre Opzioni Terapeutiche
- Venlafaxina: Uno studio clinico ha dimostrato che la venlafaxina, un inibitore della ricaptazione della serotonina e della noradrenalina, può essere efficace nel migliorare la sintomatologia depressiva nei pazienti con MP, con un miglioramento significativo rispetto al placebo.
- Paroxetina: Analogamente, la paroxetina, un SSRI, ha mostrato benefici nel ridurre i punteggi della depressione in pazienti parkinsoniani, senza peggiorare i loro sintomi motori.
- Bupropione: In alcuni casi, il bupropione, un antidepressivo con un meccanismo d'azione diverso, ha mostrato di migliorare la sintomatologia depressiva.
- Amantadina: Alcuni report suggeriscono che l'amantadina, un farmaco utilizzato per trattare la discinesia e i sintomi motori, possa avere anche un effetto sull'umore, migliorando la sintomatologia depressiva in alcuni pazienti.
- Pramipexolo: Recentemente, il pramipexolo, un agonista dei recettori dopaminergici D2 e D3, è emerso come un'opzione promettente nel trattamento della depressione maggiore, mostrando efficacia in diversi studi.
Ansia e Attacchi di Panico nella Malattia di Parkinson
Oltre alla depressione, l'ansia e gli attacchi di panico sono disturbi dell'umore frequenti nella malattia di Parkinson, interessando circa il 40% dei pazienti. Come per la depressione, questi sintomi possono essere una reazione alla disabilità indotta dalla malattia o far parte integrante della patologia stessa, legati alla disfunzione dei sistemi neurotrasmettitoriali dopaminergico, noradrenergico e serotoninergico.
Gli attacchi di panico si manifestano con una varietà di sintomi psichici, autonomici e somatici, tra cui paura intensa, sensazione di soffocamento, sudorazione, dolori toracici e vertigini. Talvolta, un attacco di panico può simulare una crisi cardiaca, rendendo necessaria un'attenta diagnosi differenziale.
La manifestazione dei sintomi d'ansia può variare: alcuni pazienti li sperimentano prevalentemente durante i periodi "off" (quando i farmaci antiparkinsoniani sono meno efficaci), mentre altri li vivono in modo continuo.
Gestione dell'Ansia
Nei casi in cui l'ansia si manifesta prevalentemente durante le fasi "off", strategie volte a ottimizzare la terapia antiparkinsoniana e aumentare il tempo "on" possono essere utili. Se l'ansia è persistente o non adeguatamente controllata, si possono considerare trattamenti farmacologici specifici.
- Benzodiazepine: Le benzodiazepine a breve durata d'azione, come alprazolam e lorazepam, sono spesso considerate farmaci di prima scelta per il trattamento degli attacchi di panico e dell'ansia acuta.
- SSRI e TCA: Come per la depressione, anche gli SSRI e i TCA possono essere efficaci nel gestire l'ansia cronica e gli attacchi di panico.
- Buspirone: Questo farmaco ansiolitico, con un meccanismo d'azione diverso dalle benzodiazepine, può essere un'ulteriore opzione terapeutica.
È fondamentale che la gestione dei disturbi dell'umore nei pazienti con malattia di Parkinson sia personalizzata, tenendo conto delle specifiche manifestazioni sintomatologiche, della gravità della malattia, delle terapie in corso e delle comorbidità presenti. La collaborazione tra neurologi, psichiatri e medici di base è essenziale per garantire un approccio terapeutico integrato e ottimale.
La ricerca continua a esplorare i complessi legami tra la malattia di Parkinson e i disturbi dell'umore, con l'obiettivo di sviluppare strategie diagnostiche più precise e terapie più efficaci per migliorare la qualità della vita di coloro che convivono con queste condizioni.
tags: #antidepressivi #causano #parkinson
