Il Disturbo Ossessivo-Compulsivo (DOC) è una condizione psicopatologica complessa che può manifestarsi in modo significativo anche durante l'infanzia e l'adolescenza. Sebbene spesso venga associato all'età adulta, è fondamentale riconoscere che molti casi hanno origine già in queste fasce d'età più precoci, con esordi che possono verificarsi prima dei 15 anni, definendoli "ad esordio precoce". La prevalenza del DOC nei bambini e negli adolescenti varia tra l'1 e il 3%, e l'età di picco di insorgenza si attesta intorno ai 14,5 anni, con circa il 25% dei casi che inizia prima dei 14 anni e il 45% prima dei 18.
Manifestazioni del DOC nell'Infanzia e Adolescenza
A differenza di un fenomeno del tutto normale e diffuso, i bambini cercano prevedibilità e ordine come meccanismo per gestire o evitare le ansie tipiche dell'età infantile, soprattutto quelle legate al distacco pre-addormentamento. Questi comportamenti stereotipati, noti come "bed-time rituals", sono comuni prima di dormire. Più in generale, i bambini possono insistere nel fare le cose in una ben precisa modalità e in un determinato ordine. Questi comportamenti, se presenti per un periodo limitato e tendenti a risolversi spontaneamente con la crescita, rientrano nel normale percorso di sviluppo.
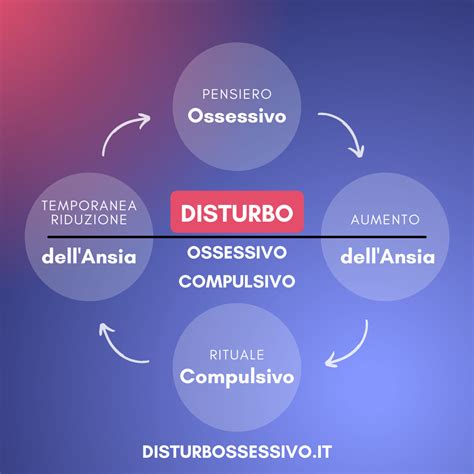
Tuttavia, la questione cambia quando questi aspetti tendono ad aumentare in frequenza e durata, interferendo con la vita quotidiana. Nel caso del DOC, il disturbo si caratterizza per la presenza di ossessioni, ovvero pensieri, immagini o impulsi intrusivi, ripetitivi e disturbanti, e di compulsioni, azioni o rituali che il bambino sente di dover mettere in atto per alleviare l'ansia provocata da tali pensieri. Nei casi di DOC in infanzia e adolescenza, le ossessioni più diffuse sono quelle legate alle paure di contaminazione, ossia la paura di ammalarsi per il contatto con germi, batteri, virus o altre sostanze nocive. Questo timore porta spesso a rituali di lavaggio o evitamento di ciò che potrebbe contaminare il bambino.
Altre ossessioni comuni nei bambini riguardano la paura della malattia, la possibilità di fare del male a qualcuno (spesso persone care), pensieri di tipo religioso o morale ("ho pensato una cosa brutta, Dio mi punirà") o il bisogno di simmetria ("se tocco una cosa con la mano destra, devo farlo anche con la sinistra"). In alcuni casi, le compulsioni di allineamento, ordine e simmetria sono volte a sentirsi "a posto" ed eliminare sensazioni di disagio, inquietudine e "inesattezza".
Un'altra tipologia frequente è la paura di danno, con il timore di eventi catastrofici come la morte o la malattia propria o dei familiari. A queste ossessioni possono affiancarsi compulsioni atipiche, non eseguite per neutralizzare l'ossessione ma conseguenti a sensazioni di fastidio o tensione. Si riscontrano anche timori legati alla negligenza, con il costante dubbio di non aver fatto le cose "bene" o di aver causato danno a qualcuno, portando a compulsioni di controllo ripetuto. La superstizione eccessiva, legata al timore che il ripetere (o non ripetere) un certo gesto un determinato numero di volte possa determinare il verificarsi di un evento, e l'accumulo di oggetti inutili per paura che possano servire in futuro, sono altre manifestazioni.
Infine, esistono le ossessioni pure, in cui sono presenti pensieri intrusivi senza compulsioni manifeste. Questi possono essere di tipo violento, immorale o illegale, causando al bambino un forte spavento e la paura di poterli mettere in atto. A volte, le compulsioni possono essere puramente mentali, con rituali o cerimoniali che avvengono esclusivamente nella mente del bambino.

È importante notare che, a differenza degli adulti, i bambini affetti da DOC possono avere un minore "insight" riguardo al loro disturbo. Non sempre distinguono la natura irreale dei sintomi e questo ridotto livello di consapevolezza ha implicazioni non solo per la valutazione, ma anche per il trattamento e la prognosi. Spesso, questi comportamenti vengono mantenuti segreti per vergogna o paura di essere giudicati, complicando l'identificazione del problema. I genitori potrebbero accorgersi solo in un secondo momento che il figlio passa ore in bagno o impiega tempi eccessivamente lunghi per prepararsi.
Le Cause del DOC nei Bambini
Le cause del DOC sono multifattoriali e complesse, derivanti dall'interazione di fattori biologici, psicologici e sociali. L'ereditarietà gioca un ruolo importante: bambini con un genitore affetto da DOC hanno un rischio significativamente più alto di sviluppare il disturbo. A livello neurobiologico, il DOC è stato associato ad alterazioni nei circuiti cerebrali che collegano la corteccia orbitofrontale, i gangli della base e il talamo. Le reti geniche coinvolte sono complesse e includono quelle legate alla trasmissione sinaptica, allo sviluppo neurologico, ai sistemi immunitario e infiammatorio.
Alcuni studi suggeriscono che casi con esordio acuto (improvviso) possono essere associati a infezioni, come quelle da Streptococco β emolitico di gruppo A, che possono portare a disturbi neuropsichiatrici noti come PANDAS (Pediatric Autoimmune Neuropsychiatric Disorders Associated with Streptococcal infections) o PANS (sindrome neuropsichiatrica ad esordio acuto pediatrico). La sovraregolazione e la proliferazione di monociti circolanti "immaturi" sono sospettate di giocare un ruolo nel disturbo ossessivo-compulsivo pediatrico. Anche il trauma perinatale è stato implicato nella patogenesi del disturbo.
Le teorie psicologiche e sociali, in particolare la teoria cognitivo-comportamentale, spiegano il DOC attraverso un circolo vizioso. I bambini valutano pensieri normali come minacciosi, generando emozioni spiacevoli come disagio e ansia. Ad esempio, un bambino che sente l'odore di candeggina potrebbe pensare che possa entrare in bocca e farlo morire (ossessione), provando ansia e allontanandosi dal bagno (evitamento) o cercando rassicurazioni dai genitori (compulsione).
Diagnosi e Valutazione
Riconoscere il DOC nei bambini richiede attenzione e competenze specifiche. La diagnosi si basa principalmente su colloqui clinici sulla storia del problema e sulla storia di vita del bambino, oltre all'osservazione mirata dei comportamenti, sia in studio che a casa, con il supporto dei genitori. In Italia, uno degli strumenti più utilizzati è la CY-BOCS (Children Yale-Brown Obsessive Compulsive Scale), un'intervista di 50 domande per valutare la presenza e la gravità di ossessioni e compulsioni in bambini e ragazzi dai 6 ai 17 anni.
È fondamentale distinguere i comportamenti tipici del DOC dalle "manie" o "fissazioni" comuni nell'infanzia. Le ossessioni, a differenza delle fissazioni passeggere, sono pensieri, idee o immagini ricorrenti, persistenti, vissute come intrusive e indesiderate, che causano forte ansia e disagio. La diagnosi di DOC richiede che ossessioni e compulsioni causino un disagio significativo e/o interferiscano con il funzionamento scolastico o sociale.
La diagnosi differenziale può essere complessa, soprattutto nei casi in cui i bambini non distinguono sempre la natura irreale dei sintomi, come nella psicosi a esordio precoce. Anche nel disturbo dello spettro autistico possono manifestarsi interessi e compulsioni intense, ma a differenza del DOC, questi sono preferiti dal bambino con autismo. Il disturbo ossessivo-compulsivo tourettico è un'altra condizione distinta che combina caratteristiche della sindrome di Tourette e del DOC.
Trattamenti Efficaci per il DOC Infantile
Oggi disponiamo di trattamenti efficaci per il DOC in età evolutiva. L'approccio raccomandato è la terapia cognitivo-comportamentale (CBT), e in particolare una tecnica chiamata Esposizione con Prevenzione della Risposta (ERP). Questa tecnica prevede l'accompagnamento graduale del paziente a esporsi alle situazioni che innescano i dubbi ossessivi, in modo progressivamente crescente di intensità, senza ricorrere ai rituali di controllo. In questo modo, il bambino impara che l'ansia tende a diminuire da sola.
Nel caso di Daniele, un ragazzino di 13 anni ossessionato da pensieri negativi sui genitori, un terapeuta esperto potrebbe aiutarlo ad affrontare stimoli "negativi" partendo da quelli meno temuti (es. guardare un film su incidenti e pensare che possa accadere ai genitori) fino ai più temuti. L'utilizzo di queste tecniche porta Daniele a tornare ad affrontare le situazioni temute senza interpretare i "brutti pensieri" come reali pericoli.
La TECNICA più EFFICACE per il DOC: Esposizione con Prevenzione della Risposta
Nei casi più gravi o quando la sola terapia non è sufficiente, è possibile associare un trattamento farmacologico con inibitori selettivi della ricaptazione della serotonina (SSRI), come fluoxetina o sertralina. Questi farmaci sono generalmente ben tollerati, caratterizzati da bassa tossicità e relativa sicurezza.
Un elemento cruciale nel trattamento è il coinvolgimento della famiglia. Spesso i genitori, nel tentativo di aiutare il figlio, finiscono per assecondare i rituali ("accomodamento familiare"), contribuendo inconsapevolmente al mantenimento del disturbo. Il primo compito del professionista sarà quello di accogliere i genitori, creare un dialogo di fiducia e rassicurarli su eventuali timori eccessivi o vissuti di colpa. Ragazzo e familiari devono comprendere che alla base del meccanismo del DOC esiste una difficoltà reale nel gestire ansia e disagio.
In alcuni casi, il terapeuta può valutare il coinvolgimento dei genitori nelle tecniche stesse del trattamento, affidando loro il ruolo di veri e propri aiutanti. I genitori potranno fornire un aiuto prezioso, sotto indicazione terapeutica, per sostenere il figlio nelle tecniche di ERP. A tal fine, esistono programmi di "Parent Training" che aiutano i genitori a interagire in modo efficace con il proprio figlio, sviluppando abitudini e tecniche comportamentali e comunicative funzionali. Questi percorsi, che possono durare da 6 a 14 incontri, comprendono fasi di assessment, apprendimento, pratica, confronto e conclusione, con l'obiettivo di rimuovere le condizioni all'origine dei comportamenti-problema e sostituirli con condotte desiderabili.

I protocolli di trattamento dei giovani pazienti con DOC oggi prevedono inoltre tecniche di promozione del benessere psicologico in senso più ampio. Lungi dall'essere una trattazione esaustiva, è importante sottolineare come la CBT, anche in un'ottica familiare, sia un trattamento molto efficace per il DOC nei bambini, anche per quelli più piccoli.
Supporto Familiare e Prevenzione
Il coinvolgimento della famiglia è fondamentale. I genitori devono comprendere che i comportamenti attuati finora per contenere il disagio del figlio hanno potuto avere un effetto controproducente. È molto più utile ascoltare il bambino e fargli sentire la propria vicinanza emotiva, ma senza soddisfare completamente richieste estreme che potrebbero rinforzare il sintomo.
Il primo passo per i genitori è conoscere meglio il disturbo attraverso letture o percorsi psicoeducativi, individuali o di gruppo. Questo permette loro di ricevere suggerimenti su quali atteggiamenti tenere e cosa fare per aiutare indirettamente il figlio a superare le proprie ansie. Creare un ambiente familiare sereno e tollerante, cercando di tenere sotto controllo le proprie preoccupazioni, contribuisce ad aumentare l'ansia del bambino.
Il DOC è una patologia neuropsichiatrica seria ma trattabile. Riconoscerne i segnali precoci è fondamentale per intervenire tempestivamente e limitare l'impatto che può avere sulla crescita, sulla socialità e sul rendimento scolastico del bambino. Se si sospetta un disturbo ossessivo-compulsivo in un bambino, è bene rivolgersi al più presto a uno psicologo o a un medico per una valutazione accurata e l'individuazione di un percorso terapeutico adeguato. La comprensione e il supporto familiare, uniti a interventi terapeutici mirati, rappresentano le chiavi per aiutare i bambini a superare il DOC e a condurre una vita piena e serena.
tags: #disturbo #ossessivo #complsivo #bambini #terpia #masi
