La comprensione della depressione e di altri disturbi dell'umore è in continua evoluzione, rivelando connessioni sempre più complesse tra il sistema immunitario e la salute mentale. Una delle aree di ricerca più affascinanti e promettenti riguarda il potenziale impatto dei virus e dei processi infiammatori sull'efficacia dei trattamenti psicofarmacologici. Lungi dall'essere entità separate, il nostro sistema immunitario e il nostro cervello sembrano dialogare in modi che possono influenzare profondamente la risposta ai farmaci antidepressivi e ad altri trattamenti per i disturbi psichiatrici.
L'Infiammazione come Fattore Chiave nella Depressione Resistente
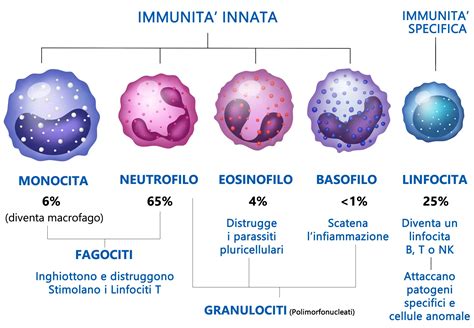
La letteratura scientifica indica che una percentuale significativa di persone con disturbi dell'umore, stimata tra il 30% e il 50%, presenta uno stato infiammatorio clinicamente identificabile. Questa attivazione pro-infiammatoria non è un fenomeno isolato, ma piuttosto una manifestazione di uno squilibrio immunitario più generale. Segni di senescenza delle cellule linfocitarie e una loro eccessiva attivazione in senso infiammatorio e autoimmune sono sempre più riconosciuti come componenti critiche di questa condizione.
In questo contesto, molecole come l'interleuchina 2 (IL-2) assumono un ruolo di particolare interesse. Normalmente presente nell'organismo, l'IL-2 svolge funzioni di immunomodulazione, influenzando l'attività dei linfociti T e promuovendo la produzione di nuove cellule e le loro funzioni regolatorie sull'immunità e sull'infiammazione. Studi recenti hanno esplorato l'uso dell'IL-2 a basso dosaggio come potenziamento delle terapie antidepressive tradizionali in pazienti con disturbo depressivo maggiore (MDD) o disturbo bipolare (BD).
I risultati preliminari di queste ricerche sono incoraggianti. È stato evidenziato che l'IL-2 a basso dosaggio, somministrata in associazione alle terapie convenzionali, può offrire benefici terapeutici senza il rilevamento di effetti collaterali significativi. Queste scoperte aprono la strada a un nuovo approccio per affrontare la depressione resistente ai trattamenti, suggerendo che agire sul sistema immunitario potrebbe essere una strategia terapeutica efficace. Il passo successivo in questa direzione include la valutazione degli effetti di altri immunomodulatori, come la minociclina, studiando il loro impatto sul cervello attraverso tecniche innovative di imaging come la PET e la risonanza magnetica.
COVID-19, Antidepressivi e la Tempesta di Citochine
La pandemia di COVID-19 ha ulteriormente acceso i riflettori sulla complessa interazione tra infezioni virali, infiammazione e salute mentale. Numerosi studi hanno evidenziato il ruolo cruciale dell'interleuchina 6 (IL-6) nelle gravi reazioni infiammatorie e nei conseguenti danni tissutali osservati nei pazienti affetti da COVID-19, in particolare a livello polmonare. Questa molecola, quando attivata in modo abnorme dal virus, è responsabile della cosiddetta "tempesta di citochine", un processo infiammatorio generalizzato che può mettere a repentaglio la vita.
Parallelamente, ricerche condotte durante la pandemia hanno rivelato un dato inaspettato: le persone in trattamento con antidepressivi SSRI (inibitori selettivi della ricaptazione della serotonina), come la fluoxetina (comunemente nota come Prozac), sembravano manifestare forme meno gravi di COVID-19 e una minore propensione a sviluppare la temuta tempesta di citochine. Uno studio pubblicato sulla rivista scientifica "Panminerva medica", basato su ricerche condotte presso l'Azienda Ospedaliero-Universitaria Careggi di Firenze, ha confermato che gli antidepressivi con effetti sulla serotonina e sulla noradrenalina sono in grado di ridurre i livelli ematici di IL-6.
Questo studio osservazionale, condotto durante la prima ondata della pandemia, ha confrontato pazienti ricoverati per polmonite da COVID-19, divisi in sottogruppi trattati e non trattati con antidepressivi SSRI/SNRI. I risultati hanno mostrato riduzioni significative dei livelli di IL-6 nei pazienti trattati, evidenziate nonostante un'età media più elevata e maggiori comorbidità in questo gruppo. Inoltre, l'incidenza della sindrome da distress respiratorio acuto grave e la necessità di intubazione endotracheale erano significativamente più basse nei pazienti che assumevano antidepressivi. Queste osservazioni suggeriscono che la terapia antidepressiva possa modulare la produzione di IL-6 durante l'infezione da COVID-19, offrendo un potenziale effetto protettivo.
La Fluoxetina e la Prevenzione della Sepsi
La sepsi, una risposta estrema del sistema immunitario a un'infezione, rappresenta una delle condizioni mediche più critiche. Si tratta di un processo infiammatorio generalizzato che danneggia organi vitali e può essere letale se non trattato tempestivamente. Tuttavia, l'infiammazione che minaccia l'organismo è anche l'unica difesa contro il patogeno che l'ha scatenata, creando un delicato equilibrio.
La ricerca ha esplorato il potenziale ruolo protettivo della fluoxetina anche in questo scenario. Studi su modelli animali hanno confermato gli effetti protettivi della fluoxetina nei confronti della sepsi. Un team di ricerca guidato da Janelle Ayres del Salk Institute ha scoperto che la fluoxetina, oltre a combattere i patogeni, può proteggere contemporaneamente organi e tessuti. Pubblicata su Science Advances, la ricerca ha dimostrato che topi trattati con fluoxetina e successivamente infettati con un batterio patogeno presentavano livelli più elevati di interleuchina 10 (IL-10), una molecola antinfiammatoria la cui produzione viene evidentemente promossa dal farmaco.
Questa scoperta rafforza l'efficacia antimicrobica della fluoxetina e suggerisce il suo probabile meccanismo d'azione nella prevenzione della sepsi e di altre reazioni immunitarie eccessive. La fluoxetina, uno degli antidepressivi più prescritti, sembra quindi promuovere una cooperazione tra ospite e patogeno, difendendo dai sintomi e dalla mortalità indotti dall'infezione.
ANTIDEPRESSIVI, differenze tra le molecole e criteri di scelta del farmaco
La Sfida della Resistenza Terapeutica nella Psichiatria
La resistenza ai trattamenti è una problematica complessa e trasversale a diverse patologie psichiatriche, tra cui depressione, schizofrenia e disturbo ossessivo-compulsivo. Questo fenomeno coinvolge una quota significativa di pazienti, spesso costretti a percorsi terapeutici lunghi e faticosi prima di trovare un equilibrio.
La Società Italiana di Psichiatria (SIP) ha posto l'accento su questa sfida, indicando che la resistenza terapeutica può interessare dal 30% al 60% dei pazienti in cura. La resistenza si definisce generalmente quando, nonostante due cicli adeguati di terapia standard, il paziente non mostra miglioramenti sufficienti. Tuttavia, questa definizione rischia di semplificare un quadro molto più articolato, in cui variabili biologiche, psicologiche, sociali e relazionali giocano un ruolo cruciale.
Nel caso del disturbo depressivo maggiore, fino al 30% dei pazienti vive un percorso definito "resistente". Spesso, tuttavia, la resistenza è legata a trattamenti non ottimali o a scarsa aderenza terapeutica. Per questi casi, si raccomanda la rivalutazione dei trattamenti, che possono essere integrati attraverso l'aggiunta di un secondo farmaco (strategia di "augmentation"), l'affiancamento di una psicoterapia (come quella cognitivo-comportamentale), o l'impiego di terapie non farmacologiche come la stimolazione magnetica transcranica (TMS).
Per la schizofrenia, circa un terzo dei pazienti presenta resistenza ai trattamenti convenzionali. In questi casi, la clozapina rimane la molecola di riferimento, nonostante le preoccupazioni legate ai suoi potenziali effetti collaterali e alla necessità di controlli regolari. La clozapina è considerata il "gold standard" per i casi resistenti, ma il suo utilizzo è ancora limitato da timori riguardo a effetti collaterali come l'agranulocitosi e la miocardite. Tuttavia, richiede un attento monitoraggio medico, inclusi controlli regolari degli esami ematici. Recentemente, la Food and Drug Administration (FDA) ha rimosso il programma di controllo "Risk Evaluation and Mitigation Strategy" per la clozapina, e anche in Italia sono state aggiornate le indicazioni relative al monitoraggio ematico, semplificando la gestione clinica del trattamento.
Inoltre, si stima che ben il 40-60% dei pazienti non risponda agli SSRI, il trattamento di prima linea per molti disturbi dell'umore. Questo dato sottolinea l'urgente necessità di strategie terapeutiche più personalizzate e innovative.
Verso una Psichiatria di Precisione
La ricerca sta aprendo nuovi scenari, capaci di superare la visione dicotomica tra "responder" e "non responder" e di valorizzare la complessità individuale. La recente evoluzione verso la "psichiatria di precisione" e gli approcci integrati - che combinano farmacoterapia, psicoterapia e strategie di personalizzazione basate su biomarcatori o profili clinici - mirano a superare la tradizionale dicotomia tra "responsivo" e "resistente". L'obiettivo è restituire alla pratica clinica la complessità che le è propria, offrendo trattamenti più mirati ed efficaci per ogni singolo paziente.
La storia di esposizione a malattie infettive ed esperienze avverse potrebbe contribuire a creare quella condizione di disfunzione immunitaria osservata in alcuni pazienti. La capacità di identificare precocemente le persone che sono a rischio di sviluppare una depressione resistente, agendo tempestivamente sul sistema immunitario, potrebbe rivoluzionare il trattamento dei disturbi psichiatrici, permettendo a molti di guarire fin da subito, anziché dover sopportare la malattia per lunghi periodi senza benefici dalle cure disponibili.
La ricerca prosegue, con l'obiettivo di comprendere appieno le intricate connessioni tra virus, sistema immunitario, infiammazione e salute mentale, aprendo la strada a terapie più efficaci e personalizzate.
tags: #virus #che #rende #resistenti #agli #psicofarmaci
