Il Disturbo da Deficit di Attenzione e Iperattività (ADHD) è un disturbo del neurosviluppo che interessa molte persone in età prescolare e scolare, influenzando le capacità di attenzione, autocontrollo e regolazione del comportamento. Comprendere i sintomi, le cause e le strategie di gestione è fondamentale per supportare bambini e bambine con ADHD nel loro percorso di crescita e apprendimento. Questo disturbo, che interessa circa il 5-7% della popolazione infantile a livello mondiale, può avere un impatto significativo sulla vita quotidiana, sia in famiglia che a scuola.
ADHD: Sintomi nei Bambini e Adolescenti
L’ADHD nei bambini e adolescenti può manifestarsi in modi diversi. In generale, bambini e bambine con ADHD possono avere difficoltà a mantenere l’attenzione su compiti o giochi, tendere a perdere facilmente oggetti necessari per le attività quotidiane e mostrare un’eccessiva attività motoria o irrequietezza. Inoltre, seguire istruzioni e portare a termine compiti può risultare complicato.
Come riconoscere l’ADHD nei bambini? I sintomi si suddividono principalmente in tre categorie:
- Disattenzione: che si manifesta con difficoltà nel concentrarsi, nell'organizzare le attività e nel prestare attenzione ai dettagli, commettendo errori di disattenzione nel lavoro scolastico o nei compiti. Spesso non presta molta attenzione ai dettagli o commette errori di disattenzione nel lavoro scolastico o nei compiti. Si manifesta con scarsa cura per i dettagli ed incapacità a portare a termine le azioni intraprese: i bambini appaiono costantemente distratti come se avessero sempre altro in mente, evitano di svolgere attività che richiedano attenzione per i particolari o abilità organizzative, perdono frequentemente oggetti significativi o dimenticano attività importanti.
- Iperattività: che si esprime attraverso movimenti incessanti, l’incapacità di rimanere fermi a lungo, l’eccessiva attività motoria o irrequietezza. Si manifesta con una marcata iperattività, crisi di rabbia, un gioco prevalentemente motorio e litigiosità. Si potrebbe affermare che, mediamente, in ogni classe di 25 alunni c’è un bambino con sindrome ADHD. I bambini iperattivi portano con sé disturbi del neurosviluppo che compromettono in maniera importante la loro capacità di autoregolazione. Si esprime attraverso movimenti incessanti e l’incapacità di rimanere fermi a lungo.
- Impulsività: come l’incapacità di aspettare il proprio turno, di interrompere frequentemente gli altri o di rispondere a una domanda prima che questa sia stata conclusa. Si manifesta come difficoltà nell'organizzare azioni complesse, con tendenza al cambiamento rapido da un’attività all’altra e difficoltà ad aspettare il proprio turno in situazioni di gioco e/o di gruppo. Tale impulsività è generalmente associata ad iperattività: questi bambini vengono riferiti “come mossi da un motorino”, hanno difficoltà a rispettare le regole, i tempi e gli spazi dei coetanei, a scuola trovano spesso difficile anche rimanere seduti. Non si tratta di mancanza di impegno o di cattiva educazione, ma di una condizione complessa con basi neurobiologiche, influenzata anche da fattori genetici e ambientali.

Dati Epidemiologici e Prevalenza dell’ADHD
L’ADHD rappresenta uno dei disturbi del neurosviluppo più diffusi nell’infanzia. Secondo il DSM-5-TR (American Psychiatric Association, 2022), la prevalenza globale dell’ADHD nei bambini si colloca tra il 5% e il 7%. In Italia, una revisione a cura dell’Istituto Superiore di Sanità (2022) stima che il 3-5% dei bambini in età scolare riceva una diagnosi di ADHD. Il disturbo viene diagnosticato più frequentemente nei maschi rispetto alle femmine, con un rapporto che varia da 2:1 a 3:1 (American Psychiatric Association, 2022). L’età media della diagnosi si situa tra i 6 e gli 8 anni, fase in cui le richieste scolastiche e sociali rendono più manifeste le difficoltà di attenzione e autocontrollo. È importante sottolineare che nel 35% dei casi di ADHD nei bambini si riscontrano anche disordini comportamentali come l’atteggiamento di sfida continua, nel 26% problemi comportamentali e di ansia, e nel 18% depressione. Questi dati evidenziano quanto sia fondamentale una diagnosi precoce e un intervento tempestivo per promuovere il benessere e lo sviluppo del bambino o della bambina.
L’ADHD può, a diversi livelli, compromettere il funzionamento del bambino o del ragazzo in vari contesti. La diagnosi rappresenta il primo passo per ottenere un supporto, scolastico, economico in caso di certificazione di invalidità (a seconda di quanto il caso è grave) e sanitario, con la facilitazione dell’accesso ad alcuni servizi. Diagnosticare il disturbo aiuta a poter comprendere al meglio che tipo di percorso individualizzato poter intraprendere.
Criteri Diagnostici Secondo il DSM-5-TRI
Il DSM-5-TR fornisce criteri specifici per la diagnosi di ADHD nei bambini. Secondo il manuale, per porre diagnosi di ADHD devono essere presenti almeno sei sintomi di disattenzione e/o sei sintomi di iperattività-impulsività, manifestati per almeno sei mesi in misura inadeguata rispetto al livello di sviluppo del bambino.
I sintomi devono:
- Essere presenti prima dei 12 anni di età: la comparsa precoce è un elemento chiave per la diagnosi.
- Manifestarsi in almeno due contesti: ad esempio, sia a casa che a scuola, per escludere che le difficoltà siano legate solo a un ambiente specifico.
- Causare un impatto significativo: i sintomi devono interferire con il funzionamento sociale, scolastico o lavorativo del bambino.
Il DSM-5-TR distingue inoltre tre presentazioni cliniche:
- Prevalentemente disattento: quando predominano i sintomi di disattenzione.
- Prevalentemente iperattivo-impulsivo: quando prevalgono i sintomi di iperattività e impulsività.
- Combinato: quando sono presenti sia sintomi di disattenzione che di iperattività-impulsività.
Questa classificazione può aiutare a personalizzare gli interventi e a comprendere meglio le difficoltà specifiche di ciascun bambino.
La Valutazione Multidisciplinare: Fasi e Strumenti
La diagnosi di ADHD nei bambini richiede un percorso strutturato e multidisciplinare, come raccomandato dalle linee guida internazionali (NICE, 2018; SINPIA, 2022). Il processo diagnostico prevede diverse fasi:
- Colloquio clinico con i genitori: serve a raccogliere informazioni sulla storia evolutiva, familiare e scolastica del bambino, individuando la comparsa e l’andamento dei sintomi.
- Osservazione diretta del bambino: permette di valutare il comportamento in situazioni strutturate e non strutturate, sia in ambito clinico che, se possibile, a scuola.
- Somministrazione di questionari e scale di valutazione: strumenti come la Conners’ Rating Scale o la ADHD Rating Scale V vengono compilati da genitori e insegnanti per misurare la frequenza e la gravità dei sintomi. Le Conners 3 (Conners Rating Scales 3; Conners, 2008) sono uno strumento affidabile, progettato per supportare il processo diagnostico e di identificazione del disturbo da deficit di attenzione/iperattività, nei bambini e negli adolescenti di età compresa tra 6 e 18 anni. Questo strumento permette una valutazione approfondita del disturbo grazie a una valutazione ad ampio spettro delle difficoltà più comuni che possono verificarsi in comorbilità con l’ADHD. Grazie a moduli specifici, l’assessment tiene conto di informazioni provenienti da fonti multiple (genitori, insegnanti e autovalutazione). I sintomi dell’ADHD devono essere presenti in almeno due contesti diversi per suggerire una diagnosi, e genitori e insegnanti possono mostrare punti di vista diversi sulle difficoltà del bambino. Se da una parte le valutazioni dei genitori rivelano il comportamento del bambino in un ambiente dove solo loro hanno la possibilità di osservazione, le valutazioni degli insegnanti contribuiscono con osservazioni sul livello accademico, sociale ed emotivo del bambino in ambito scolastico. L’autovalutazione fornisce una visione del bambino del proprio funzionamento, integrando i rapporti di genitori e insegnanti. Rispetto all’edizione precedente, lo strumento presenta due nuove scale che indagano i due disturbi che più frequentemente si presentano in comorbilità con l’ADHD: il disturbo della condotta e il disturbo oppositivo provocatorio. Oltre a questa importante novità, questa nuova edizione del test presenta una serie di perfezionamenti e miglioramenti alla struttura rispetto alla versione precedente (CRS-R; Conners, 1997). Ciascuna delle tre versioni delle Conners 3 può essere somministrata in forma estesa o in forma breve. Le versioni per genitore e per insegnante valutano bambini e adolescenti di età compresa tra 6 e 18 anni, mentre la versione di autovalutazione comprende il range di età tra 8 e 18 anni. La forma estesa contiene le scale di contenuto (il cui numero varia a seconda della versione), quattro scale dei sintomi secondo il DSM-5, tre scale di validità, l’Indice ADHD Conners 3, l’Indice Globale Conners 3, gli item di screening per l’ansia e la depressione, gli item relativi alla compromissione del funzionamento, gli item critici del comportamento grave e due domande aggiuntive per valutare eventuali ulteriori criticità e punti di forza. La forma breve contiene tutte le scale di contenuto presenti nella forma estesa, due delle tre scale di validità e le due domande aggiuntive. Il test può essere somministrato sia in modalità carta e matita sia attraverso la piattaforma di testing online Giunti Psychometrics.
- Valutazione neuropsicologica: include test specifici per l’attenzione, la memoria e le funzioni esecutive, come il Conners Continuous Performance Test (CPT), utili per identificare eventuali difficoltà cognitive associate. La valutazione psicologica del soggetto avviene attraverso: interviste diagnostiche; test o questionari per l’ADHD; osservazioni comportamentali.
- Esclusione di altre condizioni: è fondamentale escludere la presenza di disturbi neurologici, psichiatrici o situazioni ambientali che possano spiegare i sintomi osservati.
Solo attraverso una valutazione integrata e condivisa tra diversi specialisti (neuropsichiatra infantile, psicologo, pedagogista) è possibile giungere a una diagnosi accurata e proporre un percorso di intervento personalizzato.
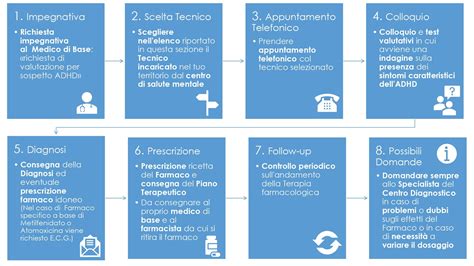
ADHD nelle Diverse Fasce d'Età
L’ADHD nell’infanzia può manifestarsi con sintomi che diventano più evidenti man mano che il bambino cresce. Ad esempio, nei bambini di 3 anni, si osservano spesso segni di iperattività precoce e difficoltà nel mantenere l’attenzione su attività strutturate. Durante l’età scolare, i sintomi tendono ad accentuarsi a causa dei compiti più complessi che i bambini devono affrontare in classe e a casa. È importante sottolineare che tra il 30% e il 70% dei bambini con ADHD continuano a presentare sintomi anche in età adulta. Nelle bambine, l’ADHD si manifesta spesso con sintomi meno appariscenti rispetto ai maschi, caratterizzandosi per una maggiore tendenza a difficoltà di concentrazione e disattenzione piuttosto che iperattività, il che rende la diagnosi più complessa e spesso più tardiva rispetto ai coetanei maschi.
ADHD e Scuola
L’ingresso a scuola rappresenta una sfida significativa per i bambini con ADHD. Le difficoltà a seguire le regole della classe e le frequenti possibilità di distrazione possono ostacolare l’apprendimento, rendendo complicato per il bambino rimanere concentrato a lungo. Inoltre, possono insorgere problemi di interazione sociale con i coetanei, che potrebbero percepire alcuni comportamenti come inappropriati. I bambini con ADHD spesso incontrano difficoltà nel completare i compiti scolastici, organizzare il materiale didattico e rispettare le scadenze.
Un tipico lavoro svolto da un bambino con ADHD si presenta costellato di errori e imprecisioni, come se gli avesse dedicato solo superficialmente la sua attenzione, oltre che disordinato e poco curato.
Attività per Bambini con ADHD
È consigliabile proporre specifiche attività didattiche per bambini con ADHD, come schede dedicate a migliorare attenzione e concentrazione. Tra i giochi utili a favorire il focus su obiettivi specifici, la pianificazione e il rispetto delle routine scolastiche, troviamo:
- Unire i puntini
- Trova le differenze
- Indovinelli
- Giochi di strategia.
Anche i giochi strutturati possono essere utili per canalizzare l’energia e sviluppare competenze sociali, mentre il supporto didattico con attività mirate può migliorare l’organizzazione e la gestione del tempo. Attività che promuovono il movimento controllato, come lo sport, possono risultare particolarmente efficaci nel migliorare la concentrazione e ridurre l’iperattività.

Normative Scolastiche e Strategie di Adattamento per Bambini con ADHD
In Italia, la Circolare Ministeriale n. 6013/2009 riconosce l’ADHD come una condizione che può richiedere misure di supporto specifiche in ambito scolastico. Le scuole sono invitate a predisporre Piani Didattici Personalizzati (PDP) per favorire l’inclusione e il successo formativo dei bambini con ADHD.
Le strategie di adattamento didattico più efficaci possono includere:
- Suddividere i compiti complessi in passaggi più semplici: aiuta il bambino a mantenere la concentrazione e a non sentirsi sopraffatto.
- Utilizzare istruzioni chiare e concise: riduce il rischio di distrazione e facilita la comprensione delle consegne.
- Prevedere pause frequenti: brevi intervalli tra le attività permettono di scaricare la tensione e migliorare l’attenzione.
- Favorire l’uso di strumenti compensativi: come agende visive, timer o schede di autovalutazione, per sostenere l’organizzazione e la gestione del tempo.
- Promuovere un ambiente strutturato e prevedibile: routine stabili e spazi ordinati aiutano il bambino a orientarsi e a sentirsi più sicuro.
Questi accorgimenti, condivisi tra insegnanti, famiglia e specialisti, possono ridurre le difficoltà scolastiche e favorire la partecipazione attiva del bambino alla vita della classe.
Trattamento dell’ADHD nei Bambini e Adolescenti
Il trattamento dell’ADHD nei bambini e adolescenti può includere un approccio multidisciplinare, che combina interventi psicologici, educativi e, in alcuni casi, trattamento farmacologico. La psicoterapia cognitivo-comportamentale (CBT) è spesso utilizzata per aiutare il bambino a gestire meglio le proprie emozioni e comportamenti, mentre il supporto educativo si concentra su strategie per migliorare l’attenzione e ridurre le distrazioni.
Confrontarsi con uno psicologo che si occupa di ADHD può essere, inoltre, un primo passo utile per comprendere meglio il comportamento del proprio figlio e ricevere un supporto nella gestione quotidiana, nel rispetto delle sue caratteristiche individuali. È fondamentale anche fornire consigli pratici ai genitori, anche attraverso il parent training, per aiutarli a gestire meglio il comportamento del bambino nella vita quotidiana.
Tra i farmaci più utilizzati nel trattamento dell’ADHD, da somministrare sempre sotto attento controllo medico, vi sono alcuni stimolanti che agiscono aumentando i livelli di dopamina nel cervello. Inoltre, nel marzo 2007 sono stati autorizzati in Italia due farmaci, atomoxetina e metilfenidato cloridrato, sotto prescrizione dello psichiatra, specificamente strutturati per il trattamento dell’ADHD nei bambini, in associazione a un supporto psico-comportamentale.
Le linee guida internazionali (NICE, 2018; SINPIA, 2022) raccomandano un approccio multimodale al trattamento dell’ADHD nei bambini, basato sulle evidenze scientifiche disponibili. La psicoterapia cognitivo-comportamentale (CBT) può essere efficace nel migliorare l’autoregolazione emotiva e comportamentale, soprattutto nei bambini in età scolare, aiutando a sviluppare strategie per gestire l’impulsività e potenziare le abilità sociali. I programmi strutturati di parent training, come quelli raccomandati dal National Institute for Health and Care Excellence (NICE), risultano utili nel ridurre i comportamenti problematici e nel rafforzare le competenze educative della famiglia. Per quanto riguarda il trattamento farmacologico, i farmaci stimolanti come il metilfenidato sono spesso considerati la prima scelta nei casi di ADHD moderato-grave, quando gli interventi psicologici e ambientali non sono sufficienti (NICE, 2018). Inoltre, il trattamento farmacologico, da solo o in combinazione con approcci terapeutici, si è dimostrato efficace nel ridurre i sintomi dell’ADHD nei bambini, come evidenziato dallo studio MTA condotto su 600 bambini. L’efficacia dei farmaci è stata confermata da numerosi studi clinici randomizzati, ma la prescrizione deve essere sempre valutata e monitorata da uno specialista. La scelta del trattamento più adatto dipende dalla gravità dei sintomi, dall’età del bambino e dalla presenza di eventuali comorbidità. Un percorso integrato, che coinvolga famiglia, scuola e specialisti, può offrire le migliori prospettive di miglioramento.
Strategie Pratiche e Piani di Comportamento Costruttivo
Oltre agli interventi clinici, l’adozione di strategie pratiche nella vita quotidiana può fare una grande differenza per i bambini con ADHD. I piani di comportamento positivo possono essere strumenti utili per rinforzare i comportamenti desiderati e ridurre quelli problematici.
Esempi di strategie efficaci includono:
- Definire regole chiare e condivise: poche regole semplici, espresse in modo positivo, possono aiutare il bambino a sapere cosa ci si aspetta da lui.
- Utilizzare rinforzi immediati e concreti: premi simbolici, elogi o piccoli privilegi possono motivare il bambino a mantenere comportamenti adeguati.
- Stabilire routine prevedibili: orari regolari per le attività quotidiane possono ridurre l’ansia e favorire l’autonomia.
- Adattare l’ambiente domestico e scolastico: ridurre le fonti di distrazione, organizzare lo spazio di studio e prevedere pause programmate possono aiutare il bambino a concentrarsi meglio.
Queste strategie, se applicate con coerenza e in collaborazione tra famiglia e scuola, possono contribuire a creare un clima di fiducia e sostegno, favorendo lo sviluppo delle potenzialità del bambino con ADHD.
ADHD e Altri Disturbi
In ogni caso, l’ADHD non è un disturbo comportamentale, motivo per cui questi ragazzini non sono aggressivi più della media dei compagni. Piuttosto, è frequente l’associazione con altri disturbi tipici dell’infanzia (secondo lo studio di Reale e colleghi, questo valore supera il 60%), come:
- Il disturbo oppositivo provocatorio (DOP)
- L’autismo
Inoltre, buona parte dei bambini con ADHD accusa anche un Disturbo Specifico dell’Apprendimento. Queste situazioni di comorbilità rendono ancora più difficile portare a termine i compiti assegnati, specialmente in modo accurato e puntuale. La diagnosi differenziale tra ADHD e DOP è essenziale per sviluppare un piano di trattamento efficace, poiché i sintomi dell’ADHD possono sovrapporsi a quelli del Disturbo Oppositivo Provocatorio (DOP).
20 strategie per bambini con disturbo da deficit di attenzione e iperattività
L'Importanza della Diagnosi
Visto l’enorme impatto dell’ADHD sulla vita quotidiana dell’individuo, avere una diagnosi è importante per moltissime motivazioni, in particolare perché permette di:
- Comprendere il disturbo e di trattarlo in maniera accurata e quindi efficace.
- Ridurre la sensazione di frustrazione dovuta alla non comprensione della propria situazione.
- Relazionarsi con gli altri in maniera migliore: conoscere le proprie necessità e i propri bisogni permette di comunicarli agli altri in maniera migliore.
- Ottenere supporto nell’ambito scolastico e in quello lavorativo aiutando a raggiungere risultati migliori.
- Evitare le conseguenze che potrebbero insorgere se l’ADHD non viene trattato.
Centri e Risorse per ADHD
In Italia esistono diversi centri d’eccellenza specializzati nella diagnosi e nel trattamento dell’ADHD nei bambini. Questi centri offrono servizi di valutazione, intervento terapeutico e supporto educativo per le famiglie, fornendo strumenti utili per affrontare le difficoltà quotidiane.
Esistono anche molti libri sull’argomento. Ne citiamo alcuni rivolti a genitori e insegnanti:
- ADHD cosa fare (e non). Guida rapida per insegnanti. Scuola primaria, di Re e Sacchetto, edito da Erickson nel 2020.
- Educare bambini con ADHD di Venturi, pubblicato nel 2023 da un editore indipendente.
- ADHD. Schede pratiche per terapeuti e genitori. Manuale operativo 6-12 anni edito da Ducale nel 2024.
Rivolgersi a specialisti esperti è fondamentale per garantire un percorso di trattamento adeguato. Riconoscere tempestivamente i sintomi, infatti, permette di adottare strategie di supporto adeguate. Un approccio corretto può fare la differenza nel percorso di crescita del bambino, aiutandolo a sviluppare il proprio potenziale in un ambiente nel quale possa sentirsi supportato e compreso.
tags: #valutazione #adhd #12 #anni
