L'epilessia, una condizione neurologica che colpisce un numero significativo di bambini e adolescenti, si manifesta attraverso una varietà di crisi, rendendo la sua comprensione e il riconoscimento dei suoi segnali cruciali per un intervento tempestivo. Fortunatamente, molte forme di epilessia che insorgono durante l'età evolutiva presentano un andamento benigno e una prognosi favorevole. La dott.ssa Elena Margherita Presotto, specialista in Neuropsichiatria Infantile presso l’IRCCS - Meyer di Firenze, sottolinea l'importanza della conoscenza di questa patologia per una corretta gestione.

Comprendere le Diverse Manifestazioni dell'Epilessia Infantile
Le crisi epilettiche possono variare notevolmente nella loro presentazione. Un esempio è l'epilessia "rolandica", nota anche come epilessia focale benigna dell'età scolare. In questa forma, le crisi tendono a verificarsi durante il sonno e solitamente scompaiono spontaneamente durante l'adolescenza. Un'altra forma comune è l'epilessia con assenze dell'infanzia, caratterizzata da frequenti brevi interruzioni della coscienza, spesso scambiate per distrazione o "momenti di incantamento". Con l'avanzare dell'età adolescenziale, possono emergere altre tipologie di epilessia, come l'epilessia mioclonica giovanile. Questa è contraddistinta da brevi scatti muscolari che si manifestano soprattutto al risveglio e, in alcuni casi, da crisi generalizzate. Un fattore scatenante per questa forma è la privazione di sonno, il che rende la regolarità e l'igiene del sonno elementi fondamentali quanto la terapia farmacologica.
L'Importanza di una Descrizione Clinica Accurata
Per una diagnosi e un trattamento efficaci, è essenziale una descrizione dettagliata di ogni crisi. Questo include il tipo di crisi, la sua durata, le circostanze in cui si è verificata, eventuali precedenti medici o neurologici del paziente, la presenza di familiarità per epilessia e l'identificazione di eventuali segnali di allarme.
Strumenti Diagnostici Fondamentali: EEG e Risonanza Magnetica
L'elettroencefalogramma (EEG) rappresenta il primo e più importante esame strumentale. Un tracciato EEG eseguito durante la veglia e il sonno può rivelare anomalie caratteristiche indicative di epilessia. Tuttavia, è importante notare che un EEG di routine, anche se negativo, non esclude la presenza di epilessia. In alcuni casi, soprattutto quando l'esame clinico o l'EEG non consentono una classificazione univoca, o nell'esordio di crisi focali, l'iter diagnostico può includere una risonanza magnetica (RM) cerebrale per escludere lesioni strutturali.

Valutazione Neuropsicologica: Un Pilastro nella Gestione Pediatrica
Oltre agli esami strumentali come EEG e RM, la valutazione delle funzioni cognitive, attentive, di apprendimento, comportamentali e dello sviluppo è altamente raccomandata, specialmente quando l'epilessia insorge in età evolutiva. Questo approccio integrato è fondamentale poiché alcune forme di epilessia possono avere un impatto significativo sulla memoria, sul linguaggio, sull'attenzione, sul rendimento scolastico e sullo sviluppo psico-motorio. Un profilo neuropsicologico dettagliato consente di elaborare un piano di supporto personalizzato, che può includere strategie educative specifiche, adattamenti scolastici, interventi preventivi e percorsi riabilitativi mirati.
Monitoraggio e Adeguamento Terapeutico
Una volta completate le indagini iniziali, il monitoraggio continuo dell'evoluzione della condizione è di vitale importanza. Questo include la registrazione di eventuali nuove crisi, la valutazione dell'efficacia del trattamento in corso e l'aggiornamento della classificazione dell'epilessia, tenendo conto del tipo di sindrome, dei fattori di rischio e delle risposte terapeutiche.
Intervento in Caso di Crisi: Sicurezza e Calma
Saper come intervenire correttamente durante una crisi epilettica è essenziale. Le raccomandazioni principali includono: mantenere la calma, garantire la sicurezza della persona evitando cadute, non forzare l'apertura della bocca né inserire oggetti al suo interno, e non cercare di trattenere i movimenti involontari. In caso di crisi che durano più di cinque minuti o che si ripetono a breve distanza, è imperativo contattare immediatamente i servizi di emergenza (118).
Vivere una Vita Piena Nonostante l'Epilessia
Con una terapia adeguata, un ambiente informato e un sostegno costante, la maggior parte dei bambini e degli adolescenti affetti da epilessia può condurre una vita piena e soddisfacente. Molti frequentano regolarmente la scuola, praticano sport e costruiscono relazioni sociali significative, proprio come i loro coetanei.
Gestire le crisi epilettiche in classe: la testimonianza di un'insegnante e di una mamma
Disturbi Neuropsichiatrici Associati all'Epilessia in Età Evolutiva
I bambini con epilessia e un certo grado di compromissione neurologica presentano un rischio significativamente aumentato, circa doppio, di sviluppare disturbi neuropsichiatrici aggiuntivi rispetto ai coetanei con crisi parziali semplici e senza altre problematiche neurologiche.
1. ADHD (Disturbo da Deficit di Attenzione e Iperattività)
L'ADHD è il disturbo neuropsichiatrico più comunemente associato all'epilessia. A differenza dell'ADHD classico, la sua prevalenza nei bambini con epilessia non mostra una predominanza di genere e colpisce entrambi i sessi in egual misura. Nelle forme associate all'epilessia, tendono a prevalere i sintomi legati ai disturbi dell'attenzione, con alterazioni nell'attenzione verbale, uditiva e visiva, oltre a difficoltà nella processazione delle informazioni e nella capacità di elaborazione sequenziale.
2. Depressione
La comorbidità tra epilessia e depressione è piuttosto frequente. La questione se le crisi depressive siano autonome o scaturiscano dalle crisi epilettiche rimane un argomento dibattuto. Non sembra esserci una correlazione diretta tra la depressione e l'epoca di insorgenza delle crisi, il loro tipo o le anomalie EEG evidenziate. Al contrario, la frequenza, la durata e la ricorrenza della malattia epilettica sembrano essere fattori più correlati alla comorbidità depressiva. È importante considerare anche che alcuni farmaci antiepilettici possono indurre disturbi depressivi. Il fenomeno della "normalizzazione forzata", una reazione idiosincrasica a specifici antiepilettici, può manifestarsi con disturbi psichiatrici, incluse reazioni depressive. Sintomi come rabbia, calo del rendimento scolastico, iperattività e irrequietezza possono essere presenti sia nella depressione classica che nella comorbidità, unitamente a sintomi somatici quali disturbi del sonno, nausea, dolori addominali e cefalea. Il trattamento prevede un approccio personalizzato che può includere sostegno psicoeducativo, psicoterapia e farmacoterapia, con un attento monitoraggio della terapia antiepilettica.
3. Disturbi d'Ansia
I disturbi d'ansia sono altrettanto frequenti in associazione all'epilessia. Il genere non gioca un ruolo significativo, mentre l'età sì, con l'ansia che si manifesta più frequentemente in età evolutiva. Fattori che possono influenzare questa comorbidità includono le reazioni dei genitori alle crisi epilettiche, che possono generare disagio nei bambini, e l'insuccesso scolastico o le difficoltà di apprendimento, che tendono ad aggravare il quadro ansioso.
4. Autismo
Il ritardo mentale e la presenza di un danno cerebrale diagnosticabile sono i principali fattori di rischio per l'insorgenza di crisi epilettiche nei bambini con disturbo dello spettro autistico. Le crisi epilettiche in questo contesto presentano due picchi di incidenza, uno nell'infanzia e uno nell'adolescenza, e possono essere sia parziali che generalizzate. Il trattamento non differisce da quello dell'epilessia in generale. L'autismo è associato con maggiore frequenza a condizioni come la sclerosi tuberosa e la sindrome di Rett.
5. Psicosi
Le psicosi si associano relativamente raramente all'epilessia in età evolutiva. I disturbi psicotici nell'epilessia possono essere classificati come:
- Ictali o Perictali: Disturbi psicotici che si verificano in concomitanza o in stretta prossimità con la crisi epilettica. Le psicosi perictali sono spesso caratterizzate da alterazioni dello stato di coscienza con ridotta vigilanza o da disturbi dell'umore che compaiono poco dopo la crisi, entro poche ore o il giorno successivo.
- Intercritici: Fenomeni psicotici indipendenti dall'episodio critico. Le psicosi interictali tendono a manifestarsi con una latenza di molti anni dall'esordio dell'epilessia, comparendo solitamente in età adulta.
Epilessie in Età Evolutiva: Una Panoramica Eziologica e Clinica
Le epilessie in età evolutiva si manifestano clinicamente attraverso crisi parossistiche di natura motoria, sensoriale e sensitiva, che possono essere associate o meno a perdita di coscienza. Queste manifestazioni sono riconducibili a una scarica elettrica eccessiva e ipersincrona di un gruppo di neuroni corticali cerebrali. L'epilessia è definita dalla ripetizione di crisi epilettiche spontanee in un individuo. La semeiologia clinica delle crisi è strettamente correlata all'area cerebrale specifica interessata.
La prognosi delle epilessie in età evolutiva è estremamente variabile. Esiste un gruppo considerevole di epilessie benigne che presentano un'ottima prognosi e che, in alcuni casi, richiedono un trattamento farmacologico solo fino alla remissione dei sintomi. Altre forme necessitano di una terapia farmacologica protratta nel tempo, sebbene questa non sia in grado di accelerare una potenziale remissione spontanea, la cui tempistica rimane imprevedibile.
Le attività cliniche delle strutture specializzate comprendono valutazioni in regime di ricovero, ambulatoriale e di Day Hospital, includendo esami clinici, strumentali e di laboratorio. Esistono diverse tipologie di EEG (standard, poligrafico, videoEEG, EEG Holter), eseguibili in varie condizioni (veglia, sonno spontaneo, deprivazione di sonno). La scelta del tipo di EEG e delle condizioni di registrazione è affidata allo specialista, in base al quesito clinico specifico. La collaborazione con professionisti di altre strutture sanitarie, come la S.C. Genetica Medica, è fondamentale per l'individuazione di possibili condizioni genetiche responsabili o associate all'epilessia.
Il Ruolo Cruciale della Valutazione Neuropsicologica
Un completamento essenziale del percorso diagnostico e terapeutico del paziente con epilessia, in particolare in età pediatrica, è la valutazione neuropsicologica. Attraverso la somministrazione di test specifici, tale valutazione permette di caratterizzare e monitorare nel tempo sia lo sviluppo globale del bambino sia eventuali deficit settoriali associati. A tal fine, le strutture si avvalgono dell'esperienza degli ambulatori di Neuropsicologia clinica. In casi selezionati, il percorso di cura può includere la valutazione di opzioni terapeutiche chirurgiche, spesso in collaborazione con centri di eccellenza come l'Ospedale Pediatrico Bambino Gesù di Roma.
Ricerca e Progetti in Corso
Le strutture sanitarie sono attivamente coinvolte nella ricerca. Un esempio è un progetto di ricerca pilota volto a studiare la percezione dei farmaci antiepilettici negli adolescenti, analizzando i fattori che possono influenzare l'aderenza alla terapia.
Epidemiologia e Classificazione delle Crisi
L'epilessia interessa circa l'1% della popolazione generale, con una prevalenza significativamente maggiore nei minori di 18 anni. Il 75% dei casi esordisce prima dei 20 anni, e un terzo prima dei 5 anni, confermando la sua natura tipicamente pediatrica. Si tratta di una patologia cronica, con eziologia variabile, caratterizzata dalla presenza di crisi convulsive o non convulsive. Le crisi possono essere atoniche (senza contrazione muscolare), scosse o tremori.
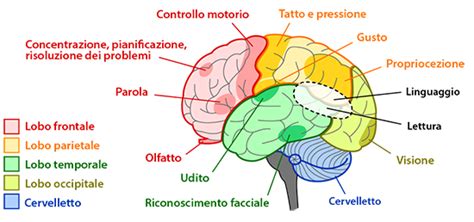
A livello neuronale, le crisi sono sottese da un'anormale scarica elettrica nella corteccia cerebrale. I neuroni, invece di trasmettere normalmente gli impulsi, continuano a scaricare in modo ipersincrono in una specifica area cerebrale. A livello clinico, questa scarica si manifesta come un'espressione della funzione dell'area cerebrale interessata: una scarica nella corteccia motoria può tradursi in movimenti involontari ritmici, mentre una scarica nelle aree sensoriali può causare allucinazioni visive.
Sebbene non sempre sia individuabile una causa specifica scatenante, sono stati identificati diversi fattori precipitanti in soggetti predisposti:
- Cambiamenti di luce: Passaggi da buio a luce o variazioni di luminosità.
- Stanchezza e privazione di sonno: Periodi irregolari di sonno-veglia.
È cruciale inquadrare la crisi distinguendo tra origine primaria e secondaria, e tra crisi focali (che originano da un'area specifica della corteccia e il paziente può rimanere cosciente) e crisi secondariamente generalizzate (che si diffondono ad altre aree corticali, spesso con perdita di coscienza).
Diagnosi Differenziale e Indagini Strumentali
L'anamnesi accurata e l'esame neurologico e psichico sono fondamentali per orientare la diagnosi e, soprattutto, la diagnosi differenziale, per distinguere l'epilessia da altre condizioni che possono mimarla clinicamente, come le crisi da conversione (spesso in pubblico e senza autolesioni). La conferma encefalografica, attraverso l'EEG, è essenziale per identificare alterazioni tipiche delle onde cerebrali. Tuttavia, un EEG normale dopo una crisi non esclude l'epilessia, poiché le alterazioni sono più probabili durante la manifestazione clinica della crisi stessa.
La Tomografia Computerizzata (TC) e la Risonanza Magnetica (RM) sono impiegate per accertare la presenza di alterazioni cerebrali sottostanti (come infezioni, tumori o malformazioni) che potrebbero essere la causa secondaria dell'epilessia. Altre indagini, come quelle sul metabolismo cerebrale, possono essere necessarie.
Distinzione tra Malattia Epilettica ed Encefalopatia Epilettica
È importante distinguere tra "malattia epilettica" e "encefalopatia epilettica". La malattia epilettica è una patologia specifica con eziologia definita, caratterizzata da alterazioni nella conduzione degli impulsi elettrici cerebrali che portano alla produzione di crisi, spesso controllabili con terapia farmacologica. L'encefalopatia epilettica è una condizione più complessa in cui le crisi epilettiche stesse contribuiscono a un progressivo deterioramento delle funzioni cerebrali. Queste forme sono spesso farmacoresistenti e tendono a peggiorare nel tempo.
Eziopatogenesi: Cause Primarie e Secondarie
Per quanto riguarda l'eziopatogenesi, si distinguono:
- Condizioni sintomatiche o secondarie: Crisi epilettiche che sono sintomo di un'alterazione organica cerebrale (tumori, traumi, infezioni, malformazioni). In circa il 50% dei casi, queste forme hanno una prognosi sfavorevole, richiedendo politerapia con potenziali effetti collaterali neuropsicologici significativi, o non rispondono al trattamento, compromettendo l'adattamento sociale.
- Condizioni idiopatiche o primarie: Crisi senza cause organiche apparenti, spesso con una base genetica e alta frequenza di familiarità per epilessia. Queste includono anche forme a eziopatogenesi psicologica. La prognosi è generalmente più positiva, e queste sono le forme più frequenti in età evolutiva.
Correlazione tra Cause di Epilessia, Età di Insorgenza e Prognosi
- Prima infanzia (entro i 3 anni): Le cause più frequenti sono acquisite e secondarie, legate a traumi da parto, malformazioni o altre condizioni che alterano la struttura cerebrale. La prognosi è generalmente peggiore.
- Bambini più grandi (4-5 anni fino all'adolescenza): Predominano le forme idiopatiche, su base genetica, con una prognosi migliore e spesso transitorie.
- Età adulta: Le cause tendono ad essere secondarie, legate a tumori o traumi, con una prognosi tendenzialmente peggiore.
La Clinica delle Crisi: Convulsioni e Non-Convulsioni
Una convulsione è definita come una contrazione muscolare involontaria. Può essere tonica (contrazione sostenuta nel tempo) o clonica (alternanza di contrazione e rilassamento, con scatti o tremori). È fondamentale ricordare che alcune crisi epilettiche sono NON convulsive, manifestandosi ad esempio con atonia (rilassamento muscolare) o assenze.
Le convulsioni non sono esclusive dell'epilessia; possono verificarsi anche in assenza di alterazioni elettriche cerebrali, in seguito a febbre elevata, alterazioni metaboliche (ipoglicemia, ipocalcemia), ipossia o altre condizioni transitorie. In questi casi, non si parla di epilessia, ma di convulsioni non epilettiche.
Comprendere il tipo di crisi è essenziale per localizzare l'area cerebrale interessata e definire la strategia terapeutica più adeguata. Le crisi generalizzate, ad esempio, originano da entrambi gli emisferi cerebrali e possono essere convulsive o non convulsive. Includono le assenze (brevi perdite di coscienza senza altri sintomi associati), le crisi miocloniche (brevi contrazioni di singole fibre muscolari, talvolta non visibili a occhio nudo) e le crisi atoniche (perdita del tono muscolare, simile a uno svenimento). Le crisi generalizzate possono iniziare come crisi focali che poi si diffondono. Le crisi tonico-cloniche, caratterizzate da contrazione e rilassamento alternato della muscolatura, sono le più frequenti e potenzialmente pericolose, soprattutto se prolungate e con compromissione della ventilazione.
tags: #le #epilessie #in #eta #evolutiva #riassunto
