Il disturbo ossessivo-compulsivo (DOC) e il disturbo di panico sono due condizioni psicologiche distinte ma spesso interconnesse, che possono influenzarsi reciprocamente e portare a un circolo vizioso di ansia e paura. Comprendere la natura di questi disturbi, i loro sintomi e le possibili interazioni è fondamentale per un approccio terapeutico efficace. L’Organizzazione Mondiale della Sanità (OMS) definisce il disturbo di panico come un problema significativo, evidenziando la sua incidenza e l'impatto sulla qualità della vita. La ricerca scientifica, come quella condotta da Papantuono, Portelli (2023), Gibson (2021) e Nardone (2005), ha messo in luce come il disturbo di panico progredisca attraverso i tentativi di controllo delle nostre reazioni fisiologiche spontanee, innescate da percezioni di pericolo.
La Natura Traumatica dell'Attacco di Panico
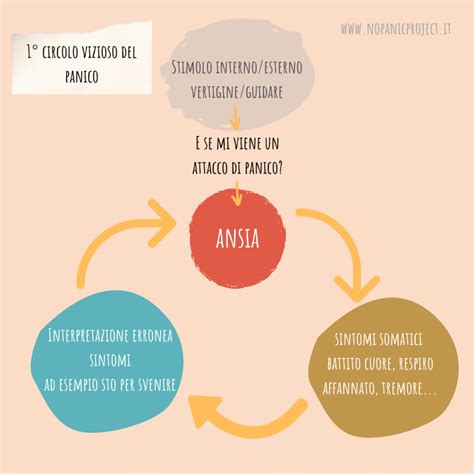
L'attacco di panico è caratterizzato da un'eccitazione psicofisiologica travolgente. Durante un attacco, la persona avverte una sensazione di perdita di controllo, che può manifestarsi con il timore di morire, di impazzire o di compiere azioni di cui poi vergognarsi. È un'esperienza profondamente negativa che genera uno stato di paura angosciante. Paradossalmente, è proprio la paura di sperimentare nuovamente la paura che finisce per scatenare l'attacco di panico che l'individuo sta cercando disperatamente di evitare. Questo processo può portare a una progressiva escalation, con intervalli sempre più brevi tra un attacco e l'altro, creando una sensazione di spirale discendente.
Il controllo eccessivo sulle funzioni corporee, sebbene spesso inteso come un tentativo di prevenire o gestire l'ansia e il panico, può paradossalmente diventare la fonte stessa del problema. Il forte desiderio di imporre un controllo su qualsiasi alterazione fisiologica può esacerbare la paura che il paziente cerca di domare. La persona, come una "bambola rotta con gli occhi rivolti verso l'interno", diventa eccessivamente attenta ai normali segnali corporei, interpretandoli erroneamente come minacce di pericolo imminente. Quanto maggiore è il livello di controllo che si cerca di imporre sulle reazioni corporee, tanto più queste tendono a peggiorare, conducendo al disturbo di panico. In questo scenario, la soluzione adottata dal paziente si trasforma nel suo problema, e il problema diventa il risultato della sua stessa soluzione. La persona si ritrova intrappolata, poiché il controllo fallisce.
Agorafobia e il Doppio Legame della Dipendenza
L'agorafobia, un disturbo d'ansia, si manifesta con la paura di trovarsi in situazioni o luoghi da cui potrebbe essere difficile fuggire o ricevere aiuto in caso di emergenza. Chi ne soffre tende a cercare supporto da altre persone, chiedendo di essere accompagnato in situazioni sociali o durante spostamenti fuori casa. I comportamenti umani sono forme di comunicazione, e il chiedere e ottenere aiuto può creare un "doppio legame", come descritto da Watzlawick et al. (1967). Accompagnando una persona con agorafobia, si conferma apparentemente la sua sicurezza attraverso il supporto, ma al contempo si rinforza la sua percezione di incapacità, poiché la dipendenza da altri diventa costante.
Altre persone vivono uno stato di angoscia profonda, con il terrore di essere colte all'improvviso da qualcosa di pericoloso, completamente al di fuori del loro controllo. La persona angosciata vive nell'ansia di un pericolo imminente, mantenendosi costantemente in uno stato di allerta. Questo disturbo, se trattato efficacemente, tende a risolversi in un breve arco di tempo, generalmente entro 7-10 sedute.
È importante sottolineare che non tutti coloro che sperimentano attacchi di panico soffrono necessariamente di disturbo di panico. Spesso il panico viene erroneamente diagnosticato come disturbo d'ansia generalizzato, ma in realtà, in quest'ultimo, non si verifica la totale perdita di controllo tipica del disturbo da attacchi di panico. Il panico è caratterizzato da una forma estrema di eccitazione, che blocca la persona nell'angoscia. Alcuni lo descrivono come "camminare su un campo minato, ad ogni passo ho paura di saltare in aria, perché il pericolo può arrivare da un momento all'altro". La vita diviene invalidante e la patologia logora fino al punto da richiedere un aiuto professionale.
Il Circolo Vizioso: Evitamento e Ossessione
Cercando disperatamente di evitare il panico, si diventa paradossalmente meno capaci di affrontarlo. Il "mostro" prende il sopravvento, dominando pensieri e comportamenti. L'evitamento aumenta la paura delle situazioni evitate e genera un senso di incapacità che mina profondamente l'autostima. Cercare aiuto e protezione, organizzarsi preventivamente per affrontare una situazione ritenuta pericolosa, farsi sostituire o delegare le proprie paure ad altri, o semplicemente evitare, sono tutte modalità che offrono una temporanea sensazione di sicurezza. Tuttavia, queste strategie portano a una perdita quasi totale della capacità di affrontare autonomamente le situazioni di panico, generano dipendenza e un senso di impotenza, alimentando ulteriormente la percezione della paura e il sentimento di incapacità. Il costante tentativo di controllare le reazioni fisiologiche provocate dalla paura, in modo perentorio, porta a una perdita totale di controllo, incidendo negativamente sulle risposte naturali del corpo. Per risolvere questo tipo di difficoltà, il clinico agisce sul comportamento di evitamento, impiegando una serie di interventi mirati a reindirizzare l'attenzione cosciente della persona durante le situazioni temute, incoraggiando misure di "contro-evitamento".
Il Cuore del Legame: Ansia e Pensieri Ossessivi
Il cuore del legame tra ansia e pensieri ossessivi risiede in un circolo vizioso che inizia con l'insorgere di pensieri intrusivi. Le persone che sperimentano ossessioni spesso cercano di controllare questi pensieri o l'ambiente circostante come meccanismo per ridurre l'ansia. La ricerca scientifica ha dimostrato che a livello cerebrale, di fronte a un evento o a un periodo percepito come particolarmente difficoltoso, si attivano rapidamente i circuiti neurali deputati alla risposta di "attacco o fuga". Questo processo, innescato da un'area cerebrale ancestrale fondamentale per la sopravvivenza, si è conservato immutato nel tempo e può essere attivato anche in assenza di pericoli concreti. Questo predispone il corpo a reagire prontamente a un pericolo (reale o presunto), aumentando il ritmo respiratorio e cardiaco nel tentativo di preparare l'organismo all'azione.
L'individuo tende quindi a sviluppare una tendenza a controllare ossessivamente il proprio corpo, interpretando ogni lieve cambiamento fisiologico come un segnale premonitore di un attacco imminente. La paura di rivivere sensazioni fisiche spiacevoli peggiora ulteriormente l'ansia preesistente, dando origine a un circolo vizioso che si traduce in un vero e proprio disturbo da attacchi di panico. L'ossessione nel prevedere scenari catastrofici è proprio una manifestazione di questa "paura della paura". Questo circolo vizioso ha origine dai pensieri e dalle emozioni negative e irrazionali ("oggi mi verranno tantissimi attacchi, oggi perderò il controllo") e si manifesta in comportamenti disfunzionali, come l'ossessione di volerli controllare tramite il pensiero.
Vincere ansia e attacchi di panico
Il Disturbo Ossessivo-Compulsivo: Sintomi e Manifestazioni
Il Disturbo Ossessivo-Compulsivo (DOC) è una condizione psicopatologica caratterizzata dalla presenza persistente e intrusiva di pensieri, immagini o impulsi ricorrenti, percepiti dal soggetto come indesiderati e/o involontari (ossessioni), che generano un marcato disagio individuale. Le ossessioni sono spesso intrusive, fastidiose e percepite come scollegate dalla realtà.
In risposta a queste ossessioni, le persone con DOC possono sviluppare compulsioni, ovvero comportamenti ripetitivi o atti mentali messi in atto per ridurre il disagio innescato dalle ossessioni o per prevenire un evento temuto. Tuttavia, queste compulsioni spesso non sono realisticamente collegate all'evento temuto, o sono chiaramente eccessive.
Esistono svariate manifestazioni del DOC, tanto che in ambito clinico si parla spesso di "disturbi" ossessivo-compulsivi. Tra le tipologie più comuni figurano:
- Disturbo ossessivo-compulsivo di lavaggio e pulizia: Caratterizzato dal timore dello sporco (rupofobia), della contaminazione o dalla paura delle malattie. I rituali, come lavarsi ripetutamente le mani, servono a escludere ogni possibilità di contaminazione.
- Disturbo ossessivo-compulsivo di controllo: Presenta una mania del controllo, causata dalla paura di essere responsabili di eventi terribili o di poter far del male a sé stessi o ad altri.
- Disturbo ossessivo-compulsivo di ripetizione e conteggio: Si manifesta con il conteggio o la ripetizione di azioni precise, allo scopo di evitare che si avveri un pensiero temuto. Questo è spesso legato al "pensiero magico".
- Disturbo ossessivo-compulsivo di ordine e simmetria: Caratterizzato da pensieri, impulsi o immagini mentali che riguardano il posizionamento di oggetti secondo un ordine preciso o il compimento di azioni in modo "perfetto". L'asimmetria o il disordine generano profondo disagio.
- Disturbo ossessivo-compulsivo di accumulo/accaparramento: Le ossessioni riguardano la paura di buttare via oggetti, anche se inutili, il disagio provocato dagli spazi vuoti e il bisogno di riempirli. Le compulsioni includono l'acquisto di più pezzi dello stesso oggetto o il conservare oggetti senza utilizzarli.
- Disturbo ossessivo-compulsivo con ossessioni pure: In questo caso, sono presenti pensieri ossessivi, immagini o idee di comportamenti indesiderati riguardanti la superstizione, la conta, la religione (paura di non rispettare i precetti religiosi), la moralità (paura di essere un pedofilo), ossessioni riferite al corpo (controlli eccessivi di parti del proprio corpo), o il dubbio di non amare il proprio partner (DOC da relazione).
Cause e Fattori di Rischio del DOC
L'eziologia del DOC è complessa e multifattoriale, derivando da un intreccio di cause biologiche, genetiche e ambientali. Non è ancora possibile individuare cause definitive, ma si parla di "fattori di rischio".
- Fattori Genetici: Avere genitori o altri membri della famiglia affetti da DOC aumenta il rischio di svilupparlo. Studi indicano che alcune varianti genetiche, in particolare quelle che influenzano i neurotrasmettitori, possono aumentare la predisposizione al disturbo. Tuttavia, la genetica non è l'unico fattore determinante.
- Fattori Neurobiologici: Le moderne tecniche di neuroimaging hanno rivelato un'attivazione accentuata di alcune aree cerebrali specifiche (come l'insula e la corteccia orbitofrontale e prefrontale), coinvolte nella regolazione dei pensieri e dei comportamenti, nei soggetti con DOC. Il circuito cortico-striato-talamo-corticale (CSTC), essenziale per il controllo dei comportamenti, sembra essere alterato. Si ipotizzano squilibri nei livelli di neurotrasmettitori, in particolare la serotonina, ma anche il glutammato e la dopamina potrebbero giocare un ruolo.
- Fattori Cognitivi: Un deficit delle funzioni cognitive e della memoria può contribuire al DOC. La persona può avere poca fiducia nelle informazioni sensoriali e un eccesso di fiducia nelle proprie interpretazioni o immaginazioni. Interpretazioni errate comuni includono la fusione pensiero-azione ("se penso a qualcosa di negativo, accadrà"), un eccessivo senso di responsabilità, la sovrastima della minaccia e l'intolleranza alla minima incertezza.
- Fattori Ambientali ed Esperienze di Vita: Eventi e esperienze della vita possono catalizzare l'esordio del DOC o esacerbare i sintomi esistenti. Studi indicano che eventi stressanti significativi, tra il 25% e il 67% dei pazienti con DOC, sono correlati all'insorgenza del disturbo. Relazioni familiari caratterizzate da un clima emotivo rigido, ambivalente o poco chiaro, con genitori ipercritici o emotivamente distanti, possono contribuire alla vulnerabilità al senso di colpa.
Comorbidità e Impatto sulla Qualità della Vita
Il DOC raramente si presenta in forma isolata. Oltre il 75% delle persone con DOC può presentare almeno un altro disturbo psichiatrico nel corso della vita. Le comorbidità più frequenti includono:
- Disturbi d'ansia: Come il disturbo d'ansia generalizzato o il disturbo di panico, che possono coesistere e amplificare il disagio.
- Disturbi depressivi: La depressione maggiore si riscontra in circa il 50-60% dei casi, spesso come conseguenza della sofferenza cronica legata al DOC.
- Disturbi di personalità: In particolare il disturbo ossessivo-compulsivo di personalità, ma anche altri disturbi del cluster C.
- Disturbi da tic: Come la sindrome di Tourette, presente soprattutto nei casi ad esordio infantile.
La presenza di comorbidità può rendere il quadro clinico più complesso e influenzare la scelta e l'efficacia dei trattamenti. Il DOC può aumentare il rischio di comportamenti autolesivi e suicidari, con un impatto profondo sulla qualità della vita, limitando le attività quotidiane, favorendo l'isolamento sociale e causando difficoltà economiche.
Trattamento e Strategie di Gestione
È importante sottolineare che il DOC non è un disturbo che si può curare da soli. Sebbene non sia diffuso come il disturbo di panico o la depressione, è una delle principali cause di disabilità tra tutte le condizioni psichiatriche. Il trattamento di elezione raccomandato dalle linee guida internazionali è la terapia cognitivo-comportamentale (TCC), che offre numerosi strumenti al paziente. Tecniche come l'Esposizione con Prevenzione della Risposta (EPR) sono particolarmente efficaci.
La farmacoterapia, gestita dallo psichiatra, può essere un valido supporto, spesso associata alla psicoterapia. La terapia strategica, che mira a dissolvere il problema in modo rapido, e la psicoterapia analitica, più profonda ma più lunga, sono altre opzioni terapeutiche.
Per quanto riguarda il disturbo di panico, un approccio terapeutico efficace si concentra sull'agire sul comportamento di evitamento e sull'insegnare strategie per gestire l'ansia e le reazioni fisiologiche. Tecniche di respirazione diaframmatica, consapevolezza del corpo e tecniche di rilassamento possono essere molto utili. È fondamentale indagare il periodo di vita attuale, identificare eventuali trigger che hanno causato gli attacchi d'ansia e fornire strategie per imparare a gestirli il prima possibile.
La gestione dell'ansia e degli attacchi di panico richiede un approccio olistico che includa uno stile di vita sano, con una dieta equilibrata, esercizio fisico regolare, sonno sufficiente e la riduzione del consumo di sostanze stimolanti come la caffeina.
In sintesi, il legame tra Disturbo Ossessivo-Compulsivo e Disturbo di Panico è complesso e spesso si autoalimenta. Riconoscere i sintomi, comprendere i meccanismi sottostanti e intraprendere un percorso di supporto professionale sono passi cruciali verso il recupero e una migliore qualità della vita.
tags: #disturbo #ossessivo #compulsivo #puo #trasformarsi #in
