L'attenzione dei professionisti della salute mentale, degli educatori e dei genitori è sempre più focalizzata sulla complessa interazione tra Disturbo da Deficit di Attenzione e Iperattività (ADHD), difficoltà scolastiche e disturbi emotivi nei bambini e negli adolescenti. L'ADHD, caratterizzato da disattenzione, iperattività e impulsività, non è solo una sfida comportamentale, ma un disturbo del neurosviluppo che può avere ripercussioni significative sul percorso accademico e sul benessere emotivo dei giovani. La comprensione approfondita di queste interconnessioni è fondamentale per sviluppare strategie di intervento efficaci e personalizzate.
La Scuola come Scenario Critico per i Bambini con ADHD
L'ingresso nel sistema scolastico rappresenta un ostacolo cruciale per i bambini con ADHD. Le richieste di stare fermi, mantenere la concentrazione per periodi prolungati (spesso superiori ai 45 minuti) e controllare il proprio comportamento mettono a dura prova le capacità di questi giovani pazienti. Non riescono ad aspettare con sufficiente pazienza o a mantenere l'attenzione necessaria per seguire le lezioni in modo continuativo. Di conseguenza, la presentazione del disturbo avviene di solito nel corso dei primi anni scolastici, spesso subito dopo l'inizio della scuola primaria.
Rispetto alla scuola materna, la scuola impone requisiti notevolmente più elevati in termini di concentrazione, attenzione e adattamento comportamentale a una situazione strutturata di classe. Questo adattamento è intrinsecamente più difficile per i bambini con ADHD, il che porta a una maggiore probabilità di manifestare comportamenti dirompenti in classe e a sperimentare problemi di apprendimento e rendimento scolastico. L'incapacità di realizzare il proprio potenziale intellettuale, unita alla costante frustrazione, può innescare un circolo vizioso di delusione e scarso rendimento, non spiegabile unicamente dalle loro capacità cognitive.

Come ulteriore conseguenza, i bambini con ADHD possono ottenere risultati scolastici sempre più scarsi, che non riflettono le loro reali capacità intellettive. Questo insuccesso scolastico cronico può, in ultima analisi, condurre a disturbi dello sviluppo emotivo, come ansia e depressione, e a disturbi dello sviluppo sociale, che si manifestano in difficoltà nelle interazioni e nei comportamenti sociali. L'integrazione sociale nell'ambiente scolastico e, in particolare, all'interno della classe, può diventare un compito arduo per molti di questi bambini. Questa difficoltà risponde parzialmente alla domanda sul perché un numero maggiore di bambini in una classe venga spesso etichettato come "problematico" e raccomandato per una valutazione dell'ADHD rispetto a quanto ci si aspetterebbe in base ai dati epidemiologici.
Prevalenza e Comorbilità dell'ADHD
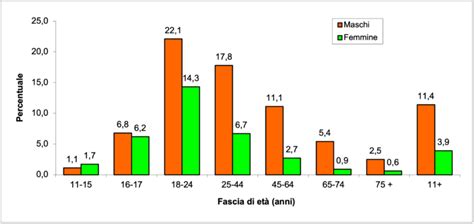
Gli studi epidemiologici a livello mondiale indicano costantemente che l'ADHD è tra i disturbi con la più alta prevalenza nell'infanzia e nell'adolescenza, con dati che si attestano nell'intervallo del 3,4-7,2% [1,4,5]. Non si riscontrano differenze statisticamente significative tra il Nord America e l'Europa, mentre solo il Regno Unito presenta tassi di prevalenza comparativamente più bassi.
Una sfida significativa nella valutazione dei bambini con sospetto ADHD consiste nel determinare se le difficoltà scolastiche e i problemi comportamentali siano una conseguenza diretta dell'ADHD o se siano riconducibili ad altri problemi psicologici e sociali. È fondamentale sottolineare che l'ADHD si presenta quasi sempre con uno o più disturbi in comorbilità. Infatti, circa il 70-90% dei bambini con ADHD ha una condizione coesistente che richiede una diagnosi specifica. Molto frequentemente, in oltre il 50% dei casi, viene diagnosticato un disturbo del comportamento sociale, classificato come disturbo ipercinetico del comportamento sociale (F90.1). Anche i disturbi ansiosi e depressivi sono comuni, così come le disfunzioni tic ed escretorie.
Le linee guida per la diagnosi e la terapia dell'ADHD, come quelle della Società Tedesca di Psichiatria Infantile e Adolescenziale (DGKJP), raccomandano unanimemente un approccio diagnostico completo. Questo include un'anamnesi medica dettagliata (che copra i sintomi attuali e la storia clinica), un esame del bambino, l'utilizzo di questionari di autovalutazione e altre valutazioni, nonché procedure psicologiche di prova [6]. Laddove possibile, i moduli di valutazione esterna dovrebbero essere compilati anche dagli insegnanti di classe. Un controllo delle prestazioni cognitive, ad esempio tramite il Wechsler Intelligence Test for Children (WISC), può non solo rivelare un possibile superamento scolastico (dovuto a un modulo scolastico inadeguato o a un approccio individuale non idoneo), ma anche fornire informazioni preziose per confermare la diagnosi e per un'ulteriore consulenza attraverso un'interpretazione dettagliata delle prestazioni a livello di test individuali. È cruciale ribadire che i disturbi in comorbilità nell'ADHD rappresentano la regola piuttosto che l'eccezione.
Il Trattamento Multimodale: Un Approccio Integrato
Il trattamento dell'ADHD dovrebbe, ove possibile, adottare un approccio multimodale [6,8]. Oltre alla terapia farmacologica e agli approcci sistemici (come la formazione dei genitori e gli interventi scolastici), per i quali esistono solide prove di efficacia, è disponibile una pletora di terapie non farmacologiche la cui efficacia non è ancora stata sufficientemente dimostrata [6,8,9].

I bambini e gli adolescenti con ADHD devono poter sperimentare all'interno del contesto scolastico che non sono "stupidi", "smemorati" o "cattivi", ma che sono supportati da tutte le persone coinvolte nel loro sistema educativo nell'apprendimento di strategie per affrontare con successo il loro disturbo dell'attenzione e del controllo degli impulsi. Affinché questo successo sia possibile, i bambini dipendono da un orientamento uniforme e coerente nel contesto familiare e scolastico. Il "centro di controllo" di qualsiasi concetto terapeutico nell'ambito dell'approccio multimodale dovrebbe essere il medico che segue il bambino a lungo termine. La collaborazione trasparente e continua con i genitori e gli insegnanti è un elemento essenziale per il successo della terapia, soprattutto quando si tratta di problemi comportamentali ipercinetici e/o oppositivi pronunciati.
Educazione e Consulenza: Le Fondamenta dell'Intervento
La base di qualsiasi intervento dovrebbe essere un'educazione e una consulenza completa rivolta sia al bambino che alla sua famiglia e agli insegnanti. È fondamentale fornire informazioni chiare e accurate sull'ADHD, sfatando miti e misconceptions comuni.
Obiettivi Raggiungibili: Incoraggiare il Successo
I bambini con ADHD vengono spesso criticati per il loro "comportamento scorretto", il che può portarli a una reazione difensiva, e a loro volta i genitori o gli insegnanti possono reagire con rabbia, innescando una spirale negativa. Per interrompere questo ciclo, è importante valutare realisticamente le capacità e le risorse dei bambini quando si concordano gli obiettivi, fissando traguardi raggiungibili. Questo approccio incrementa la motivazione e rafforza l'autostima.
Riconoscimento e Apprezzamento: Costruire Autostima
Tutti i bambini possono imparare ad accettarsi e a trattare gli altri in modo appropriato e solidale. Questo processo richiede trasparenza, conoscenza del background individuale e la volontà di riconoscere e apprezzare i progressi e gli sforzi.
Ridurre il Potenziale di Disturbo: Creare un Ambiente Favorevole
I bambini con ADHD possono porre richieste speciali ai loro insegnanti e compagni di classe, ma non necessitano di un ruolo speciale o di essere messi in evidenza in modo negativo. La gestione del comportamento e dell'ambiente è cruciale.
Struttura: Organizzazione per il Successo
Le lezioni, l'aula e i materiali di lavoro per i bambini con ADHD devono essere strutturati in modo particolare. Il posto a sedere dovrebbe essere in prima fila o in un angolo tranquillo, lontano da distrazioni come finestre o aree di passaggio. Si devono evitare frequenti cambi di posto. È utile che gli insegnanti mantengano un contatto visivo intenso, guardino il bambino di fronte a sé e si assicurino di rivolgersi a lui in modo personale e diretto. Questo comunica al bambino la sensazione di essere notato e considerato. I bambini con ADHD sono spesso molto sensibili all'apprezzamento e alla qualità della relazione con l'adulto; pertanto, hanno bisogno di sentire in modo autentico che l'insegnante non è indifferente alle loro particolarità, ma li accetta per quello che sono.
ADHD: cosa fare e non fare in classe | Consigli pratici di Donatella Arcangeli
Lodare i Comportamenti Positivi: Rinforzare il Successo
Gli esercizi di scrittura dovrebbero essere ridotti, e i modi alternativi di apprendimento ampliati. La calligrafia dei bambini con ADHD non dovrebbe mai essere confrontata con quella dei bambini normodotati o valutata con deduzioni di voto, poiché il lavoro punitivo è controproducente e aumenta la stigmatizzazione.
Educazione Fisica: Compiti Motori Significativi
Nell'educazione fisica, è importante assegnare compiti motori significativi. Quanto più è consentito solo il "passatempo", tanto più il bambino con ADHD può sentirsi escluso e aumentare il suo livello di eccitazione, con conseguente potenziale di disattenzione e irrequietezza.
ADHD e Disturbi Specifici dell'Apprendimento (DSA): Un Legame Frequente
I Disturbi da Deficit di Attenzione e Iperattività (ADHD) e i Disturbi Specifici dell'Apprendimento (DSA) rappresentano due tra i disturbi del neurosviluppo più studiati in ambito clinico. La loro frequente comorbilità rende complesso il percorso diagnostico e l'intervento terapeutico, poiché le manifestazioni sintomatiche possono sovrapporsi, generando profili clinici eterogenei.
Secondo Claudio Vio, esperto di neuropsicologia dell'apprendimento, la comprensione delle traiettorie evolutive dell'ADHD e dei DSA è fondamentale per definire strategie di intervento efficaci che accompagnino il soggetto durante tutte le fasi dello sviluppo. L'ADHD è spesso caratterizzata da una compromissione delle funzioni esecutive e della regolazione attentiva, mentre i DSA presentano difficoltà specifiche nelle abilità degli apprendimenti. Tuttavia, la comorbilità tra questi due disturbi non è casuale, ma dipende da fattori neurobiologici e cognitivi condivisi.

ADHD secondo il DSM-5: Caratteristiche e Sottotipi
L'ADHD (Attention-Deficit/Hyperactivity Disorder) è un disturbo del neurosviluppo caratterizzato da deficit nell'attenzione sostenuta, nell'inibizione della risposta e nella regolazione emotiva. La prevalenza stimata è di circa il 5-7% della popolazione infantile e il 2-4% della popolazione adulta. Le origini neurobiologiche sono correlate a una riduzione del volume nella corteccia prefrontale e a disfunzioni nei circuiti dopaminergici e noradrenergici. L'impatto funzionale si manifesta con difficoltà nel mantenimento dell'attenzione, impulsività, iperattività motoria e compromissione nella regolazione affettiva.
Secondo il DSM-5, esistono tre sottotipi di ADHD:
- Tipo Inattentivo: predominano difficoltà di concentrazione e disorganizzazione.
- Tipo Iperattivo-Impulsivo: prevalenza di impulsività e irrequietezza motoria.
- Tipo Combinato: presenza di entrambi i profili.
DSA: Caratteristiche Diagnostiche e Sottotipi
I Disturbi Specifici dell'Apprendimento (DSA) sono disturbi del neurosviluppo che compromettono le abilità accademiche, pur in presenza di un'intelligenza normale o superiore alla norma. Colpiscono circa il 3-10% della popolazione scolastica e sono legati a disfunzioni nelle reti neurali della lettura, scrittura e calcolo. L'impatto funzionale si manifesta con difficoltà persistenti nell'automatizzazione delle competenze scolastiche.
Secondo il DSM-5, i principali sottotipi di DSA sono:
- Dislessia: difficoltà nella decodifica e nella velocità di lettura.
- Disortografia: errori frequenti nella scrittura ortografica.
- Disgrafia: compromissione nella qualità del tratto grafico e nella motricità fine.
- Discalculia: difficoltà nell'elaborazione numerica e nel ragionamento matematico.
Differenze Chiave tra ADHD e DSA
| Caratteristica | ADHD | DSA |
|---|---|---|
| Deficit principale | Controllo attentivo e autoregolazione | Elaborazione delle informazioni accademiche |
| Coinvolgimento funzioni esecutive | Alto | Medio-basso |
| Persistenza in età adulta | Elevata | Variabile |
| Trattamento principale | Neuropsicologico, farmacologico, psicoeducativo | Didattico-specialistico, compensativo |
Comorbilità tra ADHD e DSA: Aspetti Neuropsicologici
La comorbilità tra ADHD e DSA è documentata da numerosi studi, con una stima tra il 30% e il 50% dei casi. I meccanismi neuropsicologici condivisi includono deficit nelle funzioni esecutive (memoria di lavoro, pianificazione, flessibilità cognitiva), alterazioni cerebrali comuni (ridotta connettività nella corteccia prefrontale e nei gangli della base) e difficoltà nell'autoregolazione emotiva e motivazionale, con un aumentato rischio di ansia e bassa tolleranza alla frustrazione.
Una diagnosi accurata è fondamentale per distinguere tra ADHD, DSA e la loro comorbilità.
Diagnosi Differenziale e Valutazione
La diagnosi di ADHD si basa sull'osservazione di un numero, frequenza e gravità di segni specifici, presenti in almeno due ambienti separati (tipicamente casa e scuola) e persistenti per almeno 6 mesi. Non esiste un esame di laboratorio specifico per l'ADHD; la diagnosi si avvale di questionari compilati da genitori e insegnanti, osservazioni cliniche e test psicologici.
Poiché i disturbi dell'apprendimento sono comuni, molti bambini vengono sottoposti a test psicologici per valutare la presenza di ADHD e individuare specifici disturbi dell'apprendimento. Vengono inoltre eseguiti un esame obiettivo e talvolta analisi del sangue per escludere altre patologie.
I test neuropsicologici sono strumenti essenziali per differenziare ADHD e DSA e per valutare l'impatto funzionale delle difficoltà del paziente. Le aree più frequentemente esaminate includono:
- Memoria di lavoro: deficit tipico nell'ADHD e nella memoria fonologica nei DSA.
- Attenzione sostenuta e selettiva: compromissioni marcate nell'ADHD, difficoltà più specifiche nei DSA durante attività che richiedono sforzi di decodifica.
- Funzioni esecutive: deficit soprattutto nell'ADHD, mentre nei DSA emergono nelle attività accademiche specifiche.
- Velocità di elaborazione: cruciale per la distinzione; nei DSA legata a deficit specifici, nell'ADHD può derivare da difficoltà di autoregolazione.
- Competenze di lettura, scrittura e calcolo: test per identificare dislessia, disortografia e discalculia.
Tra gli strumenti diagnostici più utilizzati figurano il WISC-V, la Batteria Italiana ADHD (BIA), il DDE-2, la Torre di Londra e il Test di Stroop.
È essenziale distinguere l'ADHD e i DSA da altri disturbi cognitivi e psicologici che possono presentare sintomi simili, come il Disturbo Oppositivo Provocatorio (DOP), il Disturbo del Linguaggio, il Disturbo dello Spettro Autistico (ASD), la Disabilità Intellettiva, la Plusdotazione, il Disturbo di Disregolazione dell'Umore Dirompente (DMDD), i Disturbi del comportamento dirompente, del controllo degli impulsi e della condotta, e i Disturbi d'ansia.

Interventi Terapeutici e Supporto Scolastico
Il trattamento dell'ADHD varia in base all'età del bambino. Nei bambini in età prescolare, il trattamento iniziale prevede la terapia comportamentale, con la possibilità di considerare i farmaci se gli interventi comportamentali sono inadeguati o i sintomi sono moderati-gravi. Nei bambini in età scolare, il trattamento iniziale prevede una combinazione di terapia comportamentale e farmaci.
Terapia Farmacologica
I farmaci psicostimolanti, come il metilfenidato e le anfetamine, sono il trattamento farmacologico più efficace. Sono disponibili anche preparati a rilascio prolungato. Gli effetti collaterali più comuni includono disturbi del sonno, soppressione dell'appetito, cefalee e mal di stomaco. La maggior parte degli effetti collaterali scompare con l'interruzione del farmaco. È importante monitorare peso e altezza durante l'assunzione prolungata. Altri farmaci non stimolanti, come l'Atomoxetina, possono essere utilizzati, così come farmaci per l'ipertensione (clonidina, guanfacina), antidepressivi e ansiolitici, talvolta in combinazione.
Gestione Comportamentale e Supporto Educativo
La gestione comportamentale, che include strutture, routine, piani di intervento scolastico e tecniche genitoriali modificate, è cruciale. I bambini che non manifestano significative difficoltà comportamentali possono beneficiare del solo trattamento farmacologico, ma adattamenti come coadiuvanti per le abilità organizzative sono spesso necessari. La terapia comportamentale condotta da uno psicologo infantile è talvolta associata al trattamento farmacologico.
Il sistema scolastico gioca un ruolo fondamentale nel supportare gli studenti con ADHD. L'Individuals with Disabilities Education Act (IDEA) negli Stati Uniti, ad esempio, sancisce che le scuole pubbliche debbano fornire un'istruzione gratuita e adeguata. L'ambiente scolastico deve essere il meno restrittivo e il più inclusivo possibile, garantendo pari accesso alle risorse.
L'Importanza dell'Alleanza Scuola-Famiglia-Specialisti
Uno degli errori più frequenti nella gestione dell'ADHD è la mancanza di coordinamento tra scuola, famiglia e operatori sanitari. Quando il disturbo non viene riconosciuto o è gestito in modo frammentato, il bambino o ragazzo si trova a dover navigare tra messaggi incoerenti e aspettative confuse. Se la famiglia è lasciata sola o viene colpevolizzata, se gli insegnanti non ricevono supporto formativo, e se non esiste una figura di riferimento che coordini gli interventi, lo studente finisce per portare da solo il peso delle sue difficoltà.
La collaborazione trasparente e continua tra tutte le parti coinvolte è un elemento essenziale per il successo terapeutico. Educazione, consulenza, definizione di obiettivi raggiungibili, riconoscimento e apprezzamento, creazione di strutture adeguate e rinforzo dei comportamenti positivi sono strategie fondamentali.

Conclusione Provvisoria
L'ADHD, le difficoltà scolastiche e i disturbi emotivi sono strettamente interconnessi e richiedono un approccio multimodale e integrato. La comprensione delle specifiche esigenze di ogni bambino, unita a una solida alleanza tra famiglia, scuola e professionisti sanitari, è la chiave per garantire che ogni studente possa raggiungere il proprio pieno potenziale, sia sul piano accademico che su quello emotivo e sociale.
tags: #deficit #cognitivi #difficolta #scolastiche #e #disturbi
