Gli effetti indesiderati dei farmaci comunemente impiegati in psichiatria, come antidepressivi, ansiolitici, antimaniacali e stabilizzatori del tono dell'umore, a carico dell'occhio e della funzione visiva sono stati spesso trascurati e sono largamente ignorati. Nel presente lavoro vengono presi in esame i principali dati della letteratura sull'argomento nell'intento di richiamare l'attenzione dei clinici sulla necessità di una più ampia e approfondita conoscenza di tali manifestazioni, indispensabile ai fini di un corretto e razionale impiego di farmaci di diffuso e, in genere, protratto utilizzo clinico. L'accento viene posto in particolare su alcune poco note e non sempre rare complicanze di comuni manifestazioni, quali la midriasi e la cicloplegia indotte dagli antidepressivi triciclici, che possono precipitare l'insorgenza di glaucoma acuto ed esporre al rischio di danni oculari irreversibili e gravi, fino alla cecità. Si analizzano inoltre gli svariati effetti indesiderati dei sali di litio, spesso indicativi di uno stato di neurotossicità provocata da tali sostanze, quelli della carbamazepina e, soprattutto, quelli indotti dal topiramato, anticonvulsivante di crescente impiego in ambito psichiatrico per la sua efficacia terapeutica nel trattamento del disturbo bipolare e per la sua capacità di provocare una riduzione del peso corporeo. Un aspetto di particolare interesse, e che richiede un'attenzione specifica, riguarda l'uso di benzodiazepine e il loro potenziale legame con la fissità dello sguardo e altre alterazioni visive.
La Deviazione dello Sguardo Verso l'Alto e le Crisi Oculogire
La deviazione dello sguardo verso l'alto è un segno clinico neurologico caratterizzato dallo spostamento involontario, persistente o parossistico, di entrambi gli occhi verso l'alto. In ambito clinico, questa manifestazione è spesso associata alle cosiddette "crisi oculogire", che sono episodi distonici acuti in cui i muscoli extraoculari subiscono una contrazione tonica. Sebbene la deviazione verso l'alto sia la forma più comune, lo sguardo può occasionalmente deviare lateralmente o verso il basso.
Dal punto di vista fisiopatologico, la deviazione dello sguardo verso l'alto riflette un'alterazione nei circuiti che controllano i movimenti oculari verticali, situati principalmente nel mesencefalo. Il controllo della verticalità dello sguardo coinvolge strutture complesse come il nucleo interstiziale di Cajal e il nucleo rostrale interstiziale del fascicolo longitudinale mediale (riMLF).
Le cause di queste alterazioni possono essere molteplici:
- Reazioni Avverse a Farmaci (Droghe-indotte): Questa è la causa più frequente, specialmente nelle crisi oculogire acute. I farmaci più comunemente implicati sono gli antagonisti dei recettori della dopamina, come i neurolettici (antipsicotici) utilizzati per la schizofrenia o i farmaci antiemetici (contro il vomito) come la metoclopramide.
- Lesioni Strutturali del Tronco Encefalico: Tumori, infarti cerebrali, emorragie o placche di sclerosi multipla che colpiscono il mesencefalo dorsale possono interrompere le vie nervose del controllo oculare.
Il sintomo cardine è, ovviamente, la deviazione forzata degli occhi verso l'alto. Sintomi motori associati possono includere il retrocollo, ovvero un'estensione forzata e dolorosa del collo all'indietro. Dal punto di vista psichiatrico e cognitivo, molti pazienti riferiscono un intenso stato di ansia, agitazione psicomotoria, paura imminente o pensieri ossessivi durante la crisi.
Il processo diagnostico inizia con un'accurata anamnesi medica e un esame obiettivo neurologico, che include la valutazione dei riflessi, della forza muscolare e, soprattutto, dei movimenti oculari (inseguimento lento, saccadi, riflesso vestibolo-oculare). La gestione delle crisi acute di origine farmacologica prevede la somministrazione di farmaci anticolinergici per via endovenosa o intramuscolare, come il biperidene o la prociiclidina, che portano a una risoluzione dei sintomi in pochi minuti. Nel caso di cause sottostanti come un tumore, possono essere necessari interventi chirurgici o radioterapia. Nelle forme indotte da farmaci, la prognosi è generalmente eccellente.
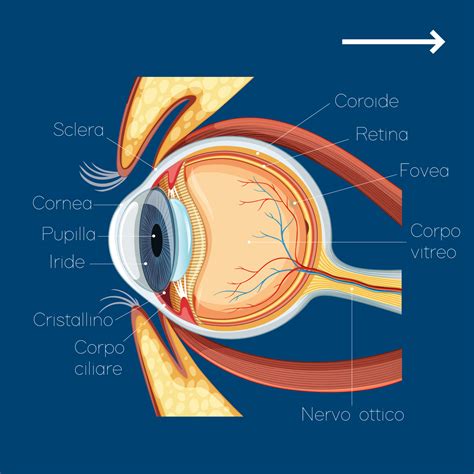
Benzodiazepine e Glaucoma Acuto ad Angolo Chiuso
La SIF (Società Italiana di Farmacologia) ha evidenziato come alcuni farmaci psicotropi, tra cui gli antidepressivi triciclici tradizionali e i nuovi inibitori selettivi del reuptake della serotonina (SSRI), siano associati alla comparsa di glaucoma acuto ad angolo chiuso (AACG). L'AACG è causato da una rapida compromissione del deflusso dell'umor acqueo dovuta alla chiusura dell'angolo iridocorneale. Si tratta di una condizione di emergenza che si manifesta con forte dolore agli occhi, mal di testa e disturbi visivi dovuti a un improvviso aumento della pressione intraoculare.
Sebbene il focus sia stato spesso posto sugli antidepressivi, è fondamentale considerare anche il ruolo delle benzodiazepine. Questi farmaci, ampiamente prescritti per le loro proprietà ansiolitiche, sedative e ipnotiche, possono influenzare la funzione oculare in diversi modi. Uno degli effetti più preoccupanti, sebbene non sempre comunemente discusso, è il loro potenziale contributo all'insorgenza di problematiche oculari acute, in particolare in individui predisposti.
Le benzodiazepine, infatti, possiedono proprietà anticolinergiche intrinseche che possono contribuire a fenomeni come la midriasi (dilatazione della pupilla) e la cicloplegia (paralisi del muscolo ciliare, che compromette l'accomodazione). Questi effetti, sebbene spesso transitori e lievi, possono diventare clinicamente significativi in pazienti con un angolo iridocorneale stretto. In tali individui, la dilatazione pupillare indotta dalle benzodiazepine può portare a un contatto tra l'iride e il trabecolato, ostacolando il drenaggio dell'umor acqueo e innescando un rapido aumento della pressione intraoculare, tipico dell'attacco di glaucoma acuto ad angolo chiuso.
È importante sottolineare che il rischio non è universale, ma è significativamente aumentato in soggetti con fattori predisponenti anatomici, come un angolo iridocorneale già di per sé ristretto. La "fissità dello sguardo" in questo contesto potrebbe non riferirsi a un'immobilità totale, ma piuttosto a una rigidità o a una ridotta capacità di movimento oculare, magari associata a una percezione di "blocco" visivo o a una difficoltà nel mettere a fuoco, sintomi che possono essere esacerbati dalla midriasi e dalla cicloplegia indotte.
Interazioni Farmacologiche e il Sistema CYP
Come Agiscono Benzodiazepine e Barbiturici nel nostro Cervello in modo chiaro e scientifico
Gli psicofarmaci possono alterare l'efficacia di altri farmaci assunti contemporaneamente, e viceversa: altri farmaci possono influire sull'efficacia degli psicofarmaci. Inoltre, gli psicofarmaci interagiscono anche tra di loro. È perciò importante ricordare alcuni principi e meccanismi fondamentali delle relative interazioni.
Il sistema degli enzimi citocromo P450 (CYP) gioca un ruolo cruciale nel metabolismo della maggior parte dei farmaci, inclusi quelli psicotropi. Questi enzimi intracellulari, localizzati principalmente nel fegato, sono fondamentali per la detossificazione e l'eliminazione dei farmaci dall'organismo. Le tre principali famiglie di enzimi CYP (CYP1, CYP2 e CYP3) gestiscono circa l'80% del metabolismo dei farmaci.
- CYP3A4: Metabolizza circa il 30% di tutti i farmaci, inclusi psicofarmaci come la quetiapina e la mirtazapina.
- CYP2D6: È responsabile del metabolismo di molti antidepressivi e antipsicotici, come fluoxetina, venlafaxina, aloperidolo e risperidone.
- CYP1A2: Metabolizza olanzapina, clozapina e agomelatina.
- CYP2C19: Metabolizza molti antidepressivi SSRI come escitalopram e sertralina, ma anche benzodiazepine come il diazepam.
- Altri enzimi coinvolti includono CYP2B6 e CYP2C9.
L'attività e l'efficacia degli enzimi CYP variano notevolmente da persona a persona, influenzate da fattori genetici e ambientali. L'assunzione contemporanea di altri farmaci può alterare l'attività di un singolo enzima CYP, aumentandola (induzione) o diminuendola (repressione). Ad esempio, il fumo è un forte induttore di CYP1A2, rendendo meno efficace un farmaco metabolizzato da questo enzima.
Antidepressivi e Interazioni
La maggior parte degli antidepressivi è metabolizzata tramite enzimi CYP, con una moltitudine di possibili interazioni. Alcuni antidepressivi, in particolare gli SSRI come fluoxetina e paroxetina, sono potenti inibitori di CYP2D6. Questo può portare a un aumento dei livelli plasmatici di altri farmaci metabolizzati da questo enzima, con potenziali conseguenze cliniche gravi. Ad esempio, l'assunzione congiunta di paroxetina e tamoxifene (utilizzato nella prevenzione del cancro al seno) può ridurre l'efficacia del tamoxifene, aumentando il rischio di recidive. La fluoxetina, inibendo CYP2C19, può interferire con l'attivazione del clopidogrel (un antiaggregante piastrinico), aumentando il rischio di eventi ischemici. La combinazione di amitriptilina e fluoxetina può portare a livelli tossici di amitriptilina.
L'iperico, pur essendo considerato un antidepressivo "naturale", è un potente induttore di molti enzimi CYP e della glicoproteina P, potendo ridurre l'efficacia di farmaci come i contraccettivi ormonali.
Un'interazione spesso sottovalutata è quella tra SSRI e Farmaci Antinfiammatori Non Steroidei (FANS). Sebbene gli SSRI abbiano una lieve azione antiaggregante, la loro associazione con i FANS moltiplica il rischio di emorragie gastrointestinali. Lo stesso vale per la contemporanea assunzione di anticoagulanti (warfarin o i nuovi anticoagulanti orali - NOACs), con un potenziamento del rischio di emorragie serie.
Antipsicotici e Interazioni
Gli antipsicotici generalmente hanno una scarsa attività di induzione o inibizione CYP. Tuttavia, sono importanti le interazioni farmacodinamiche, ovvero quelle che non dipendono dal metabolismo ma dal potenziamento di un effetto sul meccanismo d'azione. Particolare attenzione va posta agli effetti anticolinergici (secchezza delle fauci, ritenzione urinaria, stipsi, glaucoma, disturbi della memoria) causati sia da antidepressivi che da antipsicotici, spesso usati in combinazione.
Un'altra interazione cruciale riguarda la possibile alterazione dell'attività elettrica cardiaca, con un prolungamento dell'intervallo QT dell'elettrocardiogramma e un aumentato rischio di aritmie cardiache, specialmente se antidepressivi e antipsicotici sono usati in contemporanea, in particolare negli anziani. In questi casi, è sempre prudente effettuare un ECG prima di iniziare tali terapie o combinazioni.
Stabilizzatori dell'Umore e Interazioni
Il litio è uno stabilizzatore dell'umore efficace, ma richiede monitoraggio per i suoi potenziali effetti tossici (litiemia, funzionalità tiroidea e renale). Non essendo metabolizzato, il litio viene escreto dai reni. Le interazioni sono principalmente farmacodinamiche: diuretici tiazidici o ACE inibitori possono ridurre l'escrezione di litio, portando ad accumulo e tossicità. Diuretici dell'ansa aumentano l'escrezione, mentre i diuretici risparmiatori di potassio non alterano l'escrezione.
La carbamazepina è un potente induttore di enzimi CYP e della glicoproteina P, potendo ridurre l'efficacia di farmaci come i contraccettivi ormonali e la quetiapina. L'acido valproico inibisce CYP2C9, riducendo il metabolismo di farmaci come la lamotrigina.
Effetti Oculari dei Farmaci del Sistema Nervoso Centrale e Benzodiazepine
In generale, i farmaci che agiscono sul Sistema Nervoso Centrale possono causare effetti transitori a livello oculare. Questi farmaci sono spesso controindicati in soggetti con glaucoma da angolo stretto o chiuso e in quelli con retinopatie degenerative. Tra gli effetti oculari riportati si annoverano diplopia, nistagmo, allucinazioni visive e alterazioni della visione dei colori (farmaci anti-MAO).
Le benzodiazepine in particolare possono causare una riduzione dei riflessi corneali e dell'accomodazione, con conseguente affaticamento alla lettura. Come accennato, il loro potenziale anticolinergico può indurre midriasi e cicloplegia. La scopolamina, un farmaco con effetti antimuscarinici simile all'atropina e spesso usato per cinetosi e vertigini, può produrre disturbi transitori dell'accomodazione, anche monolaterali, e causare midriasi monolaterale con annebbiamento visivo. Il rischio di un attacco di glaucoma acuto è concreto, specialmente se vi è un trasporto accidentale mano-occhio del farmaco, che può portare a midriasi e conseguente chiusura dell'angolo iridocorneale.
È fondamentale che i clinici siano consapevoli di queste potenziali interazioni e degli effetti collaterali oculari dei farmaci psicotropi. Una valutazione oculistica preventiva, soprattutto in pazienti con preesistenti fattori di rischio, e un attento monitoraggio durante il trattamento possono prevenire complicanze gravi e garantire un uso più sicuro ed efficace di queste terapie. La "fissità dello sguardo" e altre alterazioni visive non devono essere sottovalutate, poiché possono essere indicatori precoci di effetti collaterali potenzialmente dannosi o di interazioni farmacologiche complesse.
È importante ricordare che le possibilità di interazione sono molteplici ed è impossibile ricordarle tutte nella pratica quotidiana. Nel dubbio, è sempre bene consultare le monografie dei farmaci o banche dati specifiche.
tags: #benzodiazepine #e #fissita #dello #sguardo
