Il disturbo bipolare, precedentemente noto come sindrome maniaco-depressiva o depressione bipolare, rappresenta una complessa alterazione dell'umore che si manifesta attraverso un'alternanza di episodi di mania (o ipomania) e depressione. Questa condizione, che colpisce una percentuale significativa della popolazione, può avere un impatto profondo sulla vita quotidiana, sul funzionamento lavorativo, sulle relazioni interpersonali e sul benessere generale dell'individuo. La comprensione approfondita delle sue cause, dei sintomi e delle strategie di gestione è fondamentale per offrire un supporto efficace a coloro che ne soffrono.

Le Due Facce dell'Umore: Mania e Depressione
Il disturbo bipolare è caratterizzato dalla presenza di due poli opposti di sintomi: le fasi maniacali (o ipomaniacali) e le fasi depressive. Questa dicotomia emotiva è la caratteristica distintiva che lo differenzia da altri disturbi dell'umore.
La Mania: Euforia, Energia e Impulsività
La mania è uno stato di eccitazione anomala, caratterizzato da un umore elevato, espansivo o irritabile in modo persistente. Le persone in fase maniacale possono manifestare un'euforia incontenibile, un'iperattività marcata, un'estrema fiducia in se stessi e una tendenza all'estroversione. Possono parlare incessantemente, mostrare un'energia debordante e avere difficoltà a fermarsi. Questa condizione può portare a comportamenti impulsivi e a volte rischiosi, come spese eccessive, gioco d'azzardo patologico, abuso di sostanze (alcol, oppiacei, barbiturici) o comportamenti sessuali disinibiti.
Freud descriveva gli stati prototipici della mania come gioia e giubilo, manifestazioni che emergono quando le energie precedentemente impiegate in fatiche o preoccupazioni vengono liberate. Questo trionfo dell'Io, tuttavia, è spesso basato sul diniego, e quando questo fallisce, possono emergere episodi depressivi. Le persone maniacali possono apparire felici, ma raramente conoscono la serenità, e la loro allegria, sebbene contagiosa, può risultare esagerata e inadeguata. Non è raro che personalità con tratti maniacali o ipomaniacali intraprendano carriere nel mondo dello spettacolo, come comici o umoristi.
Un episodio maniacale pieno dura generalmente almeno 7 giorni ed è abbastanza intenso da compromettere seriamente il funzionamento quotidiano. In casi più gravi, possono comparire sintomi psicotici, come deliri di grandiosità (ad esempio, credere di possedere poteri speciali) o paranoia, e una perdita del contatto con la realtà. In queste circostanze, può rendersi necessario un ricovero ospedaliero per garantire la sicurezza del paziente o di terzi.
L'Ipomania: Una Forma Meno Intensa
L'ipomania è una forma più lieve di mania, caratterizzata da sintomi simili ma di minore intensità e durata (almeno 4 giorni). Durante un episodio ipomaniacale, l'umore e l'energia sono elevati, ma il cambiamento nel modo di agire della persona è meno marcato e non comporta una compromissione significativa nelle aree lavorative o sociali. Di conseguenza, l'ospedalizzazione non è necessaria e non si presentano manifestazioni psicotiche. Tuttavia, anche l'ipomania rappresenta un cambiamento rispetto all'umore abituale del soggetto e i cambiamenti nell'umore e nel comportamento sono osservabili dall'esterno.
La Depressione: Tristezza Profonda e Apatia
La fase depressiva rappresenta l'opposto della mania. È caratterizzata da un umore depresso persistente, tristezza profonda, un senso di vuoto, pessimismo estremo e perdita di speranza verso il futuro. Le persone in questa fase possono faticare ad alzarsi dal letto, schiacciate da un senso di spossatezza e apatia. Nei casi più gravi, possono comparire pensieri ricorrenti di morte, idee suicidarie o gesti di autolesionismo.
Gli episodi depressivi nel disturbo bipolare tendono ad essere più lunghi delle fasi maniacali o ipomaniacali, potendo protrarsi per diverse settimane o mesi e causando una sofferenza profonda. La depressione bipolare condivide molti sintomi con la depressione unipolare, ma presenta alcune differenze cliniche e prognostiche cruciali. Ad esempio, nella depressione bipolare, sono più frequenti l'ipersomnia (anziché l'insonnia), l'iperfagia con aumento di peso, una marcata reattività dell'umore agli eventi, e un maggiore rallentamento psicomotorio.
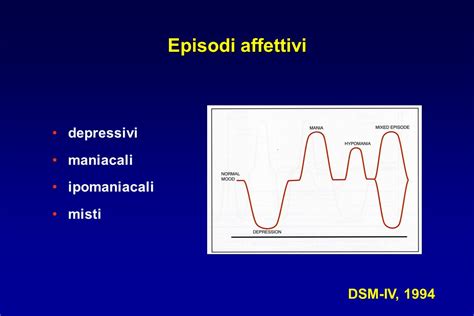
Stati Misti: Un'Intensa Combinazione di Sintomi
In alcuni casi particolari, le persone con disturbo bipolare possono sperimentare stati misti, in cui sintomi depressivi e maniacali si presentano simultaneamente. Questo può manifestarsi, ad esempio, con un umore triste accompagnato da pensieri frenetici e forte agitazione. Questa combinazione può essere particolarmente rischiosa, poiché l'energia derivante dall'episodio "alto" unita ai pensieri cupi della depressione aumenta il pericolo di gesti impulsivi e autolesionistici. L'agitazione psicomotoria, l'irritabilità marcata, i pensieri accelerati e i comportamenti impulsivi sono segnali chiave di un episodio misto.
Cause del Disturbo Bipolare: Un Intreccio Complesso
Le cause esatte del disturbo bipolare non sono ancora completamente note, ma gli studi suggeriscono che si tratti di una condizione multifattoriale in cui interagiscono elementi genetici e ambientali.
Vulnerabilità Genetica
Il disturbo bipolare è tra i disturbi psichiatrici con maggiore ereditarietà. Avere un parente stretto (genitore o fratello) affetto da bipolarismo aumenta significativamente la probabilità di svilupparlo. Tuttavia, non esiste un singolo "gene del bipolare"; la vulnerabilità sembra essere distribuita su molte varianti genetiche, ciascuna con un piccolo effetto.
Fattori Ambientali e Psicologici
Oltre alla predisposizione genetica, fattori ambientali e psicologici giocano un ruolo importante. Spesso il disturbo bipolare esordisce o si riacutizza in corrispondenza di eventi stressanti o traumatici, come lutti, perdita del lavoro, conflitti relazionali gravi, abusi o altre esperienze destabilizzanti. Questi eventi possono agire da "trigger", scatenando un episodio in una persona predisposta.
Cambiamenti nello Stile di Vita e Ritmi Circadiani
Importanti cambiamenti nello stile di vita, come la privazione di sonno prolungata, il jet lag o alterazioni dei ritmi sonno-veglia, possono anch'essi innescare episodi maniacali. La mancanza di sonno, in particolare, è uno dei fattori scatenanti più comuni della mania. Fluttuazioni stagionali, come quelle legate al disturbo affettivo stagionale (SAD), possono influenzare l'umore, con una maggiore prevalenza di SAD nei pazienti con disturbo bipolare di tipo II.
Uso di Sostanze Psicoattive e Farmaci
L'uso di sostanze psicoattive, come alcol e droghe, rappresenta un ulteriore fattore di rischio. Queste sostanze possono peggiorare il decorso del disturbo bipolare e precipitare nuovi episodi, sia euforici che depressivi. Spesso, chi soffre di bipolarità sviluppa problemi di abuso di sostanze nel tentativo di "autocurarsi", aggravando però la situazione. Anche l'uso di alcuni farmaci senza supervisione medica appropriata, come gli antidepressivi prescritti da soli senza uno stabilizzatore dell'umore, può talvolta provocare un "viraggio" in mania o ipomania.
In sintesi, il disturbo bipolare nasce da una complessa combinazione di vulnerabilità biologica e fattori di stress esterni. Non è una colpa di chi ne soffre né qualcosa che si possa semplicemente "superare con la forza di volontà".
Disturbo Bipolare: riconoscere i primi sintomi per gestire le fasi maniacali e depressive
Diagnosi e Classificazione del Disturbo Bipolare
La diagnosi del disturbo bipolare si basa sull'identificazione di specifici episodi di mania, ipomania e depressione, secondo i criteri stabiliti dal Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5-TR).
Disturbo Bipolare I
Il Disturbo Bipolare I è caratterizzato dalla presenza di almeno un episodio maniacale vero e proprio. Un episodio maniacale è definito come un periodo di umore anormalmente ed persistentemente elevato, espansivo o irritabile, con un aumento anormale e persistente dell'attività e dell'energia, della durata di almeno una settimana e presente nella maggior parte del giorno, quasi tutti i giorni. Durante questo periodo, devono essere presenti almeno tre dei sintomi tipici della mania, come ridotto bisogno di sonno, maggiore loquacità, fuga delle idee, distraibilità, aumento dell'attività finalizzata o agitazione psicomotoria, e eccessivo coinvolgimento in attività ad alto potenziale di conseguenze dolorose.
Disturbo Bipolare II
Il Disturbo Bipolare II è definito dalla presenza di almeno un episodio ipomaniacale e almeno un episodio depressivo maggiore. A differenza della mania, l'ipomania presenta sintomi simili ma di minore intensità e durata (almeno 4 giorni), senza causare una compromissione significativa del funzionamento sociale o lavorativo e senza manifestazioni psicotiche.
Disturbo Ciclotimico
Il Disturbo Ciclotimico viene diagnosticato quando, per un periodo di almeno due anni (un anno nei bambini e adolescenti), sono stati presenti numerosi episodi ipomaniacali e numerosi episodi depressivi che non soddisfano i criteri per un episodio di depressione maggiore o un episodio maniacale.
Trattamento del Disturbo Bipolare: Un Approccio Integrato
Il trattamento del disturbo bipolare richiede un approccio integrato che combini terapia farmacologica, psicoterapia e modifiche dello stile di vita.
Terapia Farmacologica
I farmaci sono spesso indispensabili per stabilizzare l'umore e prevenire nuovi episodi. Gli stabilizzatori dell'umore, come il litio, sono la pietra angolare del trattamento. Altri stabilizzatori comunemente utilizzati includono farmaci anticonvulsivanti (come valproato e lamotrigina) e antipsicotici atipici (come quetiapina, olanzapina, risperidone), particolarmente utili nelle fasi maniacali o in presenza di sintomi psicotici.
Gli antidepressivi possono essere utilizzati nelle fasi depressive gravi, ma sempre con estrema cautela e sotto stretto controllo medico, associati a uno stabilizzatore, per evitare il rischio di innescare una fase maniacale. La scelta e il dosaggio dei farmaci devono essere personalizzati, poiché ogni individuo reagisce in modo diverso.
Psicoterapia e Supporto Psicologico
Affiancare ai farmaci un percorso psicoterapeutico migliora notevolmente gli esiti del trattamento. Diverse forme di psicoterapia si sono dimostrate utili:
- Terapia Cognitivo-Comportamentale (CBT): Aiuta a riconoscere e gestire i pensieri disfunzionali associati ai cambiamenti d'umore.
- Psicoeducazione: Insegna al paziente e ai familiari a conoscere meglio la malattia, riconoscere i segnali precoci di ricaduta e adottare comportamenti protettivi.
- Terapia Interpersonale e dei Ritmi Sociali: Aiuta a mantenere regolarità nello stile di vita e nelle relazioni, riducendo i fattori scatenanti ambientali.
- Terapia Familiare: Coinvolge i familiari nel sostegno al paziente e nel miglioramento della comunicazione e dell'ambiente domestico.
Stile di Vita e Auto-Gestione
L'adozione di uno stile di vita equilibrato e regolare è parte integrante del trattamento. Alcune strategie pratiche includono:
- Mantenere un equilibrio tra vita lavorativa e privata: Evitare sovraccarichi di impegni e prevedere momenti di relax.
- Coltivare relazioni positive e una rete di supporto: Non affrontare il disturbo da soli, ma appoggiarsi a familiari, amici o gruppi di supporto.
- Seguire una dieta sana ed equilibrata: Privilegiare cibi nutrienti ed evitare eccessi.
- Fare esercizio fisico in modo regolare: L'attività fisica aerobica favorisce il rilascio di endorfine e migliora l'umore.
- Garantire un sonno regolare e sufficiente: Stabilire una routine sonno-veglia costante è fondamentale per la stabilità dell'umore.
- Praticare mindfulness e meditazione: Queste tecniche aiutano ad aumentare la consapevolezza dei propri stati interni e a gestire ansia e stress.
- Tenere un diario dell'umore: Annotare quotidianamente stato emotivo, ore di sonno ed eventi può aiutare a identificare schemi e campanelli d'allarme personali.

Vivere con il Disturbo Bipolare: Prospettive e Speranza
Sebbene non esista una "cura definitiva" che elimini per sempre il disturbo bipolare, poiché è una condizione tendenzialmente cronica, esistono ottime prospettive di stabilizzazione. Molte persone con disturbo bipolare, seguendo le terapie e le indicazioni mediche, riescono a trascorrere lunghi periodi senza sintomi o con sintomi molto lievi, conducendo una vita piena e soddisfacente. Riconoscere la necessità di aiuto, superare lo stigma e la paura del giudizio sono passi fondamentali verso il recupero e una migliore qualità della vita.
tags: #avere #delle #paure #dopo #una #crisi
