La sofferenza soggettiva e i correlati comportamentali che comunemente definiamo come “ansia” sono stati riconosciuti come un’entità psicopatologica indipendente fin dai primi anni dell’Ottocento. Nel corso di due secoli, l’inquadramento nosografico e la descrizione di quadri clinici specifici dei disturbi d’ansia hanno subito significative evoluzioni. Ciò che emerge con crescente evidenza è la complessa interazione tra stati d’animo e manifestazioni fisiche, un fenomeno noto come somatizzazione, dove il corpo diventa il veicolo di un disagio interiore.
L'Evoluzione della Comprensione dei Disturbi d'Ansia e la Somatizzazione
L'inquadramento diagnostico dei disturbi d'ansia ha attraversato diverse fasi, come evidenziato dalle successive edizioni del DSM (Manuale Diagnostico e Statistico dei Disturbi Mentali). Il DSM-III, nel 1980, ha segnato un cambiamento nell’impostazione nosografica, e con il DSM-IV molte condizioni cliniche precedentemente aggregate sotto il Disturbo d’Ansia Generalizzata (GAD) sono state riclassificate in nuove categorie. Questo ha sollevato interrogativi sull’inquadramento delle condizioni d’ansia che spesso accompagnano disturbi psichiatrici, in particolare quelli dello spettro depressivo, e disturbi somatoformi.
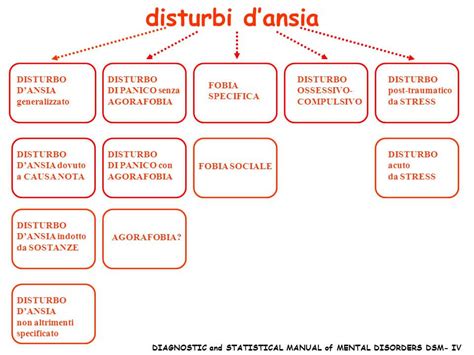
Il criterio "D" del DSM-IV esclude la diagnosi di GAD se l’oggetto dell’ansia sono manifestazioni di altri disturbi d’Asse I, inclusi alcuni disturbi somatoformi. Tuttavia, nella pratica clinica, il sintomo ansioso - paura, timore, preoccupazione - si accompagna a quasi tutti i disturbi d’Asse I e a molte malattie somatiche, agendo come reazione a una sofferenza soggettiva o al timore delle conseguenze del proprio stato. Inoltre, i sistemi diagnostici come il DSM, nella creazione di categorie definite, tendono a non considerare le forme “attenuate” o “subsindromiche” dei disturbi. Le forme subsindromiche del GAD, in particolare, rappresentano una fonte significativa di richieste di aiuto psichiatrico, sono spesso trattate sintomaticamente con benzodiazepine (BDZ) e contribuiscono a una sottovalutata disfunzione sociale, familiare e lavorativa.
La distinzione tra un quadro di “ansia generalizzata” come sintomo o come malattia ha profonde implicazioni terapeutiche. Se l’ansia è secondaria a un altro disturbo, il trattamento potrà essere sintomatico, mentre la terapia “patogenetica” dovrà mirare alla causa sottostante. Un’altra considerazione riguarda la possibilità che il quadro sindromico del GAD sia un’esacerbazione temporanea di una condizione di personalità o temperamento classificabile in Asse II.
Comorbidità tra Ansia e Depressione: Una Prospettiva Dimensionale
I dati sulla comorbidità tra GAD e disturbi dello spettro depressivo sono di notevole interesse. Studi come quello condotto da Goldberg hanno evidenziato un fattore comune di ansia e depressione che spiegava una porzione significativa della varianza totale, suggerendo l’appartenenza di ansia e depressione a un’unica dimensione psicopatologica. In questa ottica, entrambe le dimensioni sono presenti in pazienti con disturbi sia depressivi che ansiosi, con una prevalenza relativa che può variare. Il Disturbo d’Ansia Generalizzata e la Depressione Maggiore si situano agli estremi di questo continuum. L’elevata comorbidità categoriale tra GAD e disturbi depressivi trova così una spiegazione più completa nelle analisi dimensionali, supportate da analisi statistiche multivariate. È plausibile che future revisioni nosografiche possano identificare ulteriori “sottosindromi” all’interno del GAD, come un possibile "Disturbo da Ansia Psichica" e un "Disturbo da Ansia Somatica".
Il Percorso Terapeutico: Dagli Ansiolitici agli Antidepressivi
Storicamente, la terapia dell’ansia ha visto l’uso di farmaci sedativi aspecifici, spesso gravati da elevata tossicità e rischio di dipendenza, come i barbiturici. Le benzodiazepine (BDZ) hanno successivamente dimostrato un’elevata efficacia ansiolitica, miorilassante e ipnoinducente, con buona tollerabilità e sicurezza. La loro efficacia ha portato all’ipotesi di un meccanismo d’azione GABA-ergico alla base dell’ansia, considerando le BDZ farmaci “patogenetici”.
Successivamente, i farmaci antidepressivi (AD) hanno iniziato a essere sperimentati con successo in un numero crescente di disturbi dello spettro ansioso, come il disturbo di panico, l’agorafobia, il disturbo post-traumatico da stress e la fobia sociale, mostrando risposte più evidenti e persistenti rispetto alle BDZ. Per il GAD, nonostante l’introduzione degli AD, le BDZ sono rimaste a lungo considerate la terapia di elezione, anche a causa delle difficoltà nosografiche e dell’indubbia efficacia rapida nel controllo dell’ansia generalizzata.
Tuttavia, la letteratura sul trattamento del GAD con farmaci antidepressivi è ampia. Studi hanno confrontato l’imipramina, un antidepressivo triciclico, con BDZ (clordiazepossido, alprazolam, diazepam), evidenziando in alcuni casi una superiorità dell’imipramina nel ridurre i sintomi ansiosi, sebbene con un tempo di latenza d’azione paragonabile a quello antidepressivo. L’imipramina ha mostrato anche un’azione differenziale sui sintomi somatici dell’ansia rispetto alle BDZ.
Altri antidepressivi, come la mianserina, la clomipramina e la fluvoxamina, hanno dimostrato efficacia ansiolitica in studi controllati. La sertralina, in studi aperti su pazienti con disturbo misto ansioso e depressivo, ha mostrato buona efficacia ansiolitica. Una meta-analisi ha confrontato moclobemide, imipramina e placebo per la valutazione dell’efficacia sui sintomi ansiosi in pazienti depressi.
Il Buspirone e la Venlafaxina RP: Nuove Frontiere Terapeutiche
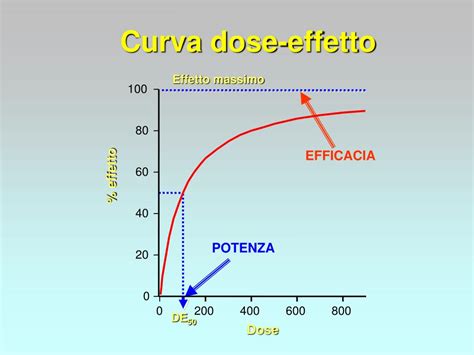
Il buspirone, una molecola con un posizionamento particolare nel trattamento del GAD, ha dimostrato efficacia in numerosi studi controllati, confrontandosi con BDZ come diazepam, oxazepam, lorazepam, alprazolam e clobazam. Il buspirone ha mostrato una minore sedazione e compromissione motoria rispetto alle BDZ, con una ridotta incidenza di fenomeni collaterali da sospensione. Tuttavia, alcuni autori ritengono che la sua efficacia possa essere meno costante e prevedibile a causa della latenza d’azione.
La venlafaxina a rilascio prolungato (RP) rappresenta un’altra opzione terapeutica significativa. Con un’emivita di eliminazione più lunga rispetto al prodotto a rilascio immediato, la venlafaxina RP garantisce una maggiore regolarità dei livelli plasmatici. Studi hanno portato all’approvazione della venlafaxina RP per il trattamento specifico del GAD, evidenziandone l’efficacia sia nelle condizioni depressive con ansia che nell’ansia generalizzata.
Gli effetti degli ANTIDEPRESSIVI sul tuo cervello: farmaci e meccanismo d'azione
La venlafaxina RP ha mostrato una riduzione significativa della sintomatologia ansiosa, sia psichica che somatica, in studi comparativi con placebo e altri antidepressivi come la paroxetina. In studi multicentrici che hanno confrontato la venlafaxina RP con la fluoxetina in pazienti con ansia associata a depressione, la venlafaxina RP ha dimostrato un’efficacia superiore al placebo e, in alcuni casi, comparabile o superiore ad altri antidepressivi. L’effetto differenziale sulla componente ansiosa della venlafaxina RP si manifesta generalmente tra la 4a e la 12a settimana di trattamento.
La Somatizzazione: Quando il Corpo Parla
La somatizzazione è il segnale di come il corpo, attraverso la sofferenza fisica, comunichi uno stato di malessere interiore, sofferenza mentale o disagio psichico. Fattori psicologici come ansia, stress, depressione e rabbia possono essere causa, concausa o contribuire al mantenimento della sintomatologia somatica. La natura primariamente fisica del disturbo porta le persone a rivolgersi prevalentemente a strutture mediche.
I pazienti che tendono a somatizzare descrivono spesso i loro problemi in modo drammatico, focalizzando la loro vita sui sintomi e sulle limitazioni conseguenti. Frequentemente giungono all’osservazione psicologica con una lunga storia clinica di visite mediche ed esami diagnostici infruttuosi, raccontando una storia di malattia “a cui nessuno trova una cura”. Lo stress è oggi riconosciuto come un fattore con un forte impatto negativo sullo stato di benessere fisico e mentale.
Il medico di base gioca un ruolo centrale nell’identificare e trattare questi pazienti, offrendo ascolto, attenzione e fiducia, creando l’alleanza terapeutica necessaria alla guarigione.
Strategie Terapeutiche per la Somatizzazione
I farmaci più comunemente usati per trattare il disturbo da sintomi somatici includono antidepressivi, antiepilettici, antipsicotici e prodotti naturali. La cura farmacologica, soprattutto in presenza di una malattia fisica concomitante, può essere fondamentale, ma non sempre completamente risolutiva. Data la natura bio-psico-sociale della somatizzazione, è essenziale la collaborazione tra medici e psicologi per alleviare la sofferenza dei pazienti.
La psicoterapia cognitivo-comportamentale si è dimostrata un trattamento molto efficace. Essa prevede una fase di valutazione accurata, seguita dall’elaborazione di un trattamento personalizzato volto a insegnare al paziente tecniche di gestione dei sintomi, a rivedere pensieri e credenze disfunzionali, a gestire le emozioni e a sviluppare strategie di problem-solving. La psicoeducazione è fondamentale per rendere il paziente consapevole delle cause e dei meccanismi del suo malessere. Nei casi di malattia fisica cronica, l’obiettivo psicologico è alleviare la sofferenza e permettere alla persona di tornare a vivere nonostante i sintomi.
È cruciale svolgere un’accurata valutazione psicologica che approfondisca la natura dei sintomi, il modo in cui il paziente li descrive e l’interpretazione che ne dà.
Antidepressivi nel Trattamento dei Disturbi Somatoformi
Recenti studi indicano che una quota significativa dei sintomi riscontrati in medicina generale non deriva da processi morbosi definiti, ma è l’epilogo di vicende psicologiche. La sintomatologia funzionale, ovvero la somatizzazione, può rappresentare un sintomo di depressione o ansia mascherata, dove il sintomo fisico è il linguaggio della sofferenza psichica. I sintomi fisici sono spesso più facilmente accettati dalla società rispetto alla malattia mentale e possono rappresentare una reazione a inibizioni e rimozioni, nonché all’incapacità di gestire autonomamente i problemi della vita quotidiana.
In questi casi, l’utilizzo di antidepressivi può essere risolutivo, poiché agisce sul nucleo psicopatologico ansioso e depressivo sottostante. Farmaci come gli inibitori selettivi della ricaptazione della serotonina (SSRI), ad esempio escitalopram, sertralina o paroxetina, sono spesso considerati di prima scelta per il disturbo d’ansia generalizzato e i sintomi somatici associati, grazie alla loro azione ansiolitica e alla capacità di modulare il sistema nervoso autonomo.
Altri antidepressivi di nuova generazione che agiscono su diversi sistemi di neurotrasmissione, come la venlafaxina (che agisce a livello serotoninergico e noradrenergico) e la duloxetina (con un meccanismo d’azione simile alla venlafaxina), sono anch’essi indicati. La mirtazapina, con un’efficacia discreta e adatta alle forme lievi di depressione, agisce sul sistema noradrenergico e indirettamente su quello serotoninergico, offrendo vantaggi in termini di effetti collaterali sul sistema sessuale. La reboxetina, con azione specifica sul sistema noradrenergico, e il bupropione, inizialmente sviluppato per la disassuefazione dal fumo, hanno dimostrato una certa efficacia antidepressiva con effetti collaterali ridotti. L’agomelatina, agendo sul sistema della melatonina, presenta pochi effetti collaterali ed è indicata nelle forme lievi e moderate.
Il percorso terapeutico è sempre personalizzato e richiede un monitoraggio attento nei primi mesi per valutare la risposta e gli eventuali effetti collaterali.
Considerazioni sull'Uso degli Antidepressivi
È fondamentale affermare che i farmaci psichiatrici sono generalmente ben tollerati. Possono verificarsi effetti collaterali, ma questi raramente superano i benefici ottenuti. La maggior parte degli psicofarmaci ha una durata media di trattamento di uno-due anni. Gli antidepressivi, in particolare, sono spesso suddivisi in una fase acuta e una di mantenimento per prevenire ricadute.
Tuttavia, è importante sottolineare che questi farmaci hanno un’azione sintomatologica, aiutando a controllare i sintomi ma senza rappresentare un trattamento curativo definitivo. Possono essere utilizzati per periodi limitati per affrontare sintomatologie lievi. Durante una terapia con psicofarmaci, è fondamentale evitare l’assunzione di alcolici.
Gli antidepressivi non provocano dipendenza, a differenza degli ansiolitici. Tuttavia, l’interruzione brusca degli SSRI e degli SNRI può portare a sintomi di astinenza. Gli effetti terapeutici non sono immediati e richiedono dalle 2 alle 6 settimane per manifestarsi.
Antidepressivi in Gravidanza e Allattamento
L’uso di antidepressivi durante la gravidanza richiede particolare cautela e il rispetto delle indicazioni mediche. Gli studi sulla sicurezza degli SSRI in gravidanza non sono giunti a risultati definitivi, con alcune ricerche che suggeriscono un lieve aumento del rischio di malformazioni cardiache o ipertensione polmonare persistente nel neonato. Tuttavia, in alcuni casi, i rischi associati ai disturbi depressivi non trattati possono essere maggiori di quelli legati ai farmaci.
Per quanto riguarda l’allattamento, sertralina e paroxetina sono considerate di scelta, poiché passano nel latte materno in quantità trascurabili. Altri antidepressivi richiedono maggiore prudenza.
La Connessione Mente-Corpo e il Ruolo dello Stress
La medicina tende spesso a separare mente e corpo, ma l’esperienza clinica quotidiana dimostra il contrario. Molti pazienti, dopo innumerevoli visite specialistiche, non ricevono una diagnosi chiara nonostante il dolore sia reale e invalidante. Spesso, la causa è legata allo stress cronico o a disturbi psicosomatici, dove il disagio emotivo trova una via di scarico attraverso il corpo.
Il sistema nervoso autonomo gioca un ruolo cruciale: in condizioni di stress cronico, il corpo rimane in uno stato di allerta, alterando il funzionamento di organi e apparati. Disturbi gastrointestinali, dermatologici, cardiovascolari, respiratori e muscoloscheletrici possono essere manifestazioni di questa disfunzione.
Diagnosi e Cura: Un Approccio Integrato
Uscire dai disturbi psicosomatici è possibile attraverso un cambio di prospettiva, accettando la natura complessa del problema. Il primo passo è una corretta diagnosi differenziale da parte di un medico per escludere cause organiche. Successivamente, uno specialista della salute mentale, preferibilmente uno psichiatra con competenze psicoterapeutiche, può valutare l’impatto sulla biochimica cerebrale e impostare la terapia corretta.
La cura più efficace è un approccio integrato, che combina terapia farmacologica (antidepressivi o ansiolitici per ridurre l’iperattivazione del sistema nervoso e alleviare i sintomi fisici) e psicoterapia (per lavorare sulle cause profonde, imparare a decodificare i messaggi del corpo e sviluppare strategie di coping più funzionali).
Il percorso di guarigione implica trasformare il corpo da nemico ad alleato, riconoscendo i suoi segnali come messaggi importanti per il benessere emotivo.
tags: #antidepressivi #per #non #somatizare
